Симптомы артроза КПС
Клинические признаки КПС на ранних стадиях могут напоминать с дюжину других заболеваний, включая инфекционные: простатит, копчиковый свищ и даже парапроктит. Затруднения постановки диагноза по симптомам могут возникать даже при манифестации заболевания (когда симптомы сильно выражены).
- болезненные ощущения в области крестца или копчика, которые усиливаются во время активных движений и ослабевают (вплоть до полного исчезновения) в состоянии покоя;
- появление визуального наблюдаемого, хотя и небольшого отека в поясничном отделе позвоночника;
- иррадиация (отдача) боли из копчиковой области в тазовую, в промежность и в нижние конечности;
- скованность в движениях позвоночника, что связанно с возникновением компенсаторного спазма мышц в ответ на активный воспалительный процесс;
- крепитация (звук хруста) в пораженном суставе при наклонах или осевых поворотах туловища;
- существенные изменения походки, напоминающие походку человека с плоскостопием, возможно появление косолапости.
Упор в диагностике КПС делается на визуализирующей методики обследования. Для дифференциальной диагностики могут проводиться и лабораторные анализы (они же иногда позволяют понять механизм развития заболевания).
Используемые методы диагностики:
- Общий анализ крови (упор делается на показатели лейкоцитов и СОЭ).
- Биохимическое исследование крови для исключения болезней печени, почек и поджелудочной железы.
- Общий анализ мочи.
- Ревмопробы (ревматологический фактор) – только для исключения других заболеваний, напоминающих артроз.
- Исследование уровня мочевой кислоты – только для дифференциальной диагностики.
- Рентгенографическое обследование.
- Магнитно-резонансная или компьютерная томография.
- Женщинам нужно пройти гинекологический осмотр для исключения имитирующих артроз КПС болезней.
Первичную диагностику нужно проходить у терапевта. Далее он направит вас к профильному врачу. Обычно это ревматолог, но может быть невролог, хирург или гинеколог.
Клиническая картина
Ведущий клинический признак артрозов крестцово-подвздошных и крестцово-копчиковых сочленений — боль, усиливающаяся при движении, длительном нахождении в положении сидя или лежа. Но слабовыраженные дискомфортные ощущения преследуют человека постоянно. Он испытывает неудобство, чувство тяжести и сдавливания в области малого таза. На начальной стадии артроза боли носят кратковременный характер и возникают после интенсивных физических нагрузок. По мере вовлечения в патологический процесс связок и сухожилий выраженность клинических проявлений увеличивается:
- утром поврежденный участок позвоночника отекает, на коже образуется небольшая припухлость;
- первые движения человеку даются с трудом. В течение дня он расхаживается, а боли немного ослабевают из-за выработки в организме гормоноподобных веществ с анальгезирующим действием;
- боли значительно усиливаются после подъема тяжестей, наклонов из стороны в сторону, приседаний, переохлаждения и даже резкой перемены погоды.
Артроз всегда сопровождается скованностью движений. Причиной клинического проявления становятся спазмы мышц. Иннервацию крестцовой области позвоночника осуществляют нервы пояснично-крестцового сплетения. При их воспалении или повреждения возникают боли, иррадиирущие в икры, голени, нижнюю часть живота.

Профилактика
Для профилактики этой патологи важно вести активный образ жизни. Питайтесь по сбалансированному рациону, чтобы не допустить набор лишнего веса.
Полезно заниматься каждый день гимнастикой для укрепления мышц опорно-двигательного аппарата.
Нужно избегать ушибов и травм спины, бедер, копчика. К предупредительным мероприятиям относят:
- Повышение защитных сил организма;
- Своевременное избавление от инфекционных болезней;
- Отказ от поднимания тяжестей;
- При надобности ношение поддерживающего бандажа;
- Эмоциональное расслабление;
- Полный отказ от вредных привычек.

Лечение артроза крестцово-подвздошного сочленения
Обнаружение воспалительного и дистрофического течения указывает на остеоартроз подвздошных суставов. Терапия состоит из нескольких направлений. Чтобы достигнуть желаемого результата, нужно следовать рекомендациям специалиста и применять все возможные способы консервативного излечения.
Медикаментозная терапия
Основное при артрозе копчика лечение направлено на прием медикаментов. Для приостановления деструктивного течения артроза крестцово-подвздошного сустава нужно устранить воспаление и приступить к восстановлению естественной работы сочленения.
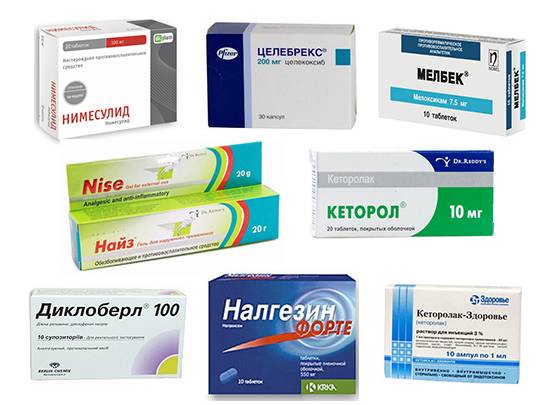
Для лечения применяют анальгетики, нестероидные, снимающие воспаление медикаменты, глюкокортикостероиды, а также хондопротекторы, гормональные средства, витамины и минералы. Данные препараты применяются в форме пилюль, мазей, инъекций и пластырей.
Выраженными побочными явлениями обладают НПВС, потому их прием допустим только на непродолжительный срок.
Если пациента мучают сильные боли, то чтобы облегчить его состояние делают блокаду сустава с помощью специального укола обезболивающим средством.
Когда остеоартроз подвздошных суставов препровождается гнойным развитием в ближайших тканях, нужно применять антибактериальные препараты.
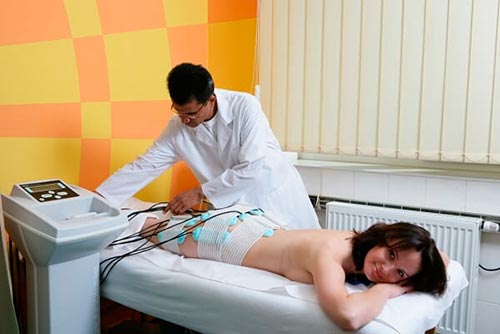
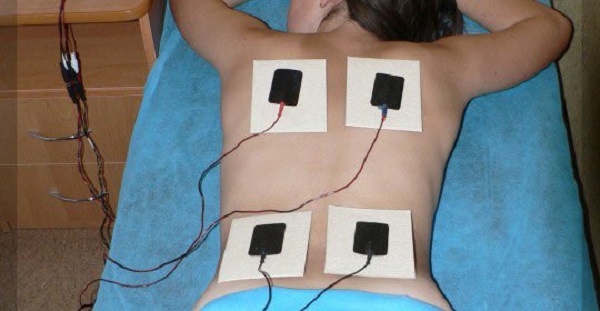
Физиотерапевтическое лечение
Методы физиотерапии благотворно влияют на артроз копчика. Благодаря процедурам, возможно, уменьшить болезненность, повысить тонус мышц, убрать припухлость, избавиться от воспаления.
Физиотерапия при артрозе крестцово-подвздошного сустава включает в себя низко интенсивную лазерную терапию, амплипульс, серные и радоновые ванны, электрофорез, магнитотерапию, озокеритотерапию.
Рефлексотерапия
Одним из действенных способов нетрадиционного лечения для устранения артроза подвзошного сустава является мануальная терапия. Она применяется, если отсутствует выраженный болевой синдром.
Она включает в себя акупунктуру – иглоукалывание, акупрессуру – точечный массаж, при котором осуществляется давление на специальные точки, шиацу – при помощи ладоней, пальцев воздействуют на нужные точки на теле, а также лечебный массаж.
Лечебная физкультура
Каждодневные гимнастические упражнения являются замечательной профилактикой при артрозе крестцово-подвздошного сустава. Физкультура предполагает выполнение различных движений, при которых задействуются мышцы нижней части спины.
Из упражнений могут быть повороты торсом направо и налево, вращение туловищем в обе стороны, совершение наклонов вперед, назад и в боки.
Движения нужно выполнять медленно. Должно быть большое количество повторений, но нужно прислушиваться к своему организму.
Народные средства
Ускорить выздоровление при артрозе подвздошного сустава также помогут народные рецепты.
- Легкий напиток из мумие – употреблять большую ложку 0,3% насыщенности на голодный желудок и перед сном.
- Перемолотая скорлупа от яиц – по чуть-чуть употреблять сырье перед ужином.
- Спиртовая настойка из побегов картофеля – натирать больную область перед сном, в качестве утепления взять шерстяной платок.
При заболевании остеоартроз крестцово-подвздошного сустава чтобы восстановить структуру хрящевой ткани советуют каждый день прилаживать на больную область компрессы.
- На мясорубке перемолоть корень хрена и черной редьки. Соединить вместе с жидким медом и прикладывать к больному месту.
- Растереть в порошок яичную скорлупу и смешать с густой сметаной или кефиром.
- Перекрутить в кашицу капустные листья и добавить постного масла.
Вместе с компрессами при терапии артроза крестцово-подвздошного сустава рекомендуется пить отвары из березовых и брусничных листьев, дубовой коры, хмелевых шишек, календулы, ромашки, одуванчиков.
Эпидемиология
Примерно 90% населения будут в какой-то момент страдать или предъявлять жалобы на ту или иную форму боли в пояснице. Считается, что от 10 до 25% этих пациентов испытывают боль в КПС. Большинство патологий КПС поражают взрослую популяцию пациентов.
- Задняя крестцовая ветвь иннервирует КПС, и при сжатии или воспалении она является источником интенсивной боли.
- Большинство людей, страдающих от боли в КПС, являются взрослыми. Это расстройство чаще всего встречается у людей, ведущих малоподвижный образ жизни.
- В целом, пациенты с ожирением чаще страдают от боли в КПС.
- Это расстройство наблюдается как у мужчин, так и у женщин.
Народные средства
В рамках комплексного позвоночника, суставов предусмотрено также использование народных средств, данный вариант показывает эффективность на ранних стадиях болезни.
Эффективные рецепты:
- Избавиться от боли в пояснице помогут компрессы со смазанным мёдом капустным листом. Его необходимо наложить на поражённый участок, закрепить, обмотать тёплой тканью, оставить на ночь.
- Компрессы из хрена отличаются согревающими и расслабляющими свойствами, после проведения процедуры наблюдается активизация кровообращения в зоне копчика. Измельчённый крем необходимо поставить на водяную баню, обернуть хлопчатобумажной тканью, прикладывать на ночь.
- Смешать в одинаковых пропорциях лопух, календулу, ромашку, с вазелином, смесь настаивать в течение суток. Нанести массирующими движениями на поражённый участок.
- 3-5 г мумиё соединить с мёдом, намазать на поясничную область. Мазь обладает противовоспалительными, укрепляющими, обезболивающими свойствами.
- Ростки картофеля залить спиртом, настаивать в затемнённом месте в течение 5–6 ч. Средство использовать на ночь для растирания суставов.
Варианты лечения
Программа терапевтического воздействия подбирается индивидуально в зависимости от общего состояния пациента и наблюдаемой симптоматики. Лечение должно быть комплексным, то есть состоять из приёма медикаментов и проведения физиотерапевтических процедур.
Первоначальной целью является устранение болевого синдрома. При резком обострении патологии врач может назначить приём медикаментозной блокады. Она вводится локально непосредственно в околосуставные ткани. В составе таких лекарственных препаратов в обязательном порядке присутствует новокаин или лидокаин.
Лечебная блокада снимает напряжение с мышц, ликвидирует спазм и устраняет отёк. Если вместе с дегенеративными процессами возникает воспаление хрящевой ткани, то назначается периваскулярная блокада. Для быстрого снятия боли врачи выписывают:
- Вольтарен;
- Дип Рилиф;
- Долгит;
- Долобене.
НПВС имеет большое количество побочных эффектов, поэтому препараты из этой группы не подходят для длительной терапии. Для активизации процесса восстановления хрящевой ткани применяются хондропротекторы. Быстрого терапевтического эффекта можно достичь в том случае, если вводить хондролон непосредственно в сустав. В некоторых случаях хондопротекторы могут приниматься в таблетированной форме. Результат от такого лечения будет заметен только спустя несколько месяцев после начала терапии. По показаниям могут назначаться следующие хондропротекторы:
- Дона;
- Артра;
- Румалон;
- Терафлекс.

Повысить подвижность сочленения поможет гиалуроновая кислота, но препараты с этим компонентом стоят довольно дорого. Рекомендуется приём лекарственных средств, содержащих кальций и коллаген. К их числу можно отнести:
- Коллаген Ультру;
- Кальцимин;
- Витрум Кальциум.
Для получения максимального терапевтического эффекта медикаментозное лечение рекомендуется комбинировать с физиотерапевтическими процедурами. Чаще всего назначаются:
- лазерная терапия;
- приём радоновых и серных ванн;
- магнитотерапия;
- электрофорез;
- озокеритотерапия;
- рефлексотерапия.
При отсутствии ярко выраженной боли может проводиться мануальная терапия. Перед началом использования методов нетрадиционной медицины необходимо проконсультироваться со специалистом. Хороший результат даёт:
- иглоукалывание;
- акупрессура;
- шиацу;
- лечебный массаж.
При необходимости назначается ортопедический режим. Он предполагает ограничение подвижности в области поясницы и крестца. Чтобы свести к минимуму нагрузку на патологические участки, рекомендуется носить корсет или бандаж.
Ортопедический режим предусматривает снижение нагрузки на опорно-двигательный аппарат. Если симптоматика патологии продолжает усиливаться, необходимо минимизировать количество пеших прогулок и время пребывания в сидячем положении. Нужно полностью отказаться от выполнения силовых нагрузок и поднятия тяжестей.

Ускорить выздоровление можно при помощи лечебной гимнастики, однако физические нагрузки показаны только в период ремиссии. Рекомендуется укреплять мышцы посредством выполнения поворотов и наклонов. Все движения должны быть максимально медленными и аккуратными.
Во время лечения важную роль играет правильное питание. В ежедневное меню рекомендуется добавить рыбу, баранину, нежирную свинину. Полезными будут молочные продукты, сыры и бобовые. Рекомендуется полностью отказаться от острого, жирного и кислого. В период терапии нужно исключить из рациона соления, сало, кофе и газировку.
Существует множество рецептов народной медицины, которые помогут значительно улучшить состояние пациента. Эффективным будет слабый раствор мумиё. Его необходимо принимать по 1 ст. л. утром и перед сном. Для растирания пояснично-крестцовой зоны можно использовать спиртовой настой картофельных ростков. Процедура проводится на ночь, для большего эффекта поражённый участок можно обмотать шерстяным платком.
Перед применением любого средства народной медицины нужно проконсультироваться со специалистом и удостовериться в отсутствии противопоказаний.
Лечение артроза крестцово-подвздошного сустава
Артроз крестцово-подвздошного сустава является недугом, приводящим к дистрофическим изменениям указанного сустава, который часто называют крестцово-подвздошным сочленением. Чаще всего болезнь развивается на фоне разных воспалений в суставе.
В запущенных случаях она может провоцировать полную или частичную потерю подвижности сустава. Кроме всего прочего, это заболевание относится к числу первых проявлений болезни Бехтерева.
Симптомы артроза крестцово-подвздошного сустава
- Появление боли, имеющей ноющий характер, в области соединения костей таза с позвоночником.
- Тяжесть и нарастающий дискомфорт при ходьбе, выполнении несложных упражнений, незначительных физических нагрузках, продолжительном сидении или стоянии.
- Повышение интенсивности болезненных ощущений при переохлаждениях, усиленных нагрузках и так далее.
Диагностика спондилоартроза
В медицине артроз крестцово-подвздошного сустава принято называть спондилоартрозом. Этот недуг плохо поддается диагностике, поскольку имеет схожие проявления со спондилоартритом.
Проводя диагностику спондилоартроза, выполняется общий осмотр больного, а также назначаются дополнительные исследования.
В процессе общего осмотра особое внимание уделяется следующим проявлениям недуга:
- При сжатии костей таза друг к другу пациент жалуется на усиление боли.
- Находясь в положении лежа, пациент легко вытягивает ногу, но, переворачиваясь на бок, жалуется на сильные боли.
- Пациент, лежащий на животе, не может поднять ногу, пораженную недугом, из-за усиливающихся болей.
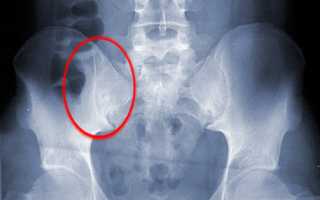
Обнаружить окостенение или патологические изменения подвздошно-крестцовых суставов можно исключительно в процессе проведения рентгенологического исследования. При этом наиболее эффективным способом лечения недуга и дегенеративных изменений, которые он вызывает в суставе, считается блокада.
Классификация
В зависимости от распространенности процесса в сочленении выделяют:
- синовит (поражается только синовиальная оболочка);
- панартрит (все ткани сочленения);
- остеоартрит (дегенеративные изменения поверхностей сустава).
По характеру воспаления и изменений в суставе:
- специфический (сифилитический, туберкулезный, бруцеллезный, иерсиниозный);
- неспецифическим (гнойный) возникает из очага остеомиелита;
- аутоиммунный (асептический),
- дегенеративно-дистрофический.
Гнойное поражение сочленения всегда одностороннее — развивается правосторонний сакроилеит или левосторонний сакроилеит. Начало острое, наблюдается бурное течение с высокой температурой и ознобом, резкими болями в спине справа (если имеет место правосторонний сакроилеит) или слева (левосторонний). Состояние больного быстро ухудшается, развивается тяжелая интоксикация. Причины гнойного воспаления — остеомиелит, прорыв гнойника в окружающих тканях или инфицирование сустава при открытой травме таза и спины.
Одностороннее поражение также вызывают:
- опухоли костной ткани;
- метастазы опухолей различной локализации;
- инфекции (туберкулез, бруцеллез, хламидиоз, гонорея, сифилис);
- септический артрит.
Двусторонний сакроилеит сопровождает системные заболевания, которые протекают с артритами. Что это такое? Двусторонний означает поражение сочленений с двух сторон, которое может быть симметричным (с двух сторон в одних и тех же местах) и ассиметричным (с двух сторон, но в разных местах сочленения).
Двустороннее и симметричное поражение отмечается при:
- воспалительных заболевания кишечника (язвенный колит, болезнь Крона);
- анкилозирующем спондилоартрите (болезнь Бехтерева);
- конденсирующем остите (остеосклероз) подвздошной кости;
- мультицентрическом ретикулогистиоцитозе (системное заболевание с инфильтрациейорганов гигантскими клетками и гистиоцитами);
- болезни Уипла.
Особое диагностическое значение двустороннее поражение имеет при болезни Бехтерева — иногда это является ранним признаком начинающегося заболевания.
Двустороннее, но асимметричное поражение отмечается при:
- псориатическом артрите;
- болезни Рейтера;
- ревматоидном артрите;
- остеоартрите;
- рецидивирующем полихондрите (системное иммунно-воспалительное с постепенным разрушением хрящевых структур);
- болезни Бехчета (системный васкулит).
Стадии артроза крестцово-подвздошных сочленений
Чтобы поделить на стадии деформирующий артроз КПС, используется тот же принцип, что и в случае артроза других видов:
- 1 стадия. Слабо выраженные болезненные ощущения. Дискомфорт проходит после отдыха. Ограничение в подвижности отсутствует, но во время приступов проявляется настолько сильная боль, что человеку трудно лежать, а стоять он не может совсем.
- 2 стадия. Боль проявляется чаще, без приема лекарств проходит редко. Начинаются необратимые воспалительные процессы в строении сочленения.
- 3 стадия. По всей поверхности образуются остеофиты, в редких случаях происходит отрыв крестца либо другие сложные и серьезные деформации суставов.
Проведение исследования
Рентгеновский снимок крестцово-подвздошного сочленения делается в трех проекциях:
Прямая. Пациент лежит на спине. Важно, чтобы он лег в определенную позу. Точность укладки пациента влияет на разницу снимков, сделанных друг за другом. В противном случае повышается риск совершить диагностическую ошибку.
Косая проекция – лежа на спине. Пациента поворачивают на 20 градусов на здоровую сторону. Аксиальная проекция – больного исследуют в положении сидя с наклоном туловища вперед или назад. В противном случае повышается риск совершить диагностическую ошибку. Косая проекция – лежа на спине. Пациента поворачивают на 20 градусов на здоровую сторону.
Аксиальная проекция – больного исследуют в положении сидя с наклоном туловища вперед или назад.
Рентгенограмма проводится в такой последовательности:
- Пациент снимает металлические украшения и одежду.
- Ложится на стол ровно, вытянув руки вдоль тела.
- На область паха укладывают свинцовый фартук – он необходим для защиты половых органов от облучения.
- На несколько секунд включается аппарат. Пациенту необходимо соблюдать полную неподвижность.
- После процедуры выполняется расшифровка снимков.
- Врач записывает информацию о состоянии костей.
- Пациенту выдается заключение.
Процедура занимает 1-3 минуты. Пациент не испытывает болезненных ощущений. При использовании этого метода человек быстро получает результаты, что позволяет распланировать курс лечения.
Проекция на кожу крестцово-подвздошного сочленения выполняется очень легко. В области крестца можно найти ромб. Его боковые точки расположены в местах ямок, где кожа тесно прикреплена в области задних верхних осей подвздошных костей. Снизу ромб завершается у верхушки межъягодичной складки, а сверху образован натяжением кожи в точке остистого отростка последнего позвонка поясницы.
Особенности рентгенографии крестцово подвздошного сочленения:
- Изучаемое сочленение при рентгене таза и поясницы в задней проекции видится как светлый овал или ромб. Поверхности суставов проецируются друг на друга, что объясняется их косым расположением к плоскости туловища. Однако их ось меняется с возрастом, поэтому для людей разных возрастных групп предусмотрены разные проекции.
- Рентгенографию крестцово-подвздошного сочленения выполняют на кассете 18х24 см, которая расположена в кассетодержателе рентгеновской решетки. Над центром кассеты расположен наружный угол ромба, который соответствует задней верхней ости подвздошной кости.
- Центральный луч рентгеновского пучка направляется перпендикулярно столу через живот. Он проходит сквозь участок, находящийся латеральнее средней линии туловища на 3-4 см, возле верхней передней ости подвздошной кости. Между кассетой и фокусом рентгеновской трубки оставляется расстояние 100 см.
Чтобы выявить смещение обломков костей при переломах, или уточнить некоторые особенности патологических процессов, рентгенографию проводят в полусидячем положении. Когда туловище отклоняется назад, рентгеновский луч проходит спереди назад. При переднем наклоне пучок излучения направляется сзади наперед. Кассету 18х24 подкладывают под ягодицы пациента. Рентгенографию проводят с рентгеновской решеткой.
Самообследование
Обследовать состояние позвоночника на предмет артроза КПС, а также выявить наличие проблем на этом участке тела можно, проделав следующие манипуляции:
- Нужно сжать с боков малый таз. Если проблема находится в крестцовой зоне, то при сильном нажатии не происходит никаких изменений. При проведении данных мероприятий в поясничном отделе могут усилиться болевые ощущения.
- Лечь на спину и поднять вытянутую ногу. Если возникает дискомфорт – проблема в КПС отсутствует. Больше всего в этом случае виноваты отклонения в позвоночнике.
- Лечь на спину или на бок, проверить, удобно ли находиться в таком положении. При поражении крестца на боку находиться некомфортно, иногда даже болезненно.
- Лечь на живот, поднять бедро. Если со стороны появилась боль и она усиливается, то у больного имеется патология крестца, позвоночник не задет.
Лечение болезни
Программа лечебных мероприятий подбирается индивидуально каждому пациенту, с учетом личных особенностей и характера заболевания. Существует варианты терапии артроза, которые часто и эффективно применяют:
- препараты;
- ортопедия;
- физиотерапия;
- рефлексотерапия;
- упражнения;
- питание;
- народная медицина.
Препараты
Нестероидные противовоспалительные препараты устраняют боль и воспаление.
При острых болях часто используют блокады, которые вводят в околосуставные ткани, тем самым местно купируя боль и исключая употребление препаратов. В состав входят анальгетики и анестетики с содержанием новокаина и лидокаина. При менее выраженных симптомах назначают лекарства следующих групп:
- НПВС;
- хондропротекторы;
- гиалуроновая кислота;
- витамины и минеральные добавки;
- гормональные противовоспалительные;
- анальгетики.
Все виды лекарств направлены на устранение болевых ощущений, восстановление подвижности и снятие напряжения в спине. Многие из них способны активизировать процесс регенерации хрящевой ткани. Зачастую используют инъекции, поскольку результат от перорального приема таблеток очевиден только через 3 месяца.
Ортопедия
Важно ограничить подвижность сустава в период реабилитации для предотвращения травмирования или срыва. Для этой цели используют ортопедические бандажи или корсеты, которые на протяжении дня поддерживают поврежденный отдел позвоночника, минимизируя нагрузку на него
Во время ношения приспособлений рекомендуется снизить уровень активности, избегать подъема тяжелых предметов, ограничить пешие прогулки.
Физиотерапия
Процедура способствует проникновению лечебного вещества в очаг воспаления.
Артроз хорошо поддается физиотерапии, особенно в период обострения и нестерпимых болей. Зачастую в медицине используют методы низкоинтенсивной лазерной терапии, амплипульса, а также:
- радоновые и серные ванны;
- электрофорез;
- магнитотерапия;
- озокеритотерапия.
Под таким воздействием удается ослабить болевые спазмы, снизить отечность и стабилизировать состояние мышц и их тонус, устранить воспалительный процесс. Особенно физиотерапия подходит больным с сильными аллергическими реакциями на препараты или непереносимостью составляющих лекарств. В медицине также практикуют лечение с помощью инфракрасного облучения и УВЧ.
Рефлексотерапия
Мануальная терапия давно заняла одно из ведущих мест в перечне эффективных методов терапии подобных заболеваний. Зачастую используется иглоукалывание или терапия «чжень-цю». Такое воздействие на проблемный участок называется акупунктура. Также широко используют точечную терапию, при которой происходит давление на определенные зоны (акупрессура), классический массаж.
Упражнения
Лечебная физкультура укрепит позвоночный корсет.
ЛФК способствует расслаблению нижней части туловища, снимает нагрузку с подвздошных связок и улучшает циркуляцию крови в проблемной зоне. Следует помнить, что при артрозе резкие и агрессивные упражнения выполнять не рекомендуется. Зачастую назначается гимнастика в виде медленных наклонов в стороны, вперед-назад и круговых вращений.
Правильное питание
Сбалансированный рацион способствует продолжительности периода ремиссии, нормализует и активизирует регенеративные процессы в хрящевых тканях. Больным следует исключить соленые продукты, копчености, консервации и фастфуд. Не рекомендуется пить газированные напитки и кофеинсодержащие вещества. Полезными продуктами станут кисломолочные изделия, овощи и фрукты, рыба, нежирное мясо, бобовые и злаковые каши.
Народные рецепты
- Настойка из мертвых пчел и водки. На 100 грамм жидкости используют 5—10 пчел. Настоять в течение суток, после чего втирать массажными движениями в больное место.
- Мед или точеный прополис (100 г) смешать с этиловым спиртом, нанести смесь на хлопчатобумажную ткань, приложить компресс к проблемной зоне и зафиксировать на 1 час.
- Измельченные хрен и черную редьку соединить с жидким медом. Сделать компресс и наложить на больное место на 30—40 минут.
Чтобы избежать появление артроза крестцово-подвздошных сочленений, необходимо сохранять подвижный образ жизни, следить за весом и питанием, заниматься физкультурой. Стараться избегать стрессовых ситуаций и переутомления, не поднимать тяжести. Стоит помнить, что самолечение недопустимо, поскольку это может привести к осложнениям и запущенным формам болезни. Необходимо правильно выполнять все рекомендации врача.
Профилактические меры
Важно уделить максимальное внимание профилактике развития патологии. Рекомендуется:
- повышать иммунитет;
- вовремя лечить инфекционные заболевания;
- постоянно выполнять профилактическую гимнастику;
- во время беременности нужно носить специальный бандаж;
- отказаться от больших физических нагрузок;
- следить за питанием;
- поддерживать нормальную массу тела;
- следить за эмоциональным состоянием.
Если обнаружить заболевание на ранней стадии и начать лечение, тогда можно полностью избавиться от артроза.
В дальнейшем важно выполнять профилактические меры, чтобы не допустить повторного развития патологии.

Тактика лечения
Многие спрашивают: чем обычно лечат СКПС? Физическая активность является важным аспектом лечения СКПС. Пациенту рекомендовано вести активный образ жизни при боли в подвздошно-крестцовом сочленении. Сопровождающее физиотерапевтическое лечение с помощью специальных упражнений помогает устранить симптомы расстройства.
Во время инфильтрационной терапии врач вводит локальные анестезирующие средства (местные анестетики) в место возникновения боли. Местноанестезирующие средства вводятся либо в связки КПС, либо непосредственно в суставное пространство.
В дополнение к локальным анестетикам врач также вводит противовоспалительные и обезболивающие глюкокортикоиды (кортизон).
Специально подготовленные врачи или физиотерапевты могут восстановить подвижность пациента с помощью ЛФК. Используются два разных метода:
- тщательное растяжение, улучшающее подвижность пораженного сустава;
- мануальная терапия.
Термотерапия также может облегчить дискомфорт при синдроме КПС. Рекомендуется применять термопакеты из аптеки, бутылки с горячей водой или инфракрасные лампы.
Обезболивающие препараты (ибупрофен или диклофенак) относятся к так называемым нестероидным противовоспалительным препаратам (НПВП) и часто не очень эффективны при синдроме КПС.
Если отсутствуют абсолютные противопоказания, врачи назначают диклофенак или ибупрофен для кратковременного снижения острой боли. Категорически запрещено принимать НПВП без консультации врача больше недели. При длительном применении лекарственного средства могут возникать серьезные побочные эффекты, например желудочно-кишечное кровотечение.
Другие консервативные меры лечения компенсируют неправильную нагрузку на таз. Врач рекомендует пациенту приобрести специальные стельки для обуви или наколенники. Кроме того, могут использоваться различные индивидуальные корсеты, которые улучшают подвижность конечностей пациента. Многие анальгетические препараты можно вводить непосредственно в сустав в течение определенного времени, пока полностью не исчезнут симптомы болезни. Другой мерой является радиочастотная терапия. В большинстве случаев эта терапия не покрывается государственными фондами медицинского страхования.
Если консервативных мер недостаточно для облегчения боли при КПС, можно принять оперативные меры. Обычно врачи не знают, как долго пациенту нужно лечиться, чтобы достигнуть значимых результатов.