Диагностика болезни Шляттера
Лечением и диагностикой болезни Шляттера занимаются травматологи высшей категории, а также квалифицированные ортопеды в зависимости от степени развития патологического процесса. Специалисты израильских клиник проводят визуальный осмотр надколенника, пальпацию, затем собирают анамнез и направляют пациента на дальнейшее исследование пораженной области с применением инновационных методик инструментального исследования.
Для постановки точного диагноза проводится:
- рентгенографическое исследование коленного сустава (в боковой и прямой протекции);
- ультразвуковое исследование;
- МРТ;
- денситометрия;
- компьютерная томография.
Чтобы исключить инфекционный характер протекающего заболевания, пациент направляется на сдачу лабораторных анализов.
Характер боли
Зачастую начало развития патологии ничем себя не проявляет. Но в последствие у ребенка появляется шишка ниже наколенника. Она болит только при надавливании. По описанию новообразование, как плотный шарик, похожий на костный фрагмент. Кожа вокруг шишки не воспаленная, обычного цвета. Это говорит о неинфекционной природе образования. По мере развития заболевания у подростка появляется боль – это основной признак, по которому можно заподозрить наличие остеохондропатии.
Болевой синдром может возникать остро или ощущаться в виде незначительного дискомфорта. Боль появляется во время тренировок, но с развитием следующей стадии заболевания, болезненные ощущения наблюдаются не только при нагрузке, но и при обычных приседаниях, ходьбе. Синдром может сохраняться на протяжении всего периода заболевания, а также возникать во время обострения, вызванного перенагрузкой сустава.
Третья степень — переход болезни в хроническую форму. Для нее характерно смена периодов обострения с моментами «затишья». В острый период наблюдается гиперемия кожи вокруг бугорка, сильная боль, ограничение движения в суставе.
Совет! Необходимо проводить лечение на начальной степени развития заболевания. Тогда патологический процесс можно вылечить полностью и больной не будет страдать от рецидивов и осложнений.
Симптомы
В большинстве случаев заболевание протекает полностью бессимптомно и отличается доброкачественным характером, а выявляется случайно – при рентгенологическом обследовании по другому поводу. Но встречаются и клинические ситуации, когда болезнь проявляет свои симптомы, чем причиняет массу неудобств пациенту.
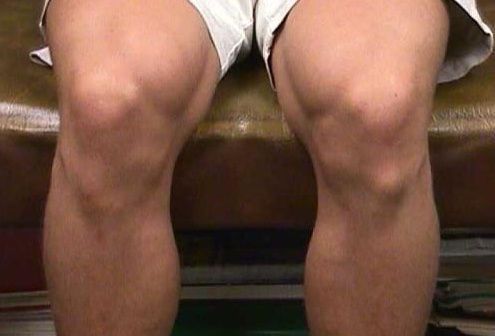
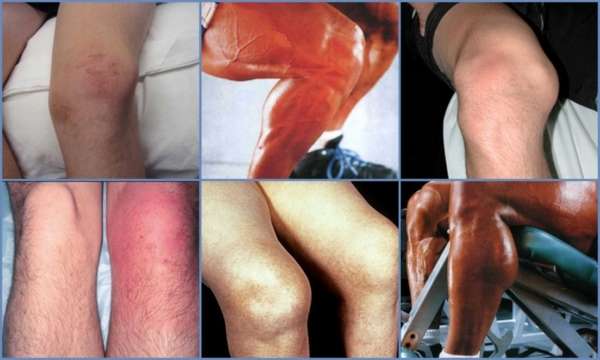
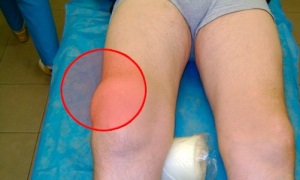
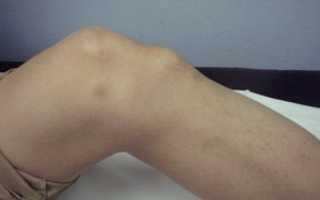
Как правило, при отсутствии осложнений, признаки заболевания только местные, то есть общее самочувствие и состояние ребенка не страдает. Самым частым симптомом считается появление бугорка (шишки) в области проекции бугристости большеберцовой кости (под коленом на передней поверхности голени).
Такое образование неподвижное и очень плотное на ощупь, может наблюдаться небольшой отек тканей вокруг шишки. Цвет кожи над образованием не изменен, отсутствует покраснение или повышение местной температуры, что свидетельствует о неинфекционной природе образования под коленным суставом.
Вторым признаком патологии считается болевой синдром. Боль отличается большим диапазоном интенсивности. У одних пациентов она полностью отсутствует, у вторых появляется только при определенных движениях (прыжки, бег), а у третьих болевые ощущения постоянные и беспокоят даже при обычном уровне физической активности.
Как правило, боль может наблюдаться до тех пор, пока ребенок не перестанет расти, а его костные зоны роста не закроются. Если боль беспокоит подростка, то это основное показание к активному лечению остеохондропатии.
Возможные осложнения
- Постоянные болезненные ощущения;
- Присутствие местного оттека.
Для устранения указанных симптомов можно использовать повязки со льдом, для охлаждения сустава. Когда устранены признаки патологии, сохраняется вероятность наличие костной шишки в зоне колена. Сформированный бугорок присутствует всю жизнь. Он не оказывает определенного негативного воздействия на колено. Здоровая деятельность сочленения не нарушается.
Если болезнь запустить
Если же болезнь запустить, возможно нарушение функционирования сочленения. При осложнениях надколенник смещается немного кверху, происходит его деформация.
Также может возникать, развиваться остеоартроз сочленения колена. При данной патологии пациента будут беспокоить боли, когда он будет опираться на согнутое колено.
После проведения курса терапии некоторые пациенты высказывают жалобы относительно наличия неприятных ощущений. Их беспокоит ломота ноющего характера. Подобный симптом проявляется при смене погоды.
Лечение
Как правило, патология хорошо поддается лечению, имеет благоприятный прогноз, но основная проблема – это длительность терапии (от 6-ти месяцев до 2-х лет) и необходимость соблюдать рекомендации по режиму физических нагрузок. Лечение может быть консервативным и хирургическим.
Консервативная терапия
Это основной вид лечения данной проблемы. Основная задача терапии – купировать болевой синдром, снизить интенсивность асептического воспаления и обеспечить нормальный процесс оссификации бугристости большеберцовой кости.
Основной метод консервативной терапии – это щадящий режим физической активности. На время лечения нужно обязательно прекратить все занятия спортом и прочие чрезмерные физические нагрузки. В обязательном порядке нужно применять различные ортопедические изделия для защиты коленного сустава – ортезы, бандажи, эластические повязки, фиксаторы, пателлярные бандажи
В комплексной терапии назначают и медикаментозную коррекцию. В случае болевого синдрома назначают в соответствующих возрастных дозах анальгетики и нестероидные противовоспалительные препараты. Также всем пациентам показаны препараты кальция, поливитамины. Обязательной составляющей консервативной терапии является физиотерапия. Пациентам назначают курсы:
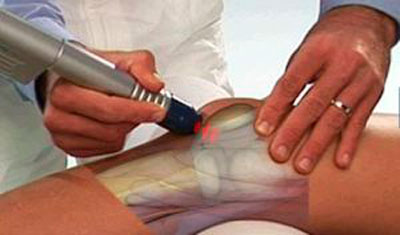
- УВЧ,
- магнитной терапии,
- фонофореза,
- электофореза,
- лазерной терапии,
- ударно-волновой терапии.
Также всем пациентам показана лечебная гимнастика и курсы массажа.
Как правило, такое комплексное лечение приносит положительные результаты спустя 3-6 месяцев, но иногда терапия может затянуться. В случае, когда консервативная терапия оказалась неэффективной, а болезнь прогрессирует, развиваются ее осложнения, прибегают к оперативному вмешательству.
Хирургическое лечение
Показаниями к назначению операции у пациентов с болезнью Осгуда-Шлаттера являются:
- длительное течение патологии и неэффективность консервативной терапии (когда курс лечения длится более 2-х лет);
- наличие стойкого болевого синдрома, который не устраняется прочими методиками лечения;
- если с помощью рентгенографии наблюдается фрагментация большеберцовой бугристости и наблюдается отделение отдельных отломков кости;
- если возраст ребенка на момент диагностирования болезни составляет 14 лет и больше.
Сама по себе операция считается технически несложной. Хирург удаляет все отделившееся костные фрагменты и проводит пластику сухожилий и связок. Реабилитация после хирургического лечения не является длительной. После курса консервативного лечения ребенок снова сможет вести активный образ жизни и полностью избавиться от болезни.
Какими могут быть последствия
Негативные последствия патологии встречаются крайне редко. В подавляющем большинстве случаев недуг отличается доброкачественным течением и самостоятельным регрессом после остановки роста человека (23-25 лет). Именно тогда закрываются ростковые зоны трубчатых костей и, соответственно, исчезает сам субстрат развития болезни Осгуда-Шляттера. В некоторых случаях у взрослого человека может остаться внешний дефект в виде бугорка под коленом, который никак не сказывается на функции коленного сочленения и нижней конечности в целом.
Но иногда может наблюдаться такое осложнение, как фрагментация бугристости, то есть отсоединение секвестра кости и отрыв связки надколенника от большеберцовой кости. В таких случаях вернуть нормальную функцию ноги можно только с помощью хирургической операции, в ходе которой восстанавливают целостность связки.
Основные факторы риска и причины развития юношеского остеохондроза коленного сустава
Болезнь Шляттера — одна из наиболее распространенных причин появления болей в коленном суставе у детей старшего школьного возраста и подростков. Юношеский остеохондроз может появиться:
- в результате травмирования колена;
- как результат всплеска роста в период полового созревания;
- после постоянного воздействия интенсивных нагрузок на коленный сустав.
Патологию обнаруживают не у каждого ребенка. Факторы, влияющие на повышение риска развития юношеского остеохондроза:
- Занятие определенными видами спорта.
Профессиональные занятия тяжелой и легкой атлетикой, частые игры в футбол и баскетбол могут спровоцировать микротравмирование большеберцовой кости.
Если ребенок очень активно бегает, прыгает или приседает, то в период полового созревания сможет заметить появление болей в коленных суставах. При появлении болезненных симптомов, врачи рекомендуют значительно уменьшить физические нагрузки. При занятиях контактными видами спорта, рекомендуется избегать прямых столкновений и падений на колени.
- Принадлежность к мужскому полу.
Статистически, лица мужского пола чаще страдают от юношеского остеохондроза.
Это связанно с тем, что мальчики занимаются более агрессивными видами спорта. Девушки также восприимчивы к заболеванию, но поскольку имеют меньший вес, легче переносят нагрузки на недоразвитую кость.
- Возраст 11-15 лет.
В зоне риска находятся девочки в возрасте 11 — 12 лет и мальчики в возрасте 13 — 15 лет.
Симптомы болезни Шляттера чаще всего появляются в периоды активного роста, особенно во время полового созревания.
Как распознать?
Ярко выраженные симптомы поражения пяточной кости отмечаются у девочек в период формирования гормонального фона. Основным признаком болезни является болевой синдром, который приводит к изменению походки и быстрой утомляемости мышечных тканей.
Болевые ощущения возникают остро при физической активности и даже длительном пребывании в статическом положении. Если отмечается двустороннее поражение ног, ребенок перестает опираться на пятки при ходьбе и осуществляет упор на пальцы.
Болезнь провоцирует тяжелые дистрофические повреждения костной ткани.
Изменение походки оказывает патологическое воздействие не только на стопы, но и другие части нижних конечностей. Болезнь может распространиться на область таранной кости голеностопного сочленения, бедра и позвоночный столб.
Возрастает риск развития патологии сесамовидной кости первого плюснефалангового сустава. Если возникает болезнь Шинца или остеохондроз пяточной кости, симптоматика дополняется повышением местной температуры, отечностью и гиперемией кожных покровов, а также возрастанием интенсивности болей и существенным нарушением подвижности в пораженных участках.
Симптомы и диагностика болезни Осгуда-Шлаттера
Как правило, патология имеет доброкачественный характер и протекает бессимптомно. Зачастую такая остеохондропатия выявляется при рентгенографии, назначенной совсем по другому поводу.
В некоторых случаях присутствуют следующие симптомы:
- появление плотной неподвижной шишки на передней поверхности голени под коленом;
- иногда возникает незначительный отек мягких тканей в области патологии;
- боль (под нагрузкой или постоянная).
Именно боль является основным показанием к проведению лечения болезни Осгуда-Шлаттера.
Диагностика заболевания не вызывает у квалифицированного специалиста каких-либо затруднений. Правильный диагноз ставится уже в процессе осмотра ребенка, для подтверждения выполняется рентгенографическое исследование коленного сустава и смежных костей. На рентгенограмме, сделанной в боковой проекции, хорошо различимы разрастания и фрагментация костной ткани, если таковые явления действительно имеют место.
При наличии сомнений в диагнозе врач может дополнительно назначить томографическое исследование (методом КТ или МРТ) и УЗИ области коленного сустава и прилегающих тканей. Лабораторные показатели при болезни Осгуда-Шлаттера остаются в норме.
Этиология
Болезнь Осгуда Шлаттера – это разновидность остеохондропатии, когда на незрелую костную и хрящевую ткань в области прикрепления связки воздействует статическая нагрузка, обеспечивая местные некротические процессы и болевой симптом. Провоцирующими факторами развития патологии являются подвижные виды спорта:
- Катание на роликах или коньках,
- Гимнастика,
- Лёгкая или тяжёлая атлетика,
- Единоборства,
- Волейбол, баскетбол, гандбол, футбол, хоккей.
Патология может развиться у детей с 8-10 лет. Крайний срок развития у болезни Шлятеера – подростковый или юношеский возраст до 18 лет. В эти периоды сочленение между связкой и надкостницей до конца не сформировано и легко травмируется. У девочек подростков патология развивается реже, чем у мальчиков.
В старшем возрасте ткани укрепляются и менее повреждаются при динамических нагрузках. Иногда болезнь Шляттера встречается у взрослых, причиной которой могут быть:
- Сильные перегрузки коленей при профессиональных видах спорта,
- Частые травмы сустава – вывихи и подвывихи, повреждения костных структур,
- Постоянные артриты – инфекционного или аутоиммунного характера.
Причины развития болезни Осгуда-Шлаттера
У пациентов, не достигших совершеннолетия, имеются анатомические и физиологические факторы, которые увеличивают вероятность развития данной патологии. В частности, в период интенсивного роста ребенка кости зачастую растут быстрее, чем питающие их сосуды, что может приводить к гипоксии определенных участков кости. Нарушение питания бугристости большеберцовой кости повышает хрупкость этого участка и способствует развитию остеохондропатии.
Если же в этот период ребенок постоянно занимается спортом, подвергая растущий организм повышенным нагрузкам и получая травмы, в области крепления связки надколенника к большеберцовой кости возникают явления, обусловленные защитной реакцией организма – асептическое воспаление и оссификация не полностью сформированных участков. Костная ткань чрезмерно разрастается, под коленом образуется выпуклость. Обычно подобное явление отмечается на двух ногах, реже процесс имеет односторонний характер.
По статистике, пик заболеваемости приходится на возраст 11-14 лет. Болезнью Осгуда-Шлаттера страдают порядка 13 % детей и подростков, активно занимающихся различными видами спорта. Кстати, в большинстве случаев заболевание диагностируется через некоторое время после травмы, совсем не обязательно тяжелой.
Лечение
Ранее считалось, что болезнь Осгуда-Шлаттера у детей и подростков самостоятельно проходит с годами и ее не нужно лечить. Однако такое отношение к этой патологии может становиться причиной появления осложнений.
После обследования пациента врач оценит степень тяжести заболевания и составит план его лечения. В большинстве случаев при болезни Осгуда-Шлаттера бывает достаточно только консервативных мер и амбулаторного лечения.
Консервативная терапия
Во время ярко выраженных проявлений заболевания пациенту следует полностью отказаться от дополнительных нагрузок на коленные суставы, обеспечить им щадящий режим и прекратить спортивные тренировки на время курса лечения. Некоторым больным рекомендуется ношение специального бандажа или фиксирующих повязок, уменьшающих амплитуду смещения хоботовидного отростка.
Для укрепления структур коленного сустава проводятся специальные упражнения, способствующие развитию мышц бедра и уменьшению напряжения на связки. Лечебная физкультура дополняется курсами массажа с противовоспалительными и согревающими кремами и мазями. Кроме этого, рекомендуется наложение согревающих компрессов. Допустимо применение методов народной медицины.
Тактика физиотерапевтического лечения болезни Осгуда-Шлаттера зависит от результатов рентгенографии:
- пациентам I группы проводится курс магнитотерапии и УВЧ;
- пациентам II группы назначается курс магнитотерапии и электрофореза с лекарственными растворами лидокаина, кальция хлорида и никотиновой кислоты;
- пациентам III группы проводится электрофорез с гиалуронидазой или калием йодидом, впоследствии назначается курс магнитотерапии и электрофорез с кальцием хлоридом и никотиновой кислотой.
Иногда курс физиотерапевтического лечения может дополняться другими процедурами:
- парафинотерапия;
- аппликации лечебной грязи;
- ударно-волновая терапия.
При необходимости консервативное лечение дополняется приемом нестероидных противовоспалительных средств:
- Тайленол;
- Ибупрофен и др.
Кроме этого, медикаментозная терапия может эффективно дополняться приемом препаратов кальция, антиагрегантов, витаминов группы В и витамина Е.
Курс лечения при этом заболевании занимает от 3 месяцев до полугода. В большинстве случаев он способствует значительному ослаблению или полному устранению болевого синдрома. После проведенной терапии пациенту на протяжении некоторого времени следует ограничивать нагрузки на коленные суставы.
Хирургическое лечение
При тяжелых формах болезни Осгуда-Шлаттера, сопровождающейся формированием в области бугристости большеберцовой кости обособленного костного нароста, консервативная терапия может оказываться неэффективной. Показаниями для хирургического лечения в таких случаях могут становиться следующие факторы:
- неэффективность всех консервативных методик;
- продолжительное и прогрессирующее течение заболевания;
- разрушение костных фрагментов от подлежащего апофиза;
- возраст старше 14 лет.
Решение о необходимости выполнения операции всегда принимается с учетом всех вероятных ее негативных последствий. При невозможности отказаться от проведения такого вмешательства хирург разрабатывает план предстоящей операции – она должна быть минимально травматичной и максимально эффективной.
Для лечения тяжелых проявлений болезни Осгуда-Шлаттера могут проводиться такие виды оперативных вмешательств:
- стимуляция бугристости по методике Beck или Pease;
- имплантация трансплантатов для стимуляции остеорепарации;
- перемещение мест прикрепления отдельных частей апофиза;
- расширенная декортикация.
Выбор метода хирургического лечения выбирается индивидуально для каждого пациента и зависит от его возраста и клинической картины заболевания.
В послеоперационном периоде больному назначается курс медикаментозной терапии и физиопроцедур, направленных на ускорение заживления костных тканей. На протяжении 1 месяца пациент должен носить давящую повязку или бандаж.
Уже через10-14 дней после вмешательства пациенты отмечают уменьшение болевого синдрома. Курс послеоперационной реабилитации обычно длится около 4 месяцев, а возвращение к занятиям спортом становится возможным через полгода после операции.
Клинические проявления
Симптомы болезни коленей Шляттера никогда не появляются остро. Для синдрома Шляттера характерно постепенное начало и нарастающая симптоматика:
- На ранних стадиях – дискомфортом в коленках в виде слабой ноющей боли при физической активности,
- Если не прекратить нагрузку болезненность усиливается и распространяется преимущественно на верхнюю часть голени и внутреннюю поверхность колена,
- По мере прогрессирования болезненность возникает при ходьбе по лестнице, а также во время сгибания или разгибания ноги,
- В нижней части коленей появляется отёк, нарушающий функцию коленного сустава,
- При длительном течении чуть ниже коленей появляется небольшое возвышение, которое может утолщаться, формируя шишку,
- Отсутствуют симптомы воспаления (повышение местной или общей температуры тела, покраснение поражённой области).
Патология включает 4 стадии и 3 степени поражения:
- Ишемия – недостаток кровообращения и отмирания местных тканей,
- Начальное заживление – прорастание кровеносных сосудов в поражённую область,
- Восстановительные процессы – рассасывание некротических элементов и их замещение,
- Выздоровление – обычно наступает к 18 годам.
Выделяют следующие степени болезни Шлятера:
- I степень – самая лёгкая. Внешняя деформация и отёки не наблюдаются, пациента беспокоят только периодические слабые боли в нижней части колена,
- II степень – ниже надколенника появляется отёчность, начинает формироваться шишка, болезненность усиливается,
- III степень – шишка увеличивается в размерах, может опухать всё колено. Боль появляется в покое, носит разлитой характер. Отмечается напряжённость мышц передней поверхности бедра.
К последствиям болезни Осгуда Шлаттера относят изменение позиции коленной чашечки – перемещение её вверх. Иногда развивается остеоартроз коленного сустава, постоянная болезненность. В тяжёлых случаях может быть деформация или частичный отрыв связки надколенника.
Частые вопросы
Чем характеризуется болезнь Шляттера у детей?
Болезнь Шляттера у детей характеризуется воспалением сухожилия подколенной чашечки, что приводит к болям и отечности в области колена. Она чаще всего развивается у подростков в период активного роста.
Какие симптомы сопровождают болезнь Шляттера у детей?
Основными симптомами болезни Шляттера у детей являются боль и отечность в области колена, усиливающиеся при физической нагрузке, а также ограничение подвижности в коленном суставе.
Каковы методы лечения болезни Шляттера у детей?
Лечение болезни Шляттера у детей обычно включает ограничение физической активности, применение противовоспалительных препаратов, физиотерапию и реабилитационные упражнения для укрепления мышц вокруг колена. В редких случаях может потребоваться хирургическое вмешательство.
Диагностика болезни
Если у ребенка наблюдается классическая для остеохондропатии симптоматика, то на основе осмотра травматологу не сложно поставить точный диагноз. Для выявления степени повреждения кости проводят рентгеновский снимок. Рентген выполняют в двух проекциях. Если же с постановкой диагноза возникли сложности, то дополнительно ребенку назначают:
- УЗИ;
- КТ или МРТ.
Томография дает более четкую картину, произошедших изменений, чем рентгенологическое изображение. Кроме того МРТ не влияет негативно на организм подростка, поскольку сканирование проводят с применением магнитного поля.
Лечение
Болезнь Осгуда-Шляттера хорошо поддается лечению и характеризуется благоприятным прогнозом. Длительность и способ терапии подбираются врачом индивидуально для каждого отдельного случая.
При легком течении и хорошем восстановлении тканей потребуются лишь местные медикаментозные средства. При более серьезном повреждении пациентам назначаются физиотерапевтические процедуры, лазеротерапия и (крайне редко) хирургическое вмешательство.
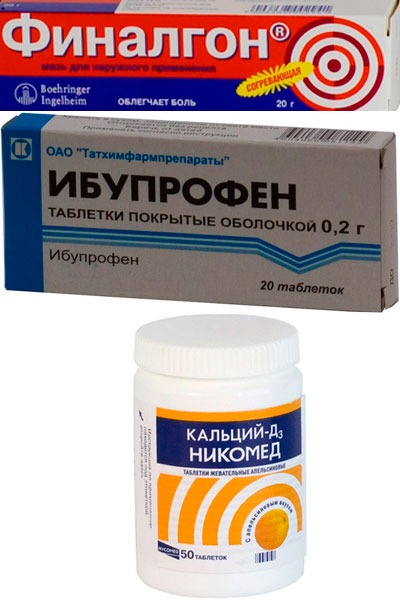
- Из медикаментов пациенту назначаются препараты для облегчения состояния и снятия болевых ощущений. Хорошим обезболивающим действием обладают наружные средства (Фастум-гель, Финалгон, мазь с Индометацином, Алором и другие).
- Для купирования воспалительного процесса могут применяться Ибупрофен или Диклофенак.
- Для укрепления организма рекомендуется прием витаминно-минеральных комплексов. Хороший результат дает прием препаратов кальция (1500 мг в сутки), витаминов Е и группы В.
Иммобилизация сустава Заключается в накладывании на область колена специальной накладки, фиксатора или повязки. Даже простая фиксация с помощью эластичного бинта позволит уменьшить нагрузку на колено и находящиеся рядом ткани, благодаря чему процесс заживления будет происходить быстрее. Специально разработанные фиксаторы хорошо снимают отечность, припухлость, снимут болевые ощущения.
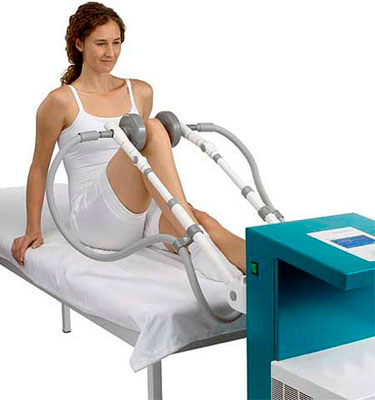
Физиотерапия
Физиотерапевтические процедуры оказывают хорошее терапевтическое воздействие, но их длительность должна составлять не менее 3-4 месяцев. Вид процедуры врач подбирает индивидуально, руководствуясь изучением рентгенологического снимка.
- Для первой рентгенологической группы может быть рекомендован курс УВЧ и магнитотерапии.
- Для второй группы — электрофорез с двухпроцентным раствором лидокаина, накладывающийся на области L3-L4, который впоследствии заменяется на электрофорез с кальцием хлорида и никотиновой кислотой.
- Для третьей группы — электрофорез с калий йодом и аминофиллином, а затем с кальций хлоридом и никотиновой кислотой.
Магнитная терапияЗаслуживает отдельного внимания. В современной физиотерапии — это одно из самых новых направлений, отличающихся высокой эффективностью (примерно в 60-70%) и простотой использования. Его действие базируется на влиянии низкочастотных магнитных полей на пораженную область. Метод может применяться в качестве альтернативного лечения, когда другие способы не принесли желаемого результата.
Ударно-волновая терапия (УВТ) Заключается в воздействии ударных волн разной энергетической степени, которые получают при помощи электромагнитного излучения или пневматически. При поражении области коленного сустава и окружающих тканей чаще применяются фокусированные волны, способные глубоко проникать в ткани и снимать воспаление. Поступление волн в ткани регулируется специальными насадками.
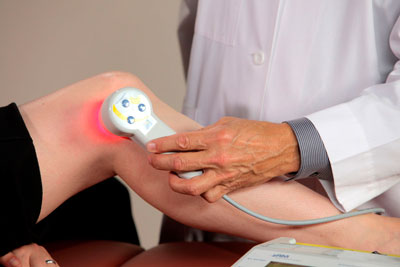
Лазеротерапия (квантовая терапия) Сравнительно молодой метод, широко применяющийся в физиотерапии, хотя он был открыт еще в шестидесятых годах прошлого столетия. Предполагает использование низкоинтенсивного лазерного излучения на область пораженных тканей. Такое воздействие позволяет расширять кровеносные сосуды, снимать воспаление, способствовать лучшему заживлению тканей и снятию болевого синдрома.
Оперативное вмешательство
Для лечения болезни Осгуда-Шляттера операция назначается крайне редко и только при наличии определенных медицинских показаний:
- При серьезном повреждении области колена, когда на рентгенологическом снимке выявляется заметное отделение костных фрагментов от большеберцовой кости.
- При длительном течении заболевания, когда другие консервативные методы не принесли должного результата.
- Оперативное вмешательство должно назначаться только после достижения ребенком четырнадцатилетнего возраста. Лишь отдельные клинические случаи могут стать исключением для этого правила.
После операции пациентам назначается покой и консервативное лечение, заключающееся в приеме медикаментозных средств, применении наружных мазей, курса физиотерапии.
Осложнения, последствия и прогнозы
К осложнениям и последствиям заболевания относятся:
- проблемы с функционированием коленного сустава;
- хромота;
- костный нарост. Возникает боль при ходьбе, выполнении физических нагрузок;
- остеоартроз коленного сустава.
Если пациент вовремя начнет лечение и устранит заболевание, прогноз положительный.
Проблем с коленом не возникнет. Пациенту нужно лишь умеренно заниматься физкультурой, так как интенсивные нагрузки могут привести к повторному возникновению заболевания.
Однако если заболевание не было устранено полностью, возникнут серьезные осложнения, от которых полностью избавиться не получится. Тогда занятия физкультурой будут приносить сильную боль.
Данное заболевание является серьезным, может привести к осложнениям, если его не лечить. Чтобы ребенок выздоровел, нужно задуматься о лечении как можно раньше. Тогда неприятных последствий удастся избежать.
О проявлениях болезни Шляттера у детей вы можете узнать из видео:

Постановка диагноза
Большую роль в выявлении заболевания играет внешний осмотр и рентгенологическое обследование. Также возможно назначение дополнительных методов диагностики для исключения инфекционного поражения сустава.
Осмотр лечащего врача
Предварительный диагноз ставится при выявлении доктором симптомов остеохондропатии. Косвенным признаком болезни является детский или подростковый возраст, а также данные истории заболевания – появление симптомов после физической нагрузки.
Как показано на фото болезнь Осгуда Шляттера характеризуется отёком и последующим формированием шишки в нижней части колена.
Рентгенологическое обследование
Самый информативный инструментальный метод при данной патологии. При исследовании делаются снимки в двух проекциях – прямой и боковой. Наиболее информативным является проведение рентгена в динамике для выявления процесса прогрессирования болезни.
Рентгенологические признаки болезни Шляттера:
- Небольшие «свисающие» удлинения бугристости большеберцовой кости,
- Наличие одного или нескольких костных обломков.
Благодаря рентгену удаётся отличить данную патологию от болезни Кенига, имеющую схожую симптоматику – отламывание отмершего участка хрящевой ткани, расположенного внутри сустава. При проведении рентгена доктор сразу увидит, какая область повреждена – бугристость кости или хрящ.
Другие методы
Для дополнительного обследования возможно назначение радиоизотопного и ультразвукового исследования, магниторезонансной томографии, денситометрии, а также анализов крови.
Радиоизотопное сканирование основано на введении в кровоток специальных радиоактивных веществ, безопасно влияющих на организм.
Денситометрия позволяет определить участки поражения костной ткани и отрывы связок от костей.
УЗИ и МРТ выявляют повреждение связки надколенника, а также осложнения в виде смещения коленной чашечки и развитие воспаления в суставе.
Для дифференциации от инфекционного и аутоиммунного поражения сустава назначаются:
- Общий анализ крови,
- Анализ крови на ревматоидный фактор и С-реактивный белок,
- Полимеразная цепная реакция.
Общая информация
Большеберцовая кость – кость голени, верхний край которой соединяется с бедренной костью, формируя коленный сустав, а нижний – с таранной, переходя в медиальную лодыжку. В верхней части большеберцовой кости расположена бугристость – зона, к которой крепится сухожилие четырехглавой мышца бедра.
У детей все трубчатые кости имеют точки роста – места соединения костей с хрящами. Благодаря этим зонам кости могут расти в длину. Бугристость большеберцовой кости – одна из точек окостенения. У детей с остальной частью кости она сращена рыхло и легко травмируется, что приводит к остеохондропатии – нарушению доставки питательных веществ к костной ткани и асептическому некрозу (отмиранию) бугристости.
Данное состояние было описано в 1906 году врачом Осгудом-Шляттером. Оно развивается у подростков в возрасте 10-18 лет. Может затрагивать одну или обе ноги. По мере роста место соединения бугристости и основной части большеберцовой кости становится крепким, поэтому болезнь Шляттера у взрослых не возникает.