Условия хранения и транспортировки биоматериала
Характер содержащихся в этом разделе требований базируется на том, при каких условиях взятый у пациента биоматериал теряет стабильность до такого состояния, при котором исследование становится невозможным либо дает неадекватный результат.
Максимальный срок хранения материала определяется промежутком времени, в течение которого в 95 % проб аналиты соответствуют исходному состоянию. Допустимый предел нестабильности образца не должен быть выше, чем половинное значение общей ошибки определения.
Правила хранения и транспортировки направлены на обеспечение оптимальных физико-химических условий (свет, температура, степень механического воздействие, функциональные добавки и др.), при которых образец лучше всего сохраняет стабильность. Однако даже с учетом современных технологий и методик искусственным образом невозможно долго поддерживать биоматериал в адекватном для исследования состоянии. Поэтому пригодность образцов сильно зависит от того, насколько быстро они прибудут в диагностическую лабораторию.
Высокие требования к скорости доставки образцов в КДЛ предъявляются к материалам, предназначенным для микробиологического исследования. Срок хранения таких проб не должен превышать 2 часов. В нормативном документе содержится таблица, в которой для каждого вида биоматериала (кровь, спинномозговой жидкость и т. д.) указываются способ доставки и температура содержания образца.
В настоящее время технологическое оснащение даже самых совершенных медицинских транспортных систем не может заменить эффективность быстрого попадания проб на исследование.
Соблюдение методики хранения и транспортировки не только способствует пригодности образцов для анализа, но и обеспечивает безопасность медицинского персонала при работе с инфекционно-опасным биоматериалом.
Когда показаны посевы крови?
Врач может назначить посев крови, если у человека есть признаки и симптомы сепсиса, что указывает на то, что бактерии, грибки или их токсичные побочные продукты наносят вред организму. Человек с сепсисом может иметь:
- озноб, лихорадку;
- тошноту;
- учащенное дыхание и сердцебиение;
- спутанность сознания;
- менее частое мочеиспускание.
По мере прогрессирования инфекции могут развиваться более серьезные симптомы, такие как:
- воспаление по всему телу;
- формирование множества крошечных кровяных сгустков в самых маленьких кровеносных сосудах;
- опасное снижение кровяного давления;
- отказ одного или нескольких органов.
Когда человек перенес недавнюю инфекцию, хирургическое вмешательство, протезирование клапана сердца или иммуносупрессивную терапию, он подвергается более высокому риску системной инфекции, и уместно взятие посева крови. Анализы крови чаще всего берут у новорожденных и детей младшего возраста, которые могут иметь инфекцию, но могут не иметь типичных признаков и симптомов сепсиса, перечисленных выше.
История биологии
Хотя концепция биологии как особой естественной науки возникла в XIX веке, биологические дисциплины зародились ранее в медицине и естественной истории. Обычно их традицию ведут от таких античных учёных, как Аристотель и Гален через арабских медиков аль-Джахиза, ибн-Сину, ибн-Зухра и ибн-аль-Нафиза. В эпоху Возрождения биологическая мысль в Европе была революционизирована благодаря изобретению книгопечатания и распространению печатных трудов, интересу к экспериментальным исследованиям и открытию множества новых видов животных и растений в эпоху Великих географических открытий. В это время работали выдающиеся умы Андрей Везалий и Уильям Гарвей, которые заложили основы современной анатомии и физиологии. Несколько позже Линней и Бюффон совершили огромную работу по классификации форм живых и ископаемых существ. Микроскопия открыла для наблюдения ранее неведомый мир микроорганизмов, заложив основу для развития клеточной теории. Развитие естествознания, отчасти благодаря появлению механистической философии, способствовало развитию естественной истории.
К началу XIX века некоторые современные биологические дисциплины, такие как ботаника и зоология, достигли профессионального уровня. Лавуазье и другие химики и физики начали сближение представлений о живой и неживой природе. Натуралисты, такие как Александр Гумбольдт, исследовали взаимодействие организмов с окружающей средой и его зависимость от географии, закладывая основы биогеографии, экологии и этологии. В XIX веке развитие учения об эволюции постепенно привело к пониманию роли вымирания и изменчивости видов, а клеточная теория показала в новом свете основы строения живого вещества. В сочетании с данными эмбриологии и палеонтологии эти достижения позволили Чарльзу Дарвину создать целостную теорию эволюции, в основе которой лежит естественный отбор. К концу XIX века идеи самозарождения окончательно уступили место теории инфекционного агента как возбудителя заболеваний. Но механизм наследования родительских признаков всё ещё оставался тайной.
В начале XX века Томас Морган и его ученики заново открыли законы, исследованные ещё в середине XIX века Грегором Менделем, после чего начала быстро развиваться генетика. К 1930-м годам сочетание популяционной генетики и теории естественного отбора породило современную эволюционную теорию или неодарвинизм. Благодаря развитию биохимии были открыты ферменты и началась грандиозная работа по описанию всех процессов метаболизма. Раскрытие структуры ДНК Уотсоном и Криком дало мощный толчок для развития молекулярной биологии. За ним последовало постулирование центральной догмы, расшифровка генетического кода, а к концу XX века — и полная расшифровка генетического кода человека и ещё нескольких организмов, наиболее важных для медицины и сельского хозяйства. Благодаря этому появились новые дисциплины геномика и протеомика. Хотя увеличение количества дисциплин и чрезвычайная сложность предмета биологии породили и продолжают порождать среди биологов всё более узкую специализацию, биология продолжает оставаться единой наукой, и данные каждой из биологических дисциплин, в особенности геномики, применимы во всех остальных.
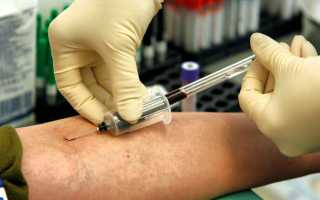
Осуществление процедуры у взрослых
Алгоритм действий очень простой, но важнейшим моментом является соблюдение техники забора. Биоматериал требуется забирать строго из вены локтевого сгиба. Медик должен следить, чтобы в кровь не попали внешние загрязнители.
Чтобы предотвратить порчу биоматериала, забор крови осуществляется одноразовой стерильной иглой.
Прежде чем приступить к нему, участок эпидермиса необходимо обработать антисептическим раствором. В большинстве случаев у пациента забирают около 10 мл биоматериала, после чего помещают во флакон с питательной средой, которая предотвращает изменение структуры крови.
Чтобы снизить риск заражения, кровь из шприца переливают во флакон, находящийся над пламенем горелки. После этих действий пузырек закупоривают плотной крышкой и помещают в специальный контейнер до осуществления дальнейших исследований.
В редчайших случаях пациенту перед забором крови вводят адреналин, поскольку вещество увеличивает точность анализа и помогает проявить максимальное количество возбудителей.
Где сдать и сколько стоит?
Стоимость исследования формируется исходя из уровня клиники и лаборатории, в которых выполняется анализ. В районной поликлинике по направлению врача данная процедура выполняется совершенно бесплатно – при условии, что местная лаборатория располагает необходимым инструментарием и материалами.
Стоимость в частных клиниках будет зависеть от уровня медицинского учреждения и применяемых техник исследования (какие среды используются). Средняя цена данного анализа на территории РФ составляет 500 – 600 рублей. В столице и крупных городах стоимость может увеличиваться до 700 рублей.
Как подготовиться к анализу
От подготовки к анализу во многом зависит результат исследования. Методы подготовки отличаются от того, как проводится исследование: в плановом режиме или экстренно. Плановый забор крови на стерильность проводится при заболеваниях, связанных с иммунодефицитом, при диагностике гнойных заболеваний кожи и туберкулезе. Подготовка к исследованию обычно начинается за несколько дней.
В это время необходимо руководствоваться следующими правилами:
- В зависимости от формы лечения болезни антибиотики или иные препараты против инфекции необходимо закончить принимать за 2-5 дней до забора крови. Если лекарства не принимаются, начинать лечение нельзя, в том числе и гомеопатическими препаратами.
- За два дня необходимо отказаться от приема жирной, жареной и острой пищи, полностью исключить из рациона алкоголь.
- В день сдачи анализа запрещено курить, употреблять любые лекарственные препараты.
- Некоторые врачи рекомендуют увеличить потребление жидкости и пищи в день сдачи крови.
Если забор крови происходит в экстренном порядке, при лихорадке, подозрении на сепсис, после сильной травмы или аварии, необходимо придерживаться следующих правил:
- У больного кровь необходимо брать в период пика температуры тела– 39-40 градуса. Препараты, которые снижают температуру можно давать только после анализа.
- Если больной принимает противомикробные лекарства, их прием нужно приостановить минимум за 12 часов до анализа.
- При открытых травмах и авариях сначала берется кровь на стерильность, только потом вводятся антибиотики широкого спектра.
Что такое анализ на стерильность крови?
Что показывает общеклинический анализ на стерильность крови? Анализ на стерильность проводится с целью выявления бактериальной инфекции в крови. В норме кровь стерильна, однако некоторые микробы способны нарушать это состояние и приводить к развитию болезней. В муниципальных и частных клиниках врач при подозрении на бактериальную инфекцию выписывает направление на бакпосев.
Бактериемия в крови указывает на наличие заболеваний:
- Сепсис.
- Фурункулез.
- Менингит.
- Миокардит.
- Туберкулез.
Исследование выявляет стафилококковые, стрептококковые, палочковидные и другие бактериальные патогены. Бакпосев – эффективная методика диагностики, способная выявить вид патогенного микроорганизма. Основной недостатк метода – длительный период исследования, который составляет от 4 до 15 суток. За такой промежуток времени инфекционный возбудитель способен вызвать серьезные осложнения и привести к летальному исходу. Поэтому медикаментозную терапию начинают на начальных стадиях развития инфекции, не дожидаясь результатов анализов из лаборатории. В РФ назначают первоочередно препараты пенициллинового ряда, но в последнее время появляется все больше данных об аллергических реакциях на данный антибактериальный агент.
Часто забор крови на стерильность осуществляют при резистентности к антибиотикам первой линии. У таких пациентов присутствуют бактерии со сниженной чувствительностью к антибактериальным препаратам. Обязательное условие посева крови на патогенные возбудители – постоперационный период, подозрение на сепсис и шунтирование сердечной мышцы. ВИЧ-инфицированные подвержены влиянию вредоносных микроорганизмов. Такие пациенты имеют в крови микобактерии туберкулеза.
Что такое анализ крови на стерильность
В том случае, если назначили кровь на стерильность, что это такое помогает разобраться врач. Он должен объяснить своему пациенту о плане диагностики и необходимости каждого исследования.
При заражении организма, бактерии могут попадать в кровь и свободно передвигаться по организму, заражая органы и ткани. В крови патогенная микрофлора появляется при нарушении целостности кожи, тканей и сосудов. Это происходит при травмах: порезах, ожогах, царапинах, укусах, открытых переломах и т.д.
Любая бактерия при определенных благоприятных условиях начинает активно размножаться и образовывает колонию. Воспользовавшись этой особенностью микроорганизмов, ученые используют чашку Петри с питательной средой, в которой из раствора крови вырастают колонии бактерий.
Это позволяет исследовать их вид, особенности и определить метод лечения больного. Если бактерий нет – колония не образовывается, кровь считается стерильной.
Где можно сдать кровь на стерильность и стоимость
Анализ крови на стерильность можно сдать практически в любой клинике. Это такое исследование, что должно проводиться в каждом лечебном учреждении при наличии диагностической лаборатории. В бесплатной городской поликлинике проверить кровь на стерильность можно только по направлению от лечащего врача.
Платно без направления можно провести исследование в частных клиника в любое удобное время. Цена в Москве составляет в среднем 1500 рублей за один анализ. Самая минимальная стоимость – 300 рублей.
Она зависит от составляющих анализа:
- определение количества бактерий и грибков;
- определение видов инфекционных возбудителей;
- определение лекарств, к которым устойчивы бактерии и грибки.
Анализ крови на стерильность указывает, что именно находится в организме человека. Это такие исследования, как бак посев мочи, мазок из половых или ЛОР-органов – это возможность более детально изучить заболевание.
Технические тонкости анализа на стерильность крови
Стерильность крови определяют в специализированных бактериологических лабораториях, обеспеченных хотя бы минимальным перечнем питательных сред для микробов (агар+питательный бульон, тиогликолевая среда с дрожжами и агаром). Для взятия крови нужно иметь флаконы с нужной средой, 70%-ный этанол, раствор йода, жгут, стерильные перчатки, спиртовку.
Забор биоматериала проводят двое либо в процедурном кабинете, либо непосредственно у постели пациента. Этапы взятия крови включают:
- дезинфекцию кожных покровов над местом прокола вены сначала этанолом, потом йодным раствором на протяжении 30 секунд;
- после полного высыхания антисептиков стерильным шприцем берут 10 мл крови у взрослого пациента, 5 мл — у ребенка;
- емкость с питательной средой открывается над пламенем горелки, в нее помещается кровь обследуемого после снятия иглы со шприца;
- крышка и горлышко флакона со средой и кровью обжигаются в огне спиртовки, емкость закупоривается, а содержимое аккуратно размешивается, не допуская загрязнения пробки.
Как только забор крови и помещение ее в емкость со средой завершены, биоматериал транспортируется в лабораторию. Запрещено трясти, замораживать, перегревать образцы. В условиях лаборатории возможно проведение бактериоскопии, если в качестве возбудителя подозревается паразит. В остальных случаях посевы выдерживают при 37 градусах на протяжении 8 суток, каждый день контролируя рост микроорганизмов. Если видимый рост бактерий отсутствует, часть материала пересевают на кровяной агар и делают мазки на третий, пятый и восьмой день. Если рост микробов так и не проявится, результат исследования стерильности крови спустя 9-10 суток будет отрицательным.
Если же по мере инкубации крови на питательной среде появится мутность, образование хлопьевидных включений, крошек, то эти участки пересевают на другие диагностические среды вне зависимости от срока инкубации. Признаками, позволяющими говорить о наличии микробов в среде, считают появление мутности, хлопьев, пузырьков газа, гемолиза, пленок. Так растут стафилококки, стрептококки, некоторые палочки, дрожжи.
Отрицательный результат не всегда говорит о 100% стерильности крови. Так, при ограниченных инфекционных очагах, когда иммунитет задерживает распространение инфекции по организму, нарушении сроков забора крови, недостаточном количестве ее в образце, проводимой антибактериальной терапии результат тоже может оказаться негативным.
О клинической значимости полученного положительного результата говорят следующие обстоятельства:
- Культура микробов была выделена в первые 2 суток с момента взятия крови и помещения ее на среду;
- Выросли бактерии только одного вида, который выделен из разных проб крови.
Помимо классических способов определения стерильности крови, современные лаборатории используют автоматические культиваторы, которые дают более точный результат и облегчают работу персонала (анализаторы BACTEC). Современные стандартные наборы для взятия биоматериала снижают вероятность обсеменения проб крови микробами персонала и лабораторной посуды.
В случае, если в одном из флаконов замечен рост микроорганизмов, анализатор оповестит об этом специалистов-микробиологов светом или звуком. Из тех флаконов, где точно есть микробы, будет сделан их высев на питательные среды, «отрицательные» пробы в дальнейшей диагностике использоваться не будут.
Основные принципы метода посева на гемокультуру
Чистота и стерильность
Для проведения посева на гемокультуру необходимо подготовить чистую и стерильную среду. При этом стерильность свойственна не только среде, но и всем инструментам, используемым в ходе процедуры. Любая неточность или нарушение такого требования может привести к неправильным результатам и даже инфицированию пациента.
Выбор биологического материала
Посев на гемокультуру проводят, когда подозревают наличие инфекции в крови пациента. Кровь может быть взята как венозная, так и артериальная
Важно учитывать возраст пациента, его состояние и имеющиеся у него заболевания, которые могут повлиять на состав биологического материала
Посев на питательную среду
Биологический материал помещается на питательную среду, которая затем инкубируется при определенной температуре и в условиях, благоприятных для роста микроорганизмов. При этом рекомендуется использовать несколько видов питательной среды, чтобы обеспечить максимальное покрытие возможных видов микроорганизмов.
Анализ результатов
После инкубации питательной среды врач производит анализ результатов и определяет наличие возбудителей инфекции в крови пациента
Важно помнить, что результаты не могут быть интерпретированы изолированно от других данных, таких как симптомы и медицинская история пациента
Сохранность результатов
После определения результатов, которые могут потребоваться для последующего лечения пациента, важно обеспечить сохарнность этих данных. Рекомендуется использовать соответствующие средства для маркировки материалов и результатов, а также обеспечить их хранение в специальных устройствах и помещениях, где поддерживается определенная температура и влажность
Какие нарушения могут быть выявлены при анализе крови?
Анализ крови является одним из наиболее информативных методов исследования состояния организма. По результатам анализа можно выявить множество нарушений и заболеваний.
- Повышенный уровень лейкоцитов. Это может указывать на наличие инфекционного процесса в организме или наличие воспалительного процесса.
- Низкий уровень гемоглобина. Это может свидетельствовать о наличии анемии. Симптомами анемии могут быть постоянная усталость, слабость и обмороки.
- Повышенный уровень глюкозы в крови. Это может указывать на наличие диабета. Хронический диабет негативно сказывается на состоянии всех органов и систем организма, если не лечить его своевременно.
- Пониженный уровень тромбоцитов. Это может быть связано с наличием кровотечений или заболеваний костного мозга.
- Повышенный уровень холестерина. Это может свидетельствовать о наличии заболеваний сердечно-сосудистой системы.
Получить точный ответ на вопрос о наличии какого-либо заболевания или нарушения можно только после обследования врачом и пройдя дополнительные тесты. Рекомендуется регулярно периодически проходить обследование, чтобы своевременно выявлять заболевания и предупреждать их развитие.
Что такое стерильность крови и почему она важна?
Стерильность крови означает отсутствие в ней микроорганизмов, таких как бактерии и вирусы. Нарушение стерильности крови может привести к различным инфекционным заболеваниям, а в некоторых случаях может быть даже смертельным. Как правило, стерильность крови контролируется при проведении различных медицинских процедур, таких как кроветрансфузии, операции и другие манипуляции.
Как можно проверить стерильность крови?
Для проверки стерильности крови используются различные биологические и химические тесты. Наиболее распространенным методом является анализ крови на наличие микробов с помощью микроскопа. Также используются культурные методы, при которых кровь помещается в специальные питательные среды. Для быстрого определения стерильности крови также используются тесты на наличие определенных индикаторов, таких как лимфоцитов и нейтрофилов.
Какие могут быть причины нарушения стерильности крови?
Причинами нарушения стерильности крови могут быть различные медицинские процедуры, такие как кроветрансфузии или проведение операций, а также инфекционные заболевания. Некоторые бактерии и вирусы могут также проникать в кровь через порезы и царапины на коже. В редких случаях стерильность крови может быть нарушена из-за ошибок медицинских работников, связанных с неправильным использованием инструментов и оборудования.
Какие инфекционные заболевания могут быть вызваны нарушением стерильности крови?
Нарушение стерильности крови может привести к различным инфекционным заболеваниям, таким как сепсис, туберкулез, гепатит, малярия и другие инфекции, вызываемые различными бактериями и вирусами. Некоторые из этих заболеваний могут быть смертельными, особенно если не получить своевременного лечения.
Как можно предотвратить нарушения стерильности крови?
Для предотвращения нарушения стерильности крови необходимо соблюдать правила гигиены, использовать стерильные инструменты и оборудование, а также тщательно контролировать качество питательных сред и медикаментов, используемых при проведении медицинских процедур
Также важно обеспечить правильную стерилизацию и дезинфекцию оборудования и поверхностей в медицинских учреждениях
Как происходит анализ крови на стерильность?
Анализ крови на стерильность производится путем взятия пробы крови из вены, после чего ее помещают в специальную питательную среду. Затем питательную среду помещают в инкубатор, где создают определенные условия для роста микроорганизмов. Если кровь содержит микробы, то они начинают активно размножаться и формируют колонии на поверхности питательной среды. По количеству и типу микробов, выращенных на питательной среде, можно судить о наличии инфекционного процесса и о том, какие микроорганизмы его вызывают.
Тест «LIH» (ЛИГ)
Как уже отмечалось выше, гемоглобин, билирубин и некоторые фракции жиров (триглицериды), при определенной концентрации их в крови, могут привести к искажению результатов анализов. Это явление называется интерференцией и производители оборудования для лабораторной диагностики обязательно указывают, при каких концентрациях билирубина, гемоглобина и триглицеридов в плазме крови нельзя проводить то или иное исследование.
В Хеликс проводится предварительное тестирование проб крови на наличие и степень липемии, иктеричности и гемолиза (ЛИГ). После проведения исследования ЛИГ результаты сравнивают с допусками производителя тест-системы для выполнения требуемых анализов и в случае превышения допустимых значений ЛИГ тесты не проводится.
Что означают результаты ЛИГ? Результаты исследования приводятся в полуколичественном выражении в крестах от «+» (одного креста) до «+++++» (пяти крестов). Чем больше крестов, тем выше концентрация гемоглобина, билирубина или триглицеридов в исследуемой крови, тем выше вероятность того, что анализ невозможно будет выполнить.
Вопрос-ответ:
Что такое стерильность крови и почему она важна?
Стерильность крови означает отсутствие в ней микроорганизмов, таких как бактерии и вирусы. Нарушение стерильности крови может привести к различным инфекционным заболеваниям, а в некоторых случаях может быть даже смертельным. Как правило, стерильность крови контролируется при проведении различных медицинских процедур, таких как кроветрансфузии, операции и другие манипуляции.
Как можно проверить стерильность крови?
Для проверки стерильности крови используются различные биологические и химические тесты. Наиболее распространенным методом является анализ крови на наличие микробов с помощью микроскопа. Также используются культурные методы, при которых кровь помещается в специальные питательные среды. Для быстрого определения стерильности крови также используются тесты на наличие определенных индикаторов, таких как лимфоцитов и нейтрофилов.
Какие могут быть причины нарушения стерильности крови?
Причинами нарушения стерильности крови могут быть различные медицинские процедуры, такие как кроветрансфузии или проведение операций, а также инфекционные заболевания. Некоторые бактерии и вирусы могут также проникать в кровь через порезы и царапины на коже. В редких случаях стерильность крови может быть нарушена из-за ошибок медицинских работников, связанных с неправильным использованием инструментов и оборудования.
Какие инфекционные заболевания могут быть вызваны нарушением стерильности крови?
Нарушение стерильности крови может привести к различным инфекционным заболеваниям, таким как сепсис, туберкулез, гепатит, малярия и другие инфекции, вызываемые различными бактериями и вирусами. Некоторые из этих заболеваний могут быть смертельными, особенно если не получить своевременного лечения.
Как можно предотвратить нарушения стерильности крови?
Для предотвращения нарушения стерильности крови необходимо соблюдать правила гигиены, использовать стерильные инструменты и оборудование, а также тщательно контролировать качество питательных сред и медикаментов, используемых при проведении медицинских процедур
Также важно обеспечить правильную стерилизацию и дезинфекцию оборудования и поверхностей в медицинских учреждениях
Как происходит анализ крови на стерильность?
Анализ крови на стерильность производится путем взятия пробы крови из вены, после чего ее помещают в специальную питательную среду. Затем питательную среду помещают в инкубатор, где создают определенные условия для роста микроорганизмов. Если кровь содержит микробы, то они начинают активно размножаться и формируют колонии на поверхности питательной среды. По количеству и типу микробов, выращенных на питательной среде, можно судить о наличии инфекционного процесса и о том, какие микроорганизмы его вызывают.
Показания
При некоторых заболеваниях, особенно на фоне снижения иммунитета, бактерии попадают в кровь и могут быть идентифицированы в лабораторных условиях. Направление на посев крови на стерильность может быть выдано в следующих случаях:
- При наличии у пациента состояния, сопровождающегося многократным подъемом температуры тела,
- При необходимости обследования пациента после проведенной операции,
- После установки искусственного клапана сердца,
- После установки катетера,
- При необходимости выявления бактериемии, указывающей на существенную инфекционную патологию,
- При необходимости выявления наличия патогенных микроорганизмов следующих видов: стрептококки, дрожжевые грибки, синегнойные палочки, энтеробактерии, эпидермальные стафилококки (выявляется путем многократных тестов),
- Обследование пациентов с нарушенной работой иммунной системы,
- Обследование ВИЧ-инфицированных пациентов на выявление микробактерий туберкулеза,
- Диагностика сепсиса и менингита,
- Диагностика пиодермии.
Определение типа бактерии выполняется путем изучения свойств выявленного возбудителя. Имеют значение следующие свойства: морфология, способность к реакции с различными типами красителей, биохимия, антигенные свойства, токсикогенность.Расшифровка параметров/результатов
В норме кровь человека стерильна. В том случае, если в образце крови обнаруживаются микроорганизмы, это говорит в пользу наличия инфекционного заболевания. Результат посева крови включает заключение о наличии либо отсутствии микроорганизмов, а также сведения о типе обнаруженного микроорганизма и его резистентности либо чувствительности к антибиотикам.
Итоги бактериального посева крови могут быть трех видов:
- Рост бактерий не обнаружен,
- Выявлен чистый рост бактерий,
- Выявлен смешанный рост.
Чистый рост означает, что в образце крови выявлен единственный тип микроорганизмов. Следует иметь в виду, что в 15-20% случаев выявление чистого роста обусловлено попаданием в образец бактерий с инструментов. Определить, идет ли речь о наличии заражения либо о стороннем загрязнении, позволяют следующие способы:
- Забор образца из другого источника (образец мокроты и т.п.),
- Повторный забор образца крови.
Если повторное исследование выявляет чистый рост того же микроорганизма, высока вероятность наличия инфекции.
Наличие смешанного роста говорит о том, что в образце крови было обнаружено более 1 типа бактерий. Зачастую, однако, такой результат связан с загрязнением образца либо питательной среды.
- Наличие симптомов инфекционно-воспалительных заболеваний;
- Подбор антибактериальной терапии