Полезные советы
РЕКОМЕНДАЦИЯ №1
При возникновении болей в суставе колена, обратитесь к врачу для профессиональной консультации и диагностики. Не стоит игнорировать боли, так как это может привести к ухудшению состояния сустава.
РЕКОМЕНДАЦИЯ №2
Поддерживайте здоровье суставов колена через регулярные упражнения для укрепления мышц вокруг сустава. Это поможет уменьшить нагрузку на сустав и предотвратить возможные травмы.
РЕКОМЕНДАЦИЯ №3
При необходимости, используйте специальные ортопедические изделия, такие как коленные бандажи или опоры, для поддержки и стабилизации сустава колена во время физической активности.
Симптомы развития заболевания
Первая начальная стадия характеризуется тем, что у человека возникает незначительный дискомфорт во время передвижения либо после физической нагрузки. На первом этапе, к сожалению, большинство людей не обращаются к врачу, хотя в указанном периоде лечение даёт максимальный эффект. Чаще остеоартроз на начальном этапе выявляют случайно в процессе планового осмотра либо при диагностике прочего заболевания.
При обнаружении симптомов остеоартроза первой степени важно вовремя обратиться к доктору!
Заболевание проявляется в развитии дистрофического повреждения хряща, что приводит к потере эластичности тканей и возникновению трещин на поверхности. Начало процесса протекает на микроуровне на суставном хряще, происходит гибель клеток из-за нарушенного питания. На первом этапе дискомфорт незначительный, локализованный в области колена.
Чаще боли начинают появляться после физической нагрузки, двигательная способность начинает снижаться. При течении заболевания появляется характерный суставный хруст. Среди признаков выделяется быстрая утомляемость в ногах. Если сделать рентгенограмму, возможно констатировать наличие большого сужения суставной полости.
Хирургическое лечение
Хирургическое лечение артроза колена назначается при неэффективности других методик. Врачи проводят несколько вариантов операций:
- эндопротезирование: полная замена поврежденного сустава протезом;
- артродезирование: скрепление костей между собой для устранения подвижности (позволяет снизить боль и дать возможность человеку опираться на ногу);
- остеотомия: рассечение одной из костей и расположение ее под оптимальным углом для снижения нагрузки на сустав.
Артродезирование и остеотомия используются при невозможности проведения эндропротезирования или необходимости отложить эту операцию на некоторое время.
Профилактические меры
Такое заболевание, как артроз первой степени намного легче предупредить, чем потом с ним усиленно бороться. Если же разрушение сустава уже началось, тогда полностью восстановить прежнюю структуру костной ткани будет сложно. Однако в этом случае можно будет остановить прогрессирование артроза. Для этого нужно соблюдать некоторые рекомендации.
В течение дня следует находить время для пеших прогулок. Необязательно заниматься активным спортом, но умеренная гимнастика в жизни человека должна присутствовать постоянно. При первой степени артроза некоторые виды спорта становятся противопоказаны, в альтернативу предлагается заниматься лечебной физкультурой, зарядкой, умеренной ходьбой. Во время всех этих занятий будет улучшаться кровоснабжение пораженных суставов, позволяя поставить к ним наибольшее количество питательных и строительных веществ.
Питание в период лечения деформирующего артроза, должно быть сбалансированным, но умеренным. За весом нужно следить, но при этом не нужно садиться на жесткие диеты, лишая свой организм витаминных и минеральных элементов. Также следует избегать обезвоживания и авитаминоза. Нужно постараться уменьшить повышенную нагрузку, оказываемую на суставы, особенно это касается коленей и стопы. При слишком долгой прогулке необходимо устраивать себе минуты отдыха. Суставам нужно давать отдохнуть и расслабиться.
Носить обувь следует только с удобной колодкой. Особенно такая рекомендация касается представительниц женского пола. Если же первая степень артроза уже диагностирована, тогда нужно незамедлительно отказаться от узких туфель и высоких каблуков, и проконсультироваться со специалистом, как именно лечить начальную стадию заболевания.
А чтобы закрепить результат, полученный после лечения первой степени этого суставного заболевания, следует регулярно заниматься ЛФК. Если человек научится расслаблять свою мускулатуру и снимать повышенную нагрузку с костных сочленений, тогда о развитии и прогрессировании артроза 1 стадии, переходящего из одной степени в другую, можно не беспокоиться.
Как диагностируется недуг
Если возникло подозрение на остеоартроз 2 степени, лечение должно происходить под присмотром специалиста. Занимаются этим заболеванием ортопеды-травматологи и ревматологи. Но прежде чем лечить, необходимо убедиться, что это на самом деле остеоартроз и на какой стадии находится болезнь.
Чтобы правильно поставить диагноз, сначала врач визуально осматривает пациента, проводит опрос об общем состоянии здоровья, какие травмы были ранее и многое другое. Затем проводятся лабораторные и аппаратные исследования. К ним относятся:
- Лабораторное исследование крови. Больше всего врачей в этом случае интересует результат СОЭ. Если его показатель составляет больше 20 мм, то это сигнал о том, что в организме человека имеется воспалительный процесс.
- Рентген колена. Эта методика помогает установить степень заболевания, но не может определить в каком состоянии находятся ткани.
- Ультразвуковое исследование. Этим методом определяется состояние мягких тканей.
- МРТ. Обследование коленного сустава таким способом поможет точно определить состояние тканей, хрящей и связок.
Причины
Лечение и профилактика остеоартроз коленного сустава 1 степени зависят от выявленных сбоев в организме. Нарушение метаболизма в суставных тканях происходит из-за внутренних патологических процессов и неблагоприятного воздействия внешних факторов. Основные причины развития заболевания:
- генетическая предрасположенность;
- травмирование сустава;
- нарушение кровообращения;
- повышенная ломкость капилляров;
- инфекционные и воспалительные суставные болезни;
- эндокринологические патологии;
- нарушение обменных процессов;
- болезни нервной системы;
- гормональный сбой;
- черепно-мозговые и позвоночные травмы;
- хирургические манипуляции;
- онкологические болезни.
Негативные факторы, провоцирующие истончение хрящевой прослойки:
- ожирение;
- возрастные изменения, менопауза;
- повышенные физические нагрузки;
- недостаточное питание;
- психоэмоциональное перенапряжение.
Симптоматика
Клиника артроза коленного сустава разнообразна и переменчива. При этом существуют стабильные маркеры, наличие которых требует незамедлительной консультации ревматолога.
Типичными признаками патологии будут:
- утренняя скованность движений нижних конечностей,
- припухлость, отечность, изменение конфигурации сустава,
- длительная субфебрильная температура или лихорадка,
- артралгия,
- мышечная боль, спазм.
Боль является доминирующей в клинической картине, легкая и умеренная по интенсивности вначале и усиливающаяся по мере прогрессирования болезни. На ранней стадии нерезкие боли и быструю утомляемость провоцируют чрезмерные нагрузки. В дальнейшем неприятные ощущения начинают беспокоить пациента в состоянии покоя, во время ночного сна.
Постепенно движения становятся ограниченными, изменяется частота и качество движений, опора затрудняется, больной вынужден пользоваться тростью, костылями.
На последней стадии определяется экспрессивная суставная деформация, голень приобретает О или Х-образную форму.
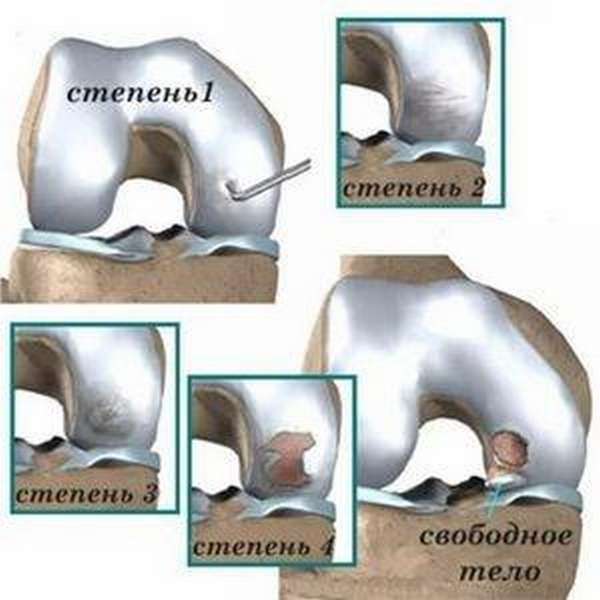
Степень выраженности и характер клинических форм артроза коленного сустава обусловливает стадия, в которой протекаю дегенеративные изменения.
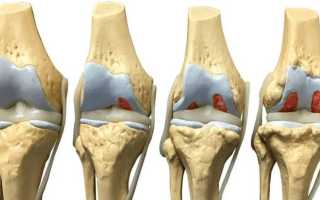
Фото демонстрирует, что происходит с суставной тканью на каждом этапе.
Остеоартроз коленного сустава 1 степени
На начальных этапах возникает незначительная болезненность в области сустава, усиливающаяся в процессе движения. Двигательная активность незначительно изменяется, метаморфозы суставной поверхности четко не визуализируются. Патологическое состояние может сохраняться длительное время (вплоть до нескольких лет).
ДОА коленного сустава 2 степени
О прогрессировании деструкции костно-хрящевой ткани свидетельствует резкое начало боли и ее усиление без видимых на то причин. Появляется утренняя скованность, крепитация в суставах при совершении сгибательно-разгибательных движений.
Вследствие отека тканей сустав увеличивается в объеме, пальпационно определяются узелки Гебердена (узелковая форма). На рентгенологическом фото визуализируется разрастание кости, сужение суставной щели.
Деформирующий остеоартроз колена 3 степени
Отличительной особенностью называют деформацию сустава и резкое ограничение его подвижности, вплоть до полной потери функционала, наличие обширных остеофитов, кист.
Боль сохраняется при любом состоянии: физической активности, в стадии покоя, и сопровождается характерным хрустом. Нарушается фиксация сустава, пациент передвигается с дополнительной опорой (костылями, тростью) или полностью обездвижен.
На поздней стадии наблюдается развитие реактивного синовита (эластичного образования на задней стенки коленного сустава, заполненного суставным экссудатом). Проявлениями синовита называют постоянную боль, крепатуру, деформацию и тугоподвижность сустава, гипертермию над ним.
Характерные симптомы
Вышеперечисленные (во введении) патологические изменения при артрозе колена 2 степени приводят к тому, что болезненные ощущения появляются не только в момент движения, но и во время отдыха или сна. И в такой ситуации больные уже редко откладывают визит к врачу.
Характерные симптомы артроза коленного сустава 2 степени:
- утренняя скованность, не проходящая длительное время, при которой становится сложно согнуть или разогнуть ногу в колене;
- ночные покалывания или боль в икроножных мышцах;
- сильные ноющие боли, возникающие при малейшей нагрузке на больную ногу, например, в момент ходьбы по лестнице, а также появляющиеся даже в покое;
- отек или припухлость в суставной области (это признаки не только артрита, но и острого артроза);
- при 2 степени болезни появляется негромкий хруст в колене, который при 3 степени становится уже слышным другим людям;
- ломота в пораженной области при переохлаждении.
Если больной игнорирует вышеперечисленные симптомы, то с течением времени артроз переходит на третью стадию, при которой не только сильно изменится походка, но и понадобится трость или костыли для ходьбы.
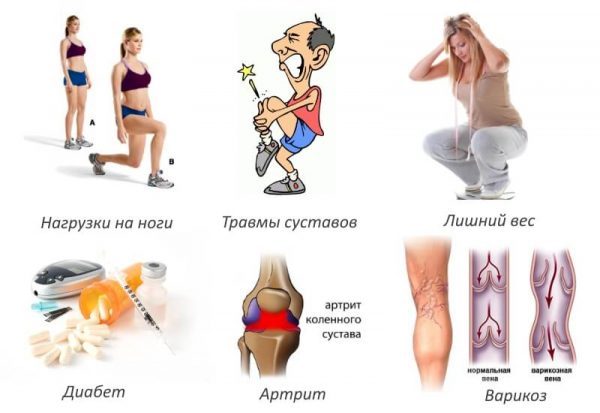
Факторы риска
Развитию деформирующего артроза коленного сустава (гонартроза) способствует целый ряд факторов, которые можно разделить на 3 группы36, 80:
- Генетические. Мутации и дефекты гена, который отвечает за синтез коллагена (COL2A1), наследственные суставные и костные патологии, женский пол (гормональный дисбаланс, связанный с менопаузой, способствует раннему развитию и прогрессированию гонартроза).
- Внешние факторы. Высокая физическая активность, суставные травмы, профессиональные особенности, связанные с нагрузкой на суставы.
- Приобретенные. Гормональный дисбаланс, избыточная масса тела, аномалии развития или приобретенные заболевания суставов, хирургическое лечение суставных патологий.
Особую роль в развитии дегенеративного заболевания суставов играет высокая минеральная плотность кости, дефицит витаминов С и D, антиоксидантов, а также вялотекущий синовит, субхондральный костный отек.80

Профилактика остеоартроза
Чтобы не быть подверженными деформирующему остеоартрозу, лучше проводить регулярную профилактику заболевания. Как известно, лечение обойдется дороже. Изучив факторы, повышающие риск заболевания для человека, возможно сделать выводы и рекомендации по профилактике страшной болезни.
Обязательным условием называют ведение здорового образа жизни:
- Отказ от вредных привычек.
- Правильное питание, богатое белками и витаминами.
- Организация небольших нагрузок.
- Отдых в достаточной мере.
- Контроль веса.
Лучшим способом профилактики называют бассейн. Плаванье поддерживает мышцы в тонусе, не производит сильных нагрузок на суставы. Ходьба на небольшие расстояния не менее полезна. Комплекс специальных упражнений, которые выполняются в положении лежа, стоит выполнять минимум раз в неделю. Движение – вот девиз профилактики заболевания, хрящи получают питательные вещества во время движения. Помните, при первых симптомах, при появлении даже незначительных болевых ощущений – незамедлительно обратитесь за консультацией. Уместное лечение – залог положительного результата!
Принципы и методы лечения
Все существующие методы лечения остеоартроза можно поделить на консервативные и хирургические.
Консервативная терапия
Основу консервативного лечения ДОА составляют медикаменты. На первом месте стоят противовоспалительные и обезболивающие лекарства. Эти препараты хоть и не влияют на течение болезни и ее прогрессирование, но значительно улучшают качество жизни пациента, избавляя его от хронической боли.
Второе место среди лекарств, которые назначают врачи при деформирующем артрозе, занимают хондропротекторы. Эти медикаменты призваны восстановить внутрисуставный хрящ. Необходимо отметить, что они не действуют сразу. Эффект от приема таких медикаментов можно заметить спустя 3-6 месяцев регулярного употребления. Положительную динамику можно наблюдать на начальных стадиях болезни. Когда хрящевая прослойка уже разрушена – данные лекарства бесполезны.
Сосудорасширяющие медикаменты назначаются в комплексном лечении больных. Они усиливают приток крови к хрящевой ткани и приводят к нормализации ее питания, что положительно сказывается на протекании болезни.
Сегодня активно применяют внутрисуставные инъекции гиалуроновой кислоты. Данное вещество является структурным компонентом хряща и способствует его гидратации. Недостатком является сложность выполнения уколов, развитие осложнений, большая стоимость курса такой терапии. Эффективность также проявляет только на начальных этапах патологии.
Кортикостероидные гормональные препараты применяют только при обострении остеоартроза в качестве скорой помощи. Быстро устраняют отек, боль и другие признаки воспаления, но имеют много побочных эффектов.
Ни один курс терапии гонартроза не может обойтись без таких консервативных методов лечения, как массаж, мануальная терапия, физиотерапевтические процедуры, лечебная физкультура, специальная диета, ортопедические приспособления.
Хирургическое лечение
Как правило, хирургическое лечение необходимо в 3 стадии остеоартроза, когда все другие методы неэффективны. Все операции на коленном суставе по поводу гонартроза можно разделить на 2 группы:
- органосохраняющие – когда хирург-ортопед полностью оставляет сустав пациента, а во время вмешательства ликвидируются патологические остеофиты, такие операции проводят при помощи артроскопии;
- эндопротезирование коленного сустава – когда поврежденные компоненты сустава, а иногда и весь сустав заменяют на искусственный эндопротез.
Как уже упоминалось, операция становится единственным шансом больного на восстановление функции конечности и устранение постоянной боли.
Причины появления
Развитие деформирующего остеоартроза редко бывает спровоцировано каким-либо одним внешним или внутренним фактором. Причинами преждевременного разрушения хрящевых тканей могут становится воспалительные, в том числе ревматические и инфекционные заболевания, предшествующие травмы, малоподвижный образ жизни, расстройства кроветворения.
Лишний вес
У полных людей при движении коленные суставы подвергаются избыточным нагрузкам, что приводит к микротравмированию связок, сухожилий, периартикулярных мышц и хрящевых тканей. При ожирении существенно повышается риск повреждения менисков при падении или сильном ушибе. Эти хрящевые структуры у взрослых полностью не восстанавливаются, поэтому работа сустава нарушается. А в сочетании с варикозным расширением вен, от которого часто страдают люди с лишним весом, вероятность развития остеоартроза значительно возрастает.
Похудеть нужно, ведь чем больше масса, тем сильнее нагрузка на суставы.
Возраст
По мере естественного старения организма регенерационные процессы замедляются. Хрящи не успевают своевременно восстанавливаться после микротравмирования, поэтому образуется все больше поврежденных участков. Подобное состояние суставных структур особенно характерно для людей после 40 лет, активно занимающихся спортом и не снижающих нагрузок на колени с учетом возраста. Ситуация усугубляется уменьшением выработки в организме коллагена, обеспечивающего прочность, эластичность связок и сухожилий.
Смертельной опасности диагноз не несет, но существенно осложнить движение может.
Наследственность, врожденные патологии
Ученые предполагают, что в развитии первичного остеоартроза играет роль наследственная предрасположенность. Патология нередко диагностируется у пациентов с гипермобильностью суставов, в организме которых вырабатывается особый («сверхрастяжимый») коллаген. Из-за повышенной эластичности связок они часто страдают от вывихов даже при неловком, резком движении. Впоследствии это и становится причиной разрушения хрящевой прокладки колена.
Высокие нагрузки
Люди, подвергающие свои коленные суставы повышенным нагрузкам, входят в группу риска развития остеоартроза. Сначала микротравмированные хрящевые ткани быстро восстанавливаются. Но с течением времени регенерационные процессы замедляются. Участков с повреждениями становится все больше, что негативно сказывается на работе мышц, связочно-сухожильного аппарата. Чтобы компенсировать возникающие нагрузки, они излишне напрягаются, а их волокна разрушаются.
Травмы, операции, болезни
Даже после грамотного консервативного или хирургического лечения разрывов связок, сухожилий, менисков, внутрисуставных переломов высока вероятность возникновения деформирующего остеоартроза. Это объясняется формированием рубцов, состоящих из соединительных тканей, лишенных функциональной активности. Часто человек недооценивает серьезность травмы и не обращается за медицинской помощью. Из-за неправильного сращения связок или менисков через 2-5 лет коленный сустав поражается остеоартрозом.
Причины и механизм развития
Деформирующий артроз может быть первичным, когда четкие причины выявить невозможно, и вторичным, развивающимся после перенесенных заболеваний и травм.
Первичный деформирующий артроз – это в основном возрастное заболевание. Оно имеет связь не только с возрастом, но также с отягощенной наследственностью, лишней массой тела и малоподвижным образом жизни. Прогрессирует медленно, но неуклонно. Патологические процессы в суставах связаны в основном с уменьшением объема синовиальной жидкости, нарушением питания тканей, атрофией (уменьшением в объеме) суставного хряща. Он истончается, растрескивается, кости травмируются и это стимулирует их разрастание с образованием краевых наростов – остеофитов, деформирующих сустав. Постоянное раздражение способствует периодическому возникновению воспалений, но преобладают все же дегенеративно-дистрофические процессы.
Вторичный остеоартроз развивается в любом возрасте после перенесенных заболеваний и травм. Основные причины:
- острые травмы – внутрисуставные переломы, вывихи и подвывихи, сильные ушибы;
- постоянное микротравмирование, связанное с профессиональной деятельностью спортсменов – одна из распространенных причин;
- врожденные дисплазии (аномалии развития);
- остеохондропатии – разрушение суставов из-за нарушения их питания; например, болезнь Пертеса, развивающийся в подростковом возрасте;
- обменные нарушения – ожирение и сидячий образ жизни, нарушение пуринового обмена с отложением солей мочевой кислоты в суставной полости (подагра) и др.;
- эндокринные заболевания – сахарный диабет, гормональные нарушения у мужчин и женщин, связанные с дисбалансом половых гормонов и др.;
- воспалительные процессы – хронические артриты – ревматоидный, псориатический и др.;
- заболевания, вызывающие нарушение кровообращения в нижних конечностях – варикозное расширение вен (встречается чаще у женщин), облитерирующий эндартериит, атеросклероз артерий нижних конечностей (чаще у мужчин).
Если основная причина продолжает действовать (например, воспаление или эндокринные нарушения), это способствуют быстрому прогрессированию деформирующего артроза.
Поэтому вторичные патологические процессы опаснее, они требуют своевременного обращения к врачу для лечения основного заболевания.
Симптомы
Симптомы артроза колена типичны для дегенеративного поражения. Человек сталкивается со следующими проблемами:
- боль на начальном этапе проявляет себя в виде легкого дискомфорта после подъема по лестнице, а затем постепенно нарастает; при выраженном поражении приобретает постоянный характер и мучает пациента даже в покое;
- утренняя скованность: возникает уже на ранних стадиях развития, сначала длится всего несколько минут, затем – до получаса;
- хруст: возникает при второй и дальнейших степенях поражения, отличается от физиологического звука резкостью и особой тональностью, а также сопровождается болевыми ощущениями;
- ограничение подвижности: связано с разрастанием остеофитов и повышенным трением костей; сгибание и разгибание колена затруднено и часто сопровождается болью; на последних стадиях сустав может полностью заблокироваться (анкилоз);
- деформация колена: возникает за счет изменения формы соприкасающихся костей, костных разрастаний и вовлечения в патологический процесс мышц и связок; при присоединении воспаления, возникает отечность тканей вокруг сустава;
- хромота: по мере прогрессирования артроза человек хромает все сильнее, на поздних стадиях он вынужден пользоваться тростью или ходунками.
Почему развивается остеоартроз коленного сустава 2 степени?
Не существует определенной причины, которая приводит к остеоартрозу. Это заболевание развивается под действием комплекса факторов. Поэтому, патология не возникает мгновенно.
Ниже представлены причины, которые могут привести к болезни:
Возрастные изменения в суставной ткани. Для большинства клинических случаев остеоартроза коленного сустава характерно то, что пациент относится к старшей возрастной группе. Как правило, это около 50-70 лет, в зависимости от индивидуальных особенностей. С годами меняется структура хряща – он перестает удерживать влагу и ткань теряет эластичность, гибкость. В молодом возрасте восстановление хряща зависит от хондроцитов – структурных клеточных единиц сустава. Но в старшем возрасте эти клетки перестают полноценно работать и хрящ страдает. Процессы разрушения становятся явными, а восстановления – наоборот, медленнее.
Сильные нагрузки и травмирование сустава постепенно приводят коленный сустав к формированию заболевания. Патология чаще возникает у тех, чья работа или деятельность связана с нагрузкой на суставы. Так получается, потому что суставные поверхности трутся друг о друга и стираются. Опасно и постоянное небольшое травмирование и одномоментные сильные травмы. После них хрящ долго восстанавливается, формируется участок соединительной ткани, что нарушает анатомию сустава. В скором времени после травмы, а особенно при погрешностях в лечении, может возникнуть данная болезнь.
Гиподинамия и сниженная подвижность сустава также вредны. Это приводит к нарушению обменных процессов, снижается микроциркуляция и происходит дефицит питательных веществ.
Избыточная масса тела – это нагрузка на суставные поверхности коленей. Ограничивается подвижность суставов, становится более ограниченным объем движений, а также сдавливаются нервные окончания и кровеносные сосуды. В результате, снижается обмен веществ и нарушается развитие хряща.
Врожденная патология и наследственные болезни значительно повышают риск развития. Слабые суставы колен не выдерживают обычных ежедневных нагрузок. Если у человека есть наследственное заболевание соединительной ткани, артроз может проявить себя даже в молодом возрасте. Также, суставные поверхности быстро изнашиваются и стираются.
Остеоартроз коленного сустава может сформироваться на фоне основного заболевания. Это болезнь Педжета, различные инфекционные патологии, диабет, системные патологии. В таком случае формируется заболевание.
Профилактика и образ жизни
Профилактика такого заболевания, как деформирующий артроз неспецифична и включает следующие основные мероприятия:
- борьба с лишним весом, при этом питание должно быть рациональным и сбалансированным по всем необходимым пищевым компонентам, а особенно по количеству и качеству витаминов и микроэлементов;
- уменьшение нагрузки на больной сустав – ношение специальных ортопедических приспособлений – ортезов и прочих фиксирующих повязок;
- ограничение тяжелого физического труда;
- своевременное выявление и терапия заболеваний и состояний, которые могут привести к ДОА;
- регулярное занятие лечебной и профилактической гимнастикой.