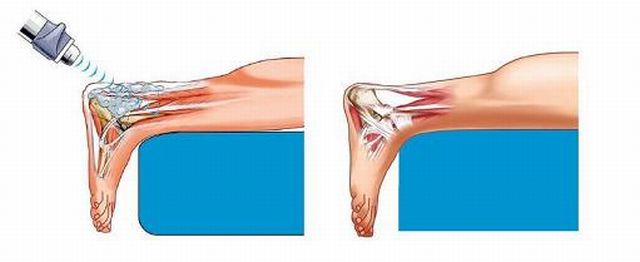
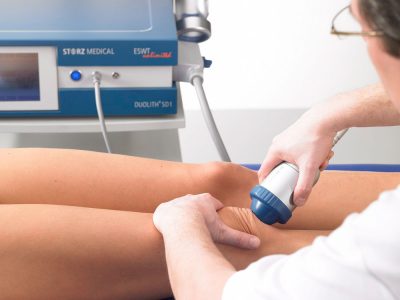
Лечение
При использовании консервативных методов лечения, терапия основана на снижении на пораженную область физических нагрузок, применении противовоспалительных нестероидных средств и анальгетиков. Также может потребоваться локальное применение глюкокортикостероидов и местное использование специальных мазей и гелей. Также отличные результаты дает использование физиотерапевтических процедур, таких как фонофорез с применением глюкокортикостероидов, лазеротерапия, ударно-волновая терапия. При возникновении энтезопатии на фоне ревматических заболеваний потребуется проведение лечения основного заболевания.
Лечебные процедуры
Лечение энтезопатии — процесс долгий. Это отклонение трудно лечится и часто возникает опять.
Обычно при лечении человеку необходимо освободить от нагрузки больную конечность.
Для нейтрализации воспаления принимают нестероидные противовоспалительные средства. Обязательно применение физиотерапии и местных средств – мази и крема. В место поражения зачастую вводятся кортикостероиды.
Помогает бороться с нарушением препарат амбене. Но лечение средством следует осуществлять только по назначению доктора и под строгим его наблюдением.
По окончании лечения человеку требуется беречь ноги.
Энтезопатия коленного сустава, тазобедренных суставов, плечевого сустава и некоторых других суставов лечится с помощью физиотерапии.
Физиотерапевтические методы:
- Ударно-волновой способ благоприятствует ускорению обновления нарушенных тканей, снимает отек и увеличивает местный ток крови.
- Ультразвук. При воздействии волн разной частоты боль в суставе снижается, УЗ колебания поступают в больные ткани и сосуды, расслабляя их, а местное нагревание помогает восстановить кровоток и ткани около сустава.
- Лазеротерапия, магнитотерапия. Эти процедуры служат для уменьшения боли, восстановления тканей и повышения иммунитета.
- Электростимуляция. Снимает воспаление, нейтрализует боль за счет остановки проведения импульсов боли к нервам.
- Мануальная терапия уменьшает нагрузку на суставные ткани, высвобождает зажатые кровяные сосуды и нервы и нормализует подвижность сустава.
Хирургическое вмешательство
Запущенные формы требуют серьезного оперативного вмешательства. Его осуществляют при продолжительных болях, сильном ограничении подвижности сустава, при абсолютной утрате движения. Артротомия необходима, если возникает фиброзная контрактура. В результате процедуры больной сможет вновь двигать суставом, потерянные функции нормализуются. Послеоперационное лечение продолжается 3 месяца, его основой является особая гимнастика.
Народная медицина
Лечение народными способами состоит в применении трав для компрессов, растирок. Прием отваров позволяет восстановить иммунитет и уменьшить воспаление.
Отдельные рецепты:
- отвар из ромашки, подорожника, мяты и корня лопуха;
- настойка календулы;
- хрен столовый.
Диагностика и обследование
Чаще выявляют на УЗИ или МРТ. Ультразвуковое обследование позволяет выявить:
- Нарушение фибриллярной структуры энтезиса, приводящее к снижению эхогенности;
- Утолщение тканей в результате повреждения коллагеновых волокон;
- Наличие структурных изменений, например, рубцов;
- Наличие эрозий костной части энтеза;
- Усиление васкуляризации при допплеровском исследовании.
На МРТ видно:
- Набухание костномозгового отдела энтеза;
- Отек мягких тканей.
Рентгенологическое исследование показывает отложения кальция в месте прикрепления сухожилия.
Дополнительное обследование — гистопатологическое исследование сухожилия, которое покажет:
- Дегенеративные изменения;
- Повышенную васкуляризацию;
- Более тонкие волокна коллагена.
Основные формы болезни
Энтезопатию классифицируют в зависимости от места развития воспалительного процесса. Каждая форма имеет свои особенности и требует индивидуального подхода в лечении.
Энтезопатия сухожилий гусиной лапки и других связок является классической формой развития патологии. В процессе воспаления повреждается ткань, которая соединяет мышцы и кости. Нарушается прочность и гибкость продольно-эластичной сухожильной ткани. В результате страдает сила и выносливость сустава.
Из всего сухожильного аппарата чаще всего воспалительному процессу подвергается сухожилие четырехглавой мышцы бедра. В норме оно отличается высокой прочностью, так как постоянно выносит большие нагрузки.
Энтезопатия средней ягодичной мышцы возникает на фоне длительного воспаления. В результате формируются участки окостеневших зон, и возникает высокий риск развития сухожилия. Снижается двигательная активность, возникает хруст. Изредка появляется припухлость и гиперемия в этой зоне.
Энтезопатия тазобедренных суставов чаще встречается у пациенток старше 45 лет. Боли могут возникать в состоянии активности и покоя. Дискомфорт ощущается по всей ноге.
Патология может поражать не только суставы верхних конечностей, но и рук. Среди спортсменов, занимающихся плаванием или метанием, часто встречается энтезопатия сухожилия надостной мышцы.
Как избавиться
Лечение энтезопатии седалищного бугра будет длительным и в основном проводится в домашних условиях с регулярным посещением травматолога и ортопеда. Для снятия воспаления используются лекарства, обладающие противовоспалительным действием. Это в основном те, что относятся к группе НПВС – ортофен, диклофенак, кеторол и многие другие. Использовать их можно только по назначению врача.
При сильных болевых ощущениях можно использовать обезболивающие препараты. Если такая терапия не приносит облегчения, то можно воспользоваться кортикостероидами, которые в виде инъекции вводятся прямо в место сухожилия.
После снятия обострения терапия должна быть продолжена. По назначению врача можно воспользоваться массажем, лечебной гимнастикой, пройти курс ударно-волновой терапии, а при помощи ультразвука можно полностью восстановить нарушенное кровообращение.
Для снятия болевого синдрома наравне с лекарствами можно воспользоваться лечением лазером или магнитами. К тому же, это отличный способ для восстановления мышечной и костной ткани.
После полного восстановления на протяжении нескольких месяцев рекомендуется избегать прыжков, бега, ушибов и вывихов.
Общие сведения
Энтезопатии (от лат. enthesis – соединение сухожилия с костью) – распространенная группа заболеваний опорно-двигательного аппарата. Название происходит от слова «энтез» или «энтезис», означающего место прикрепления соединительнотканных образований к костным структурам, используется в медицинской литературе с 60-х годов прошлого века.
Некоторые специалисты придерживаются более широкого толкования данного термина и включают в группу энтезопатий не только непосредственно поражения энтезов, но и тендиниты прилегающих участков сухожилий, а также воспалительные процессы в области сухожильных сумок. По статистике, энтезопатии диагностируются у 35-85% пациентов, страдающих болезнями суставов. Нередко выявляются при аутоиммунных патологиях, встречаются у спортсменов и людей некоторых профессий. Имеют склонность к длительному течению с постепенным прогрессированием, дегенеративно-дистрофическим перерождением тканей, ухудшением функции и повышением вероятности травматизации измененной анатомической структуры.
Основные причины энтезопатий
Постоянные и однородные физические нагрузки. Возникающей в результате них патологией нередко страдают спортсмены: футболисты, хоккеисты, тяжелоатлеты, бегуны, теннисисты, а также люди определённых профессий – строители, ремонтные рабочие, грузчики, артисты цирка и балета, и т. п. Разного рода заболевания суставов – реактивный или псориатический артриты, артроз, болезни Бехтерева и Рейтера, а также поражения дегенеративно-дистрофического характера (энтезопатии коленного, тазобедренного или плечевого суставов).
Трофические расстройства, характеризующиеся ухудшением тканевого обмена в области энтезисов, причиной которого могут являться: нарушенная нервная регуляция вследствие корешкового синдрома, недостаточность локального кровоснабжения вследствие разного рода сердечно-сосудистых заболеваний, а также нарушение гормонального фона у женщин во время менопаузы. Дисплазия соединительных тканей при наследственных коллагенопатиях. Проявления возможны у пациента уже в молодые годы.
Лечение энтезопатий
Лечение поражений энтезов производится в амбулаторных условиях, включает медикаментозную терапию и немедикаментозные методы воздействия. Больным рекомендуется изменение двигательных стереотипов для уменьшения нагрузки на пораженные энтезисы. Операции требуются относительно редко, показаны при выраженном болевом синдроме и неэффективности консервативной терапии. Перечень возможных лечебных мероприятий включает:
Лекарственные блокады. Локальное введение глюкокортикостероидных препаратов (периартикулярные блокады) является наиболее результативным способом быстрого устранения выраженного болевого синдрома
Частые инъекции медикаментов могут провоцировать дегенеративно-дистрофические изменения в кости и мягких тканях, поэтому лекарственные средства назначаются с осторожностью не чаще 1-2 раз в год курсом не более 3 инъекций.
Физиотерапию. Важнейшую роль в устранении или уменьшении проявлений патологии играет лечебная физкультура
В период обострения применяют пассивные движения, растягивающие упражнения, в фазе ремиссии составляют программу для укрепления мышц пораженного сегмента. Кроме того, используют лазеротерапию, ультразвук, криотерапию, рефлексотерапию. Широко применяются мануальные методики (массаж, мануальная терапия). Многие специалисты отмечают эффективность ударно-волновой терапии.
Хирургические вмешательства. По показаниям выполняют тенотомию или тендопериостеотомию, иногда – в сочетании с другими оперативными методиками (например, фасциотомией). В последние годы при энтезопатиях некоторых локализаций успешно применяются эндоскопические операции.
Прием НПВС в терапевтических дозировках в большинстве случаев не обеспечивает желаемого эффекта, наблюдается лишь некоторое снижение болезненности при одновременном максимальном ограничении нагрузки на пораженный сегмент. Боли и воспаление при некоторых энтезопатиях поверхностных локализаций временно уменьшаются после нанесения местных средств, содержащих НПВС, и согревающих мазей. При глубоком расположении энтезов препараты местного действия неэффективны.
Лечебная терапия
Энтезопатия затрагивает людей всех возрастов независимо от пола. Больные стремятся вернуться к выполняемой профессиональной деятельности, к любимому виду спорта, и это желание является основным показанием для лечения. Перед врачом и физиотерапевтом возникают непростые проблемы диагностики и реабилитации пациента, позволяющие вновь активно заняться привычным делом.
Для правильной диагностики, кроме проведения сбора анамнеза пациента и общих исследований, рекомендуется выполнение УЗИ, которое покажет разрыв и происходящий возможный фиброз в сухожилии. Рентгеновское исследование используется в случае подозрения отложения кальцификатов в месте прикрепления волокон. Последним дополнительным тестированием является микроскопическое исследование сухожилий, которое показывает дегенеративные изменения, повышенную васкуляризацию и тонкие коллагеновые волокна.
Консервативное лечение включает в себя:
- охлаждение болезненной области кубиком льда или холодным компрессом;
- фармакотерапию – местное введение противовоспалительных средств и анальгетиков, можно применять инъекции глюкокортикоидов, рекомендуется употреблять добавки, содержащие гиалуроновую кислоту и хондроитин;
- ограничение двигательной функции или обездвиживание пораженного сустава, если боль сильная и мешает работать.
Сущность патологии
Сутью заболевания является освобождение поверхности хрящей или отдельных волокон сухожилий из измененного пораженного участка. Перемещение вырванных волокон вместе с клетками хряща или кости вглубь сухожилия является причиной патологического костеобразования, то есть формирования энтезофитов – специфических костных выростов. В процессе заболевания происходит ослабление работоспособности сухожилий.
Наиболее распространенной является энтезопатия следующих типов:
- связки коленного сустава;
- тазобедренных суставов:
- подошвенный апоневроз;
- синдром теннисного локтя;
- контрактура Дюпюитрена (ладонный фиброматоз);
- болезнь де Кервена.
Основные методы терапии
Лечение боли в седалищной кости при сидении определяется на основании клинических проявлений и результатов обследования пациента. Для этого в зависимости от случая применяются консервативные либо хирургические способы терапии.
Медикаментозное лечение включает прием обезболивающих, противовоспалительных, антимикробных средств. Устранение болевого синдрома зачастую требует коррекции гормонального фона, восстановление баланса витаминов и микроэлементов в организме.
Хирургическое лечение посредством резекции седалищной кости не оказывает существенного влияния на функционирование нижней конечности, поэтому пациенты не нуждаются в особых мероприятиях по реабилитации. Если тазобедренный сустав не вовлекался в патологический процесс, на восстановление требуется около месяца. Спустя 2,5-3 месяца прооперированные больные перестают пользоваться вспомогательными ортопедическими средствами и начинают передвигаться самостоятельно.
Диагностика
Диагностика начинается с визуального осмотра пациента, пальпации пораженной зоны и уточнения проявившихся симптомов. Для уточнения воспалительного процесса назначаются следующие лабораторные анализы:
- Анализ крови,
- Анализ мочи.
Для уточнения диагноза также проводятся инструментальные исследования. Применяются следующие методики:
- Рентген,
- Артрография,
- КТ,
- МРТ,
- УЗИ.
На рентгенологическом снимке врач увидит, произошла ли деформация суставов, есть ли воспалительный очаг. Данное исследование противопоказано при беременности.
Артрография проводится путем введения контрастного вещества. Длительность исследования не превышает 10 минут. Специалист может рассмотреть сустав и сухожилия детально в режиме реального времени.
КТ, МРТ и УЗИ считаются наиболее безопасными, хотя и дорогостоящими методиками. Врач должен суметь дифференцировать энтезопатию от других заболеваний опорно-двигательной системы.
Особенности заболевания других видов
Коленный сустав любого человека постоянно испытывает нагрузки, подвергается переохлаждению и травмам. Ещё он является развитым сухожильно-связочным аппаратом. Из-за атеросклероза и варикоза сосудов страдают чаще нижние конечности. Синовиальная жидкость – это вещество, которым заполнена полость суставной сумки колена.
Благодаря ей происходит лёгкое скольжение поверхностей суставов относительно друг друга. Для того, чтобы количество выработанной жидкости было достаточно, нужна двигательная активность на нижние конечности и также физическая активность.
Если поражено сухожилие бицепса, то в результате может развиться энтезопатия плечевого сустава. Когда человек вращает рукой, появляются боли, которые распространяются по верхней поверхности плеча. Больной не может отвести руку в сторону или поднять её над головой. На стороне, где имеется повреждённое плечо, человек не может спать. Также его мучают сильные болевые ощущения.
Энтезопатией седалищного бугра именуется заболевание, в котором наблюдается воспаление сухожилий именно в месте крепления. Недуг чаще всего встречается у людей, которые много времени проводят за сидячей работой. Поэтому, чтобы вдруг такого не случилось, им следует делать перерывы и выполнять ряд физических упражнений.
При энтезопатии стопы болевые ощущения возникают в пятке и направляются вверх по голени. Данный вид заболевания затрудняет работоспособность пациента.
Признаки
Энтезопатия – это целая группа болезней. И все они сводятся к одному – воспалительному процессу, который возникает в месте прикрепления сухожилия к кости. Таковое воспаление является предпосылкой почти всех причин и основной симптом тут – это мощная локальная боль.
Существует несколько форм этого болезни:
- Тендинит длинноватой головки бицепса
- Внешний эпикондилит, который ещё носит заглавие «локоль теннисиста».
- Внутренниий эпикондилит или «локоть гольфиста».
- Лучевой стилоидит.
- Локтевой эпикондилит.
- Трохантерит.
- Энтезопатия седалищного бугра (бугор — форма рельефа, возвышенность на участке суши земной поверхности куполообразной формы) или коленного сустава.
- Ахиллодиния.
- Пяточный (плантарный) фасциит.
В базе фактически всех этих болезней лежат травмы — падения, ушибы, переломы костей или разрыв связок и сухожилий.
Этиология и патогенез
Причинами появления патологии могут быть следующие факторы:
- Воспалительно-дегенеративные. Возникают, когда воспаление переходит с близлежащих структур, чаще с суставов. Иногда воспалительный процесс бывает первым проявлением спондилоартропатии, например, при заболевании позвоночника, когда дегенеративно-дистрофические изменения диска и смежных позвонков приводят к нарушению питания соединительных тканей (дистрофии), вследствие чего происходит изменение целостности суставно-связочного аппарата.
- Механические. Заболевание связано с травматизацией сухожилий и связок при чрезмерных нагрузках, монотонных движениях, нарушением трофики мягких тканей. Повреждение этих структур может спровоцировать воспаление в волокнах соединительных элементов.
- Врожденная деформация костей. По мере роста происходит микротравматизация сухожилий, с последующим развитием воспалительных явлений.
- Эндокринные факторы. Причиной патологии становится нарушение обменных процессов в соединительных тканях.
Классификация и формы
В основе систематизации болезни — место ее локализации. Воспаление и дегенеративные процессы могут развиваться в прерывистых сочленениях рук, ног.
Заболевания нижних конечностей дифференцируются по анатомическим признакам на несколько групп:
- энтезопатии пяточной кости (ахиллодиния, плантарный фасциит);
- патологии колена;
- нарушения структур тазобедренного сустава.
По механизму возникновения энтезит систематизируется на 2 формы — первично-воспалительную и первично-дегенеративную. Последняя является следствием предшествующих воспалению дистрофических, дегенеративных изменений; первая — результатом прогрессирования системных аутоиммунных недугов.
Патогенез
В основе энтезопатии лежат воспалительные и дегенеративные процессы в зоне энтезиса. Особенностью данной анатомической структуры является неэластичность и высокая механическая прочность при относительно неблагоприятных условиях местного кровообращения. Энтезы лишены собственных сосудов, питание тканей осуществляется за счет артерий, обеспечивающих кровоснабжение прилегающих кости и сухожилия. При нагрузке в области энтезиса формируется зона наиболее интенсивного натяжения. Благодаря большой механической прочности большинство волокон остается целыми, поэтому однократное микроповреждение протекает бессимптомно и остается незамеченным.
При этом в областях соединения коллагеновых пучков с костной тканью (при фиброзном энтезе) или трансформации коллагеновых волокон в волокнистый хрящ (при фиброзно-хрящевом соединении) образуются одиночные микроразрывы. При повторной микротравматизации количество разрывов постепенно увеличивается. В ткани сухожилия появляются зоны жирового перерождения. Все перечисленное негативно влияет на прочность энтеза, повышает вероятность его последующих повреждений и способствует развитию воспаления. При первично воспалительном поражении наблюдается обратный механизм. Воспалительные явления создают благоприятные условия для появления микроразрывов, ткань сухожилия рубцуется и подвергается жировому перерождению, формируются участки дегенерации энтеза.
Причины возникновения
В зависимости от происхождения заболевания энтезопатия разделяется на первично-воспалительную (развивается в результате уже имеющегося воспаления в суставах) и первично-дегенеративную (появляется из-за постоянных микротравм, чрезмерных нагрузок или травм). Факторы, приводящие к возникновению энтезопатии:
- занятия спортом, включающие однотипные физические нагрузки, способные стать причиной микротравм сухожилий и связок. Подобные изменения характерны для бега, футбола, тенниса, тяжелой атлетики и пр.;
- профессиональная деятельность: строители, маляры, хирурги и др.;
- хронические заболевания суставного аппарата: болезнь Бехтерева, ревматоидный артрит, красная волчанка, склеродермия, дерматомиозит, подагра и болезнь Крона;
- врожденная патология (дисплазия) соединительной ткани: наследственные коллагенопатии и синдром Марфана. В этом случае клиническая картина заболевания развивается у молодых людей;
- возраст старше 60 лет (в связи с дегенеративными изменениями в костно-суставной системе);
- гормональные нарушения у женщин в период пременопаузы и менопаузы;
- травматические повреждения рук и ног.
В зависимости от причины заболевания повреждаются различные отделы опорно-двигательного аппарата. Например, при интенсивных нагрузках у бегунов развивается воспалительный процесс в области коленного сустава, у тяжелоатлетов – энтезопатия пяточной кости.
Воспаление может захватывать любую группу суставов в организме. Однако чаще всего страдают сочленения нижних конечностей в связи с высокой нагрузкой. Врачи выделяют следующие виды энтезопатии ног:
- трохантерит (воспаление большого вертела бедренной кости) развивается на фоне артроза тазобедренных суставов. Чаще страдают женщины в возрасте 40 лет и старше из-за сопутствующих гормональных нарушений. Пациенты жалуются на болезненность в области таза и наружной стороны бедра при попытке поднять ногу вверх или лечь на бок. При отведении ноги в сторону болевой синдром усиливается;
- развитие энтезопатии седалищного бугра характеризуется другими симптомами: дискомфортом и болезненностью в положении сидя. Это объясняется увеличением механического давления на воспалительный очаг;
- анзериновыйбурсит – воспаление в месте прикрепления сухожилий трех мышц: портняжной, полусухожильной и изящной. Процесс локализуется по внутренней стороне коленного сустава. Преимущественно возникает у женщин, страдающих гонартрозом. Клинически проявляется болезненностью в начале движения и при подъемах по лестнице;
- поражение ахиллова сухожилия (ахиллодиния). Развивается у хирургов, спортсменов и людей с врожденными заболеваниями соединительной ткани. Основной симптом – появление пяточной шпоры, сопровождающееся болью.
Несмотря на различие причин и расположения пораженных областей, все энтезопатии имеют ряд схожих признаков. Характерны боли ноющего характера в очаге поражения, которые усиливаются при пальпации.
Кроме того, появляются признаки воспаления: покраснение мягких тканей, местное повышение температуры и отечность. Амплитуда движений в пораженном суставе уменьшается.