Степени тяжести и симптомы хлыстовой травмы
Легкая степень патологии может сопровождаться появлением болевого синдрома, небольшими неврологическими расстройствами типа головокружения, головной боли, снижения внимания и т. п., которые постепенно (в течение нескольких дней) исчезают. Одним признаков (но неспецифических) при диагностике хлыстовой травмы является потеря человеком равновесия при закрытых глазах.
Тяжелая травматическая форма сопровождается не только выраженной болью, но и следующими проявлениями:
- Значительными сосудистыми (преимущественно в вертебробазилярном бассейне) нарушениями; Неврологическими расстройствами (вплоть до парезов в конечностях); Развитием мышечной слабости; Ухудшением памяти и внимания; Головными болями; Признаками астенизации нервной системы.
Иногда такое состояние длится несколько месяцев. Со временем организм адаптируется и эти симптомы хлыстовой травмы исчезают или отходят на второй план, теряя свою актуальность. Однако, позже они могут возобновиться даже через несколько лет при:
- Повышенных требованиях к организму; Стрессах; Повышенных физических нагрузках; Повторных травмах или хронической микротравматизации.
Симптоматика может принимать несколько иные формы и уже субъективно не связываться с перенесенной ранее хлыстовой травмой шеи.
Причина болей
- Боль в фасеточных суставах является наиболее частой причиной хронической боли в шее после автомобильной аварии. Боль может быть связана только с фасеточными суставами или быть ассоциирована с болью в диске. Фасеточные боли, как правило, локализуются справа или слева от центра задней части шеи. Область может быть болезненной на ощупь, и фасеточные боли могут быть ошибочно приняты за боли в мышцах. К сожалению, определить заинтересованность фасеточных суставов с помощью рентгенографии или МРТ достаточно сложно. Единственным достоверным способом подтверждения роли фасеточных суставов в болевом синдроме является выполнение блокады медиальной ветви.
- Травма диска в результате хлыстовой травмы также может привести к хронической боли в шее. Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.
- Растяжение мышц шеи и верхней части спины может быть причиной острой боли. Тем не менее, нет убедительных доказательств того, что мышцы шеи являются основной причиной хронической боли в шее. Тем не менее, возможно повреждение мышц, когда мышцам приходится выдерживать большие нагрузки для того, чтобы защитить поврежденные диски суставы нервы или в тех случаях, когда нарушена осанка.
- Возможна компрессия корешков и спинного мозга грыжей диска или остеофитами. Это обычно приводит к боли в руке, но также может быть боль в шее.
Оказание первой помощи
Человек должен находиться в горизонтальном положении и должен быть полностью отдохнувшим. Лучше всего использовать любую твердую поверхность. Под голову следует подложить валик, который можно скручивать из полотенца. Это помогает минимизировать нагрузку на шею и позвоночник. Пациенту нельзя поворачивать голову или делать резкие движения.
- Сделайте холодный компресс. Это может быть влажное полотенце или другой предмет. При этом врачи не рекомендуют прикладывать чистый лед к месту ушиба. Лучше чем-нибудь пораньше завернуть. Это поможет облегчить первые симптомы травмы: боль и отек. Холод способствует сужению кровеносных сосудов.
- Дайте пострадавшему противовоспалительные препараты. Они также помогут уменьшить боль. Это могут быть любые препараты. Фармацевтические препараты, которые вы покупаете в аптеке или имеете дома. Например, кетоны или парацетамол.
- Это меры первой помощи, если растяжение мышц шеи произошло дома или после занятий спортом. Однако, если ваша травма возникла в результате аварии или столкновения, первое, что нужно сделать, — это вызвать скорую помощь.
Перед постановкой диагноза врач должен внимательно осмотреть поврежденный участок и провести пальпаторное исследование. Это делается для того, чтобы определить конкретное место травмы. После первичного осмотра и опроса пациента специалист назначает такие методы исследования, как:
Растяжение мышц шеи
Растяжка мышц шеи у людей всегда сопровождается сильной болью и дискомфортом. Это предотвращает нормальное движение и поворот головы. Все движения оказываются скованными и ограниченными. К повороту нельзя относиться легкомысленно. Это довольно серьезная проблема. Каждый человек должен знать симптомы и признаки. Если они проявляются у человека, то необходимо немедленно обратиться к врачу, который назначит соответствующее лечение.
Мероприятия для восстановления всех функций шеи
- Массаж. Он успокаивает мышечные спазмы и направлен на их укрепление.
- Лечебная гимнастика. Он помогает восстановить обменные процессы и обеспечивает правильное кровообращение в травмированной области.
- Физиотерапия. Он устраняет оставшуюся боль и в целом оживляет организм.
- Иглоукалывание. Расслабляет мышцы шеи, снимает воспаление.
- Мануальная терапия. Он направлен на улучшение здоровья и всего тела, а также на снятие боли в травмированной области.
- При соблюдении всех рекомендаций и предписаний врача он сможет гарантировать пациенту быстрое выздоровление и избежать развития негативных последствий. При правильном лечении человек очень быстро возвращается к полноценной жизни.
Растяжение мышц шеи может получить любой человек. Это происходит по разным причинам. Некоторые из них даже не зависят от человека. В них она становится случайной жертвой. Главное — не допускать в этом случае разрыва связок и мышц. Однако во всех остальных случаях при соблюдении элементарных правил безопасности этого можно избежать. Например, перед тренировкой лучше разогреть все мышцы, не находиться на сквозняках, не пользоваться кондиционером.
Симптомы растяжения мышц шеи
Первый и главный симптом — сильная и резкая боль при каждом движении шеи или головы. Например: наклон, вращение. У мужчины такая проблема проявляется в определенной скованности. В самых сложных ситуациях даже невозможно принять определенное положение тела.
Сразу после напряжения мышц шеи человек может почувствовать определенные симптомы, которые точно могут сказать ему о развитии болезни. Помимо сильной боли в шее, можно выделить ряд других симптомов. Симптомы включают:
- Покраснение или синяк в травмированной части шеи.
- Ощущение боли при пальпации.
- Головные боли.
- Сокращение мышц.
- Проблемы с подвижностью шеи.
- Припухлость.
- Боль может распространяться на руки.
- Усиливающаяся боль при движении головой.
- Напряжение в шее.
- Голове может быть удобно только в определенном положении.
Симптомы зависят только от того, насколько серьезной была травма, насколько сильно поврежден мышечно-связочный аппарат шейного отдела позвоночника. От этого зависят метод и продолжительность лечения, а также период восстановления.
Диагностика хлыстовой травмы
При постановке диагноза, врачи ориентируются на:
- жалобы пациента;
- проведенный осмотр;
- рентгенологическое исследование. Рентген даст возможность понять есть ли перелом позвонков или его нет, а также выявить наличие спазма – выпрямление шейного лордоза;
- данные электромиографии и изменения проведения нервных импульсов;
- результаты дискографии, которая назначается при ярко-выраженных болях, которые не купируются препаратами;
- МРТ, КТ — эти исследования укажут на наличие разрыва связок, травмирование хрящей;
- данные диагностического анализа опорно-двигательного аппарата.
При головокружениях, рассеянности, невозможности сконцентрировать внимание, ухудшении зрения, пациент направляется на консультацию окулиста, невропатолога.
Диагностика и дифференциальная диагностика хлыстовой травмы шеи – современные методы
Чтобы с уверенностью сказать, что у пациента хлыстовая травма шейного отдела позвоночника — а это просто необходимо для правильного и своевременного лечения хлыстовой травмы шейного отдела позвоночника — нужно не только осмотреть больного, ориентируясь на соответствующую симптоматику и выяснение всех обстоятельств травмирования.
Кроме этого, нужно обязательно сделать диагностику шейного отдела позвоночника при помощи современных диагностических методов.
Сегодня к основным способам дифференциальной диагностики хлыстовой травмы шеи относятся:
- Рентгенография.
- Электромиография – ЭМГ.
- Замер скорости проводимости нервных импульсов – ЭНГ.
- Блокада медиальной ветви.
- Дискография.
- Магнитно-резонансная томография.
- Компьютерная томография.
Точная и своевременная диагностика поможет врачу назначить правильное лечение!
Рентген назначается сразу же после получения повреждения. Рентгеновское исследование позволяет исключить перелом позвоночника, констатировать наличие излишних наростов на костной ткани и измерить толщину дисков по высоте. Если болевая симптоматика держится длительное время, рентген можно провести повторно через несколько недель после травмирования.
Проведение ЭМГ и ЭНГ дает возможность исключить повреждение или блокировку нервных окончаний, характерную для так называемых «туннельных синдромов».
Для распознавания фасеточного происхождения болей проводится исследование с помощью блокирования нервных окончаний медиальной ветви. При дискографии в позвоночный диск вводят контрастное вещество и затем делают рентгенографию. Назначается такое исследование в случаях, если травма сопровождается очень сильной стойкой болью.
Проведение томографии магнитно-резонансным способом помогает дифференцировать повреждение относительно спинномозговой грыжи позвоночника, наличия компрессии межпозвоночных дисков или их травмы.
Исследование с помощью компьютерной томографии для максимально точной диагностики производят с введением контрастного вещества.
Постановка диагноза
В большинстве случаев, если повреждение носит легкий характер, то пострадавший сразу не обращается к доктору. Визуального повреждения шеи не наблюдается, а симптоматика развивается несколько позднее.
При легкой хлыстовой травме у человека только спустя две или три недели начинает сильно кружиться голова, после чего он идет в больницу. До того времени в тканях шеи уже происходят изменения, которые даже могут стать причиной компрессионного перелома позвоночника. Именно поэтому следует обследоваться сразу после удара или другого неприятного происшествия.
После наружного осмотра и сбора анамнеза доктор отправляет больного на рентгенологическое исследование. С помощью рентгена можно определить, не нарушена ли целостность костной ткани позвонков. С помощью магнитно-резонансной и компьютерной томографии врач видит состояние связок, мышечной и хрящевой ткани. Для исследования нервных корешков с целью определения степени их повреждения используется метод электронейромиографии.
Симптомы хлыстовой травмы
- Головные боли, вызванные проблемами в шее, называются цервикогенными. Эти боли могут быть вызваны повреждением верхних шейных дисков, фасеточных суставов, нарушениями в атлантоокципитальном и атлантоаксиальном суставах. Цервикогенная головная боль может также вызвать обострение мигрени.
- Боль и тяжесть в руке могут быть вызваны компрессией корешка грыжей диска, что не представляет диагностических трудностей. Чаще же боль в руке имеет « отраженный» характер из других частей шеи. «Отраженная боль» это боль, которая чувствуется в зоне расположенной далеко от поврежденных областей, но не связанная с компрессией нервов. Боль между лопатками, как правило, является видом отраженной боли.
- Боль в пояснице нередко встречается после хлыстовой травмы и может быть вызвана повреждением дисков, фасеточных суставов или крестцово-подвздошных суставов.
- Нарушения в концентрации внимания и нарушения памяти может быть связано с болью или с медикаментами, которые принимаются для снятия боли, депрессии или же причиной может быть умеренное сотрясение головного мозга. Также пациент может испытывать раздражительность и депрессию.
- Нарушение сна может быть связано с болью или депрессией. Другие симптомы могут включать: небольшое нарушение зрения, звон в ушах, покалывание в области лица и усталость.
Причина болей
Как правило, невозможно точно определить причину боли в шее, в течение нескольких дней или недель после автомобильной аварии. Известно, что мышцы и связки растягиваются и, вероятно, воспаляются после травмы, но обычно такое состояние самопроизвольно излечивается в течение шести — десяти недель. Боль, которая длится дольше, как правило, является результатом возникших более серьезных проблем, таких как повреждение диска или фасеточных суставов.
Боль в фасеточных суставах является наиболее частой причиной хронической боли в шее после автомобильной аварии. Боль может быть связана только с фасеточными суставами или быть ассоциирована с болью в диске. Фасеточные боли, как правило, локализуются справа или слева от центра задней части шеи. Область может быть болезненной на ощупь, и фасеточные боли могут быть ошибочно приняты за боли в мышцах. К сожалению, определить заинтересованность фасеточных суставов с помощью рентгенографии или МРТ достаточно сложно.
Единственным достоверным способом подтверждения роли фасеточных суставов в болевом синдроме является выполнение блокады медиальной ветви. Травма диска в результате хлыстовой травмы также может привести к хронической боли в шее. Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце.
Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее. Растяжение мышц шеи и верхней части спины может быть причиной острой боли. Тем не менее, нет убедительных доказательств того, что мышцы шеи являются основной причиной хронической боли в шее. Тем не менее, возможно повреждение мышц, когда мышцам приходится выдерживать большие нагрузки для того, чтобы защитить поврежденные диски суставы нервы или в тех случаях, когда нарушена осанка. Возможна компрессия корешков и спинного мозга грыжей диска или остеофитами. Это обычно приводит к боли в руке, но также может быть боль в шее.
Первая помощь
Если после несчастного случая отмечаются симптомы хлыстовой травмы, необходимо срочно вызвать медицинских работников. Тем временем потерпевшему должна оказаться первая помощь при травме. Малейшее промедление может стоить человеку не только здоровья, но и жизни. Если помощь будет оказана не вовремя, могут сместиться позвонки, повредиться сосуды и спинной мозг.
- потерпевшего положить на жесткую и ровную поверхность, можно даже на пол;
- нельзя разрешать человеку двигать головой, если он находится в сознании;
- если симптомы указывают на то, что есть перелом, любые перемещения пострадавшего должны совершать минимум три человека, обязательно поддерживая шею и голову;
- при наличии кровотечения необходимо принять меры для его ликвидации, для этого рана прикрывается стерильным бинтом, одна рука поднимается вверх и накладывается повязка, захватывающая руку и шею;
- с обеих сторон шеи нужно положить небольшие мягкие валики, предотвращающие повороты головы.
Обработке подлежат только кожные покровы вокруг раны. Если человек находится без сознания, нужно следить за его сердцебиением и дыханием.
В случае нарушения биения сердца или остановки дыхания, следует срочно предпринять реанимационные меры, сделав непрямой массаж сердца через грудную клетку и искусственное дыхание. Нельзя давать пострадавшему лекарства для перорального приема.
Диагностика хлыстовой травмы
Лечащему врачу необходима информация о симптомах, о том, как произошла травма (авария), а также проведение медицинского осмотра. Это позволит медицинскому работнику выяснить есть ли необходимость проведения диагностических процедур или с этим можно подождать. Пациентам, у которых сохраняется симптоматика в течение нескольких недель может потребоваться следующая диагностика:
- Рентгенография назначается сразу после травмы, если есть подозрение на перелом или нестабильность позвоночника. Рентгеновские снимки позволяют также увидеть высоту дисков и наличие остеофитов.
- Рентгенография назначается также при наличии сохраняющейся симптоматики через несколько недель после травмы..
- Магнитно-резонансная томография (МРТ) является необходимым обследованием при подозрение на грыжу диска, травму диска, компрессию корешков или спинного мозга.
- Блокада медиальной ветви представляет собой инъекцию анестетика для диагностики фасеточного генеза болей.
- Дискография представляет собой введение контраста в диск и последующую рентгенографию, что необходимо только при сильном болевом синдроме.
- Компьютерная томография (КТ), как правило, в сочетании с миелограммой (контраст вводят в спинномозговой канал) также может быть использована для диагностики стойкой резистентной к лечению боли в шее.
- Электромиография и измерение скорости нервной проводимости (ЭМГ и ЭНГ) могут быть использованы, если есть подозрение, что нерв блокирован (например, при кистевом туннельном синдроме) или есть повреждение нерва.
Основные признаки поражения шейного отдела позвоночника
- Интенсивная боль, возникающая при наклоне головы вперед или назад. Боль усиливается при поднимании рук.
- У 25% пострадавших появляется головокружение, тошнота и рвота.
- Неврологическая симптоматика – звон в ушах, парестезия, проблемы со зрением, снижение памяти.
Классификация хлыстовой травмы по степени тяжести
В медицине хлыстовая травма делится на пять различных степеней тяжести (от 0 до 4), переходы между степенями плавные:
- 0 = нет жалоб, нет объективных причин для беспокойства;
- 1 = напряженность и дискомфорт в области шеи
- 2 = жалобы на боль в шейном отделе позвоночника, ригидность или повышенную чувствительность к прикосновению, ограниченная подвижность,
- 3 = дискомфорт и присоединение неврологической симптоматики (ослабление или отсутствие мышечных рефлексов, парезы, параличи и т.д.);
- 4 = к перечисленным проявлениям присоединяются перелом позвонка или вывих (смещение позвонка)
Приблизительно от 90 до 95 процентов случаев побочных эффектов соответствуют уровням тяжести от 0 до 2. Течение болезни протекает очень индивидуально.
Степень тяжести зависит от разных факторов, например:
- тип и степень удара;
- мышечное напряжение во время аварии;
- состояние мышц (сильные мышцы более устойчивы к воздействию);
- врожденные анатомические различия: коренастые люди с более короткой шеей подвержены меньшему риску, чем сухощавые с длинной шеей.
Проявления болезни согласно степени тяжести
- Слабое сотрясение может не вызвать симптомов. Иногда через несколько дней после травмы появляется легкое головокружение, тошнота, онемение пальцев рук. Пациенты на этой стадии обычно к врачу не обращаются.
- Для второй стадии характерно мгновенное проявление болезни – интенсивная боль, ограничение движения шеей.
- При третьей стадии появляется очаговая неврологическая симптоматика – нарушение чувствительности рук, парестезии, головокружение, тошнота, отсутствие или ослабление сухожильных рефлексов.
- Четвертая стадия – тяжелая. Симптоматика яркая, боль интенсивная по всей поверхности позвоночника, при обследовании – вывихи и переломы позвонков, порванные связки и сухожилия мышц.
Постхлыстовой синдром
Если процесс выздоровления затягивается и длится больше 6 месяцев, может возникнуть постхлыстовой синдром, который иногда сохраняется годами. Чаще им страдают мнительные женщины пожилого возраста, имеющие склонность к депрессии. Они жалуются на боль в шее при любом движении головой, на звон в ушах, проблемы со зрением. Появление посттхлыстового синдрома встречается у 7-9% пострадавших.
Постановка диагноза
Внимательный осмотр, тщательный опрос и анализ результатов инструментальных методов обследования помогают поставить правильный диагноз. Рентгеновский снимок дает общую картину происшедшего, МРТ позволяет детально рассмотреть патологические изменения. Для постановки правильного диагноза в немецких клиниках обязательно привлекаются смежные специалисты – неврологи, окулисты, вертебрологи, ортопеды. Профильные центры в Германии имеют в своем распоряжении самую современную аппаратуру, которая дает максимальный процент достоверности. Уверенность в точном диагнозе позволяет назначить оптимальную и результативную схему лечения.
Хлыстовая травма часто встречается в дорожно-транспортных происшествиях. Типичные симптомы хлыстовой травмы включают напряжение мышц, ограниченный диапазон движений или боль, распространяющуюся на голову, плечи и руки. Кроме того, тошнота, головокружение, нарушения зрения, речи и концентрации могут быть сопутствующими проявлениями. Часто симптомы появляются только через несколько часов или дней после аварии.
Оказание первой помощи
Человек должен находиться в горизонтальном положении и должен быть полностью отдохнувшим. Лучше всего использовать любую твердую поверхность. Под голову следует подложить валик, который можно скручивать из полотенца. Это помогает минимизировать нагрузку на шею и позвоночник. Пациенту нельзя поворачивать голову или делать резкие движения.
- Сделайте холодный компресс. Это может быть влажное полотенце или другой предмет. При этом врачи не рекомендуют прикладывать чистый лед к месту ушиба. Лучше чем-нибудь пораньше завернуть. Это поможет облегчить первые симптомы травмы: боль и отек. Холод способствует сужению кровеносных сосудов.
- Дайте пострадавшему противовоспалительные препараты. Они также помогут уменьшить боль. Это могут быть любые препараты. Фармацевтические препараты, которые вы покупаете в аптеке или имеете дома. Например, кетоны или парацетамол.
- Это меры первой помощи, если растяжение мышц шеи произошло дома или после занятий спортом. Однако, если ваша травма возникла в результате аварии или столкновения, первое, что нужно сделать, — это вызвать скорую помощь.
Перед постановкой диагноза врач должен внимательно осмотреть поврежденный участок и провести пальпаторное исследование. Это делается для того, чтобы определить конкретное место травмы. После первичного осмотра и опроса пациента специалист назначает исследования.
Хлыстовая травма шеи
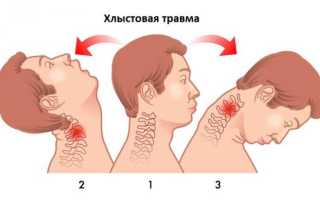
Хлыстовая травма шеи — это немедицинский термин, который используется для описания болей в шее после травмы мягких тканей шеи (в частности, связок, сухожилий и мышц). Возникает эта травма вследствие избыточного силового переразгибания с последующим резким сгибанием или резкого сгибания с последующим разгибанием.
Хлыстовая травма возникает в дорожно-транспортных происшествиях, при занятиях спортом, падениях и драках. Термин хлыстовая травма шеи был впервые предложен в 1928 году, и, он продолжает использоваться для описания этой травмы мягких тканей шеи травмы.
Позвоночник представляет собой длинный столб из костей, дисков, связок и мышц, который простирается от основания черепа до кончика копчика. Шейный отдел поддерживает голову, защищает нервы и спинной мозг, и позволяет двигаться в необходимом объеме. Основной несущей структурой являются позвонки. Между каждыми двумя позвонками есть диск. В задней части каждого позвонка присутствуют два фасеточных сустава, по одному с каждой стороны. Суставы имеют такую форму, что позволяют совершать плавное движение вперед-назад и вращение, в то же время, ограничивая избыточные движения. Мышцы и связки окружают и поддерживают позвоночник. Все эти структуры иннервированы, и повреждение любой структуры может быть причиной боли.
Правило клинического прогнозирования хлыстовой травмы
Правило клинического прогнозирования (ПКП) — это инструмент, который помогает предсказать исход, например, вероятность того, что у человека будет умеренная/выраженная боль и нарушение дееспособности или полное выздоровление после хлыстовой травмы (Ritchie, 2013). ПКП используются в основном в следующих случаях:
- Принятие сложных решений
- Неопределенность
- Возможность экономии средств без ущерба для лечения пациента.
Вероятность хронической умеренной/выраженной инвалидности в пожилом возрасте (≥35 лет), исходно высоком уровне индексе ограничения жизнедеятельности (NDI≥40) и симптомах гипервозбудимости. Вероятность полного выздоровления при более молодом возрасте (≤35 лет) и исходно низком уровне инвалидизации шейного отдела (NDI≤32).
Ritchie и соавт. (2015) установили, что этот метод ПКП является воспроизводимым и точным при использовании в отношении хлыстовой травмы, полученной в результате столкновения с автомобилем. Kelly и др. (2019) исследовали соответствие между физиотерапевтической прогностической классификацией риска и классификацией ПКП при хлыстовой травме и обнаружили, что это соответствие было очень низким. Физические терапевты были склонны к «чрезмерному оптимизму» в отношении результатов лечения таких пациентов. Поэтому исследователи считают, что ПКП может быть полезны для физических терапевтов при оценке пациентов с хлыстовой травмой.
Симптомы растяжения мышц шеи
До постановки диагноза «хлыстовая травма» пациенты чаще всего жалуются на:
- цервикальные головные боли;
- мигрень;
- головокружения, сопровождающиеся тошнотой, потерей равновесия;
- звон в ушах;
- рези в затылочной области;
- рассеянность внимания;
- затрудненное дыхание.
Постхлыстовой синдром
Он проявляется в ограниченной подвижности шеи, болях, нарушением зрения. Для него характерен неврологический синдром. Развивается постхлыстовой синдром после тяжелой степени хлыстовой травмы.
Растяжение шейных мышц нередко сопровождаются сотрясением мозга. В этом случаи клинические признаки будут более выраженными. Наши врачи на консультации смогут подобрать верное лечение, а также направят вас на обязательное медобследование.