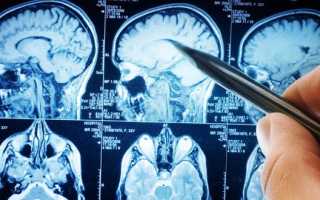
Результаты МРТ: как выглядят патологические очаги на снимках
В зависимости от природы поражения и объема зоны некроза тканей инсульт выглядит на снимках МРТ по-разному:
- Ишемический тип возникает при эмболии сосуда мозга и прекращении кровоснабжения в одной из его областей. На снимках определяются зоны патологических изменений (очаги ишемического поражения) и место тромбоэмболии крупного сосуда.
- Геморрагический – возникает при разрыве ослабленной стенки сосуда и кровоизлиянии в мозг. Геморрагический тип поражения является более опасным, чем ишемический, т.к. освободившийся объем крови образует гематому, которая сдавливает окружающие ткани. МРТ является маловосприимчивой к импульсам от движения крови, поэтому на ранних стадиях кровоизлияние не поддается регистрации.
- Субарахноидальное кровоизлияние. Попадание крови в пространство между оболочками мозга может быть связано с разрывом аневризмы крупного сосуда или черепно-мозговой травмой. МРТ не определяет движение крови при субарахноидальном кровоизлиянии, но выявляет массивный отек мозга, который обуславливает неврологические патологии.
Особенности данных при острых нарушениях кровообращения мозга
В острейшей стадии инсульта (до 6 часов после тромбоэмболии сосуда) изменения на стандартной МРТ отсутствуют. Диагностика поражения на более поздних стадиях резко ухудшает прогноз, т.к. применение наиболее эффективных методов терапии с минимальными потерями функциональности мозговых тканей становится невозможным.
Для визуализации инсульта в острейшей стадии (не позднее 2-4 часов после начала гипоксии) применяется методика диффузионно-взвешенной МРТ. Ранняя диагностика патологии позволяет использовать метод тромболизиса и восстановить кровоснабжение ишемизированных участков мозга.
В остром периоде (до 3 суток) очаги ишемического поражения на МРТ выделяются светлыми пятнами, которые четко отграничены от прилегающих здоровых тканей. В режиме продольной релаксации (Т1) наблюдается ослабление сигнала, а в поперечной (Т2) – его усиление. Также острая стадия патологии сопровождается утолщением мозговых извилин и потерей четкой границы между белым и серым веществом.
Вокруг зоны некроза при ишемическом инсульте на МРТ визуализируется отек. В подостром периоде (от 3 до 14 суток) область отека уменьшается. Картина, наблюдаемая на МРТ-снимках в подостром состоянии, сохраняется до стадии остаточных явлений.
Геморрагическое и субарахноидальное кровотечение регистрируется МРТ по косвенным признакам (наличию отечности и сосудистых аномалий), поэтому для диагностики этих патологий применяются другие методы. В острой стадии кровоизлияния отек вокруг крупных очагов поражения визуализируется на МРТ как овальная область со сниженной плотностью.
В течение 3 суток на МР-ангиографии выявляются очаг и объем сосудистых нарушений.
Как выглядит МРТ на ранних и поздних восстановительных фазах
Во время восстановления ишемический или геморрагический инсульт на МРТ проявляется в расширении желудочков и борозд мозга. Повторная томография во время реабилитации позволяет оценить динамику сужения просвета сосудов, размеры отека, сроки формирования и объем очагов некроза.
Последствия патологии определяются на томограмме в течение неопределенно длительного времени после завершения подострого периода. В хронической стадии инсульт на снимках МРТ проявляется очагами глиозной трансформации и областями локальной атрофии тканей.
В поздней фазе восстановления наблюдается развитие альтернативных нейронных сетей, которые обуславливают исчезновение речевых, двигательных и иных нарушений.
Разновидности и стадии заболевания
Инсультом называют острое нарушение кровообращения в мозге, которое бывает четырех видов:
- Инсульт ишемический (80% случаев). Развивается при закупорке мозговой артерии тромбом, который препятствует снабжению вышерасположенных тканей мозга кровью, богатой питательными веществами и кислородом. Характерные для инсульта признаки развиваются быстро: в течение одной минуты. Необратимые изменения в мозге происходят уже через 5 минут. Необходима скорая медицинская помощь.
- Микроинсульт, или ТИА – транзиторная ишемическая атака (2-3% случаев). Причиной микроинсультатакже становится закупоренная артерия. Но организм быстро растворяет тромб, восстанавливая кровоснабжение головного мозга. Симптомы ТИА проходят также быстро, как и начинаются – в течение нескольких минут. Но при отсутствии медицинской помощи с высокой долей вероятности в течение 1-2 суток микроинсульт может перерасти в ишемический.
- Геморрагический инсульт с кровоизлиянием в мозг (15% случаев). Артерия разрывается, и кровь выходит в мозговое вещество. Прогноз менее благоприятный по сравнению с ишемической формой.
- Геморрагический инсульт с субарахноидальным кровоизлиянием (2-3% случаев). Кровь из лопнувшей артерии вытекает не в мозговые ткани, а в пространство между мозгом и черепной коробкой.
Выделяют несколько стадий инсульта:
- Острейший период (трое суток с момента приступа). В считанные секунды развивается характерная симптоматика: неожиданная слабость, онемение или паралич половины тела, головокружение, головная боль и дезориентация в пространстве, тошнота и рвота, мушки перед глазами. У пациента наблюдаются нарушения речи и слуха, спазмы или расслабление мышечной ткани. Если симптомы проходят самостоятельно в течение 24 часов, то диагностируют транзиторную ишемическую атаку.
- Острый период (промежуток времени между 3-им и 21-ым днем с начала приступа). Признаки болезни постепенно уходят. Если к окончанию этого периода пациент восстанавливается полностью, также диагностируют ТИА.
- Период раннего восстановления (начинается с 21 дня с начала болезни до 6 месяцев). В это время медленно снижается выраженность остаточных симптомов. Если ведется активная реабилитация, частично восстанавливаются утерянные ранее функции.
- Период позднего восстановления (время от 0,5 до 2 лет с момента приступа). Функции продолжают восстанавливаться до максимально возможного предела. Если не произошел некроз отдельных участков мозга, функциональность может восстановиться до 100%.

Теперь выясним, чем может быть полезно МРТ для человека с признаками инсульта.
Профилактика инсульта и микроинсульта
Так как оба эти заболевания имеют много общего (а некоторые специалисты вообще не выделяют малый инсульт в отдельную группу, считая, что это просто щадящее проявление кровоизлияния в мозг), то и меры профилактики для них одинаковы.
Чтобы снизить риск заболевания, необходимо:
- Следить за артериальным давлением. Если не допускать скачков АД, то и наступления инсульта можно не ждать.
- Отказаться от кофе и алкоголя, так как они повышают артериальное давление. Курение также вредно, ведь оно истончает стенки сосудов.
- Соблюдать диету, рекомендованную врачом: она направлена на снижение уровня холестерина, а соответственно, и на предупреждение появления бляшек.
- Получать физические нагрузки: просто гуляйте или плавайте, этого будет вполне достаточно, чтобы поддерживать организм в тонусе.
- Высыпаться. Недостаточный сон — также причина скачков АД.
- Следить за гормональным фоном.
- Периодически посещать врачей и вовремя лечить сосудистые заболевания.
Таким образом, несмотря на то, что инсульт — лидирующее по смертности заболевание, бояться его не стоит. Очень многое здесь зависит от вас самих: простые меры профилактики позволят избежать встречи с этой болезнью. А если удар случился, есть масса способов поддержать свою жизнь после инсульта: это и прием лекарств по назначению врача, и лечебная физкультура, и массаж. Главное — желание выздороветь и стремление к этой цели.
Опасен ли инсульт?
В России показатель летальных исходов при инсультах практически в 2,5 раза превышает общемировой показатель. В последние 20 лет наблюдается тенденция к росту распространенности ОНМК — как среди мужчин, так и среди женщин.
По данным Оксфордского университета, смертность от всех видов инсульта на протяжении первой недели достигает 12%, первого месяца — 19%, первого года — 31%. Российские исследователи пришли к выводу, что около 40-45% пациентов, перенесших мозговой инсульт, погибают в течение первого года. Повторный инсульт в последующие годы случается у каждого пятого, при этом наиболее опасны эти эпизоды в течение года после первого случая.
Приблизительно 85% этих инсультов обусловлено ишемией головного мозга в связи с закупоркой сосудов. Последняя чаще всего вызвана атеросклерозом. При этом отсутствует культура профилактики и диагностики заболеваний сосудистой системы. В свою очередь, патологии сосудистого русла с трудом поддаются лечению, а некоторые патологические изменения носят необратимый характер. Больные гипертонической болезнью и атеросклерозом часто погибают от развившихся мозговых инсультов.
По статистике, только 15-20% пациентов, выживших после инсульта, сохраняют трудоспособность. Остальные пожизненно остаются инвалидами — нуждаются в лекарствах и помощи. Инсульт затрагивает не только двигательные, но и чувственные функции. В первую очередь страдает интеллект — когнитивные способности, память, восприятие пространства и др. Инсульт сопряжен с высоким риском развития слабоумия. От ОНМК не застрахованы ни пожилые, ни молодые люди, ни дети.
При отсутствии медицинской помощи и неблагоприятном исходе терапии ситуация со временем усугубляется: постепенно уменьшается снабжение органа кислородом и глюкозой, в зоне инфаркта (состоит из ядра и пенумбры) происходит некроз клеток, а область поражения расширяется. При этом меняется плотность вещества головного мозга, в паренхиме накапливаются токсичные вещества и свободные радикалы: супероксид, перекись водорода. Они нарушают работу митохондрий и нейронов, вступают в реакции с различными клеточными компонентами и поддерживают цикл дальнейшей дезинтеграции клеток, а также провоцируют воспаление. Таким образом, головной мозг постепенно погибает, «отключая» жизненно важные функции.
Среди пациентов, переживших острое нарушение мозгового кровообращения однажды, существует довольно высокая вероятность повторного инсульта.
Нельзя однозначно ответить на вопрос, какой инфаркт опаснее: ишемический или геморрагический. Все зависит от индивидуальной клинической картины. Однако геморрагическому инсульту может сопутствовать обширное кровоизлияние в мозг с последующим образованием гематом, рубца, кистозного новообразования.
Именно кровоизлияние в мозг необходимо исключить на КТ после инсульта — лучше всего уже в первые часы с момента проявления симптомов.
Что такое инсульт?
Острое нарушение мозгового кровообращения (ОНМК) раньше называли апоплексией, что в переводе с греческого языка означает «паралич». Заболевание относят к тяжелым цереброваскулярным патологиям, сопровождающимся высокой летальностью. 70-80% пациентов, перенесших инсульт, становятся инвалидами.
Клиническая картина представлена очаговыми и общемозговыми неврологическими симптомами. Первыми признаками заболевания являются:
- слабость, возможен обморок;
- резкое возбуждение или сонливость на начальном этапе;
- сильная головная боль;
- тошнота, рвота;
- нарушение речи;
- парезы лица;
- головокружение, потеря ориентации в пространстве и времени;
- потливость, учащение сердцебиения, сухость во рту и другие вегетативные нарушения.
На фоне развития общемозговых симптомов возникают очаговые неврологические явления, характер которых зависит от локализации поврежденного сосуда. При нарушении кровоснабжения в затылочной зоне и области мозжечка наблюдают усиливающуюся мышечную слабость верхних и нижних конечностей, шаткость походки, парестезию рук и ног.
Повреждения вертебрально-базилярного круга приводят к головокружениям, потере равновесия, возможна рвота. Ухудшается зрение, страдают мышцы глаза с пораженной стороны, снижается чувствительность половины тела.
Пациент не может повторить простую фразу, не отвечает на вопросы. При попытке улыбнуться один угол рта остается опущенным, кончик языка смещается в сторону поражения.
В зависимости от патогенеза заболевания различают четыре основных вида инсульта:
- ишемический;
- геморрагический;
- субарахноидальное кровоизлияние;
- острая гипертоническая энцефалопатия.
В развитии ишемического инсульта значительную роль играют патологии магистральных сосудов. Инфаркт головного мозга возникает при стенозе или тромбозе брахиоцефальных и внутричерепных (интракраниальных) артерий. Недостаток кислорода и питательных веществ вызывает некроз церебральных клеток, что приводит к развитию неврологических нарушений. Причинами выраженной гипоксии служат атеросклероз, эмболии, резкое снижение артериального давления (АД). В диагностике ишемического инсульта используют МРТ, КТ головного мозга, другие методы инструментальных исследований. Прогноз во многом зависит от возможности дифференцировать заболевание на ранних стадиях.
Геморрагический инсульт возникает при внутримозговом кровоизлиянии, которое приводит к гибели нервных клеток. Заболевание развивается на фоне гипертонической болезни, вызывающей спазмы и параличи внутричерепных артерий. Стенки сосудов становятся проницаемы для плазмы и форменных элементов, утрачивают тонус и пассивно расширяются при повышении АД.
Картина развития ишемического инсульта на МРТ (Т1- и Т2-взвешенные изображения)
Субарахноидальное кровоизлияние возникает при разрыве аневризмы, артериовенозных мальформациях, злокачественных заболеваниях или по причине черепно-мозговой травмы. Неврологические симптомы появляются при компрессии церебрального вещества вследствие образования гематом в зоне мягкой паутинной оболочки.
Острая гипертоническая энцефалопатия развивается на фоне стойкой артериальной гипертензии. Длительное повышение АД приводит к прогрессирующему поражению тканей головного мозга. В случае неэффективного лечения гипертоническая энцефалопатия заканчивается ишемическим или геморрагическим инсультом, отеком церебральных структур, возможен летальный исход. Опасность состояния заключается в отсутствии выраженной клинической картины.
МРТ диагностика позволяет своевременно выявить инсульт и назначить результативное лечение. Объем и характер врачебной помощи зависят от стадии заболевания. Различают следующие периоды развития патологического процесса:
- начальный;
- острый;
- ранний восстановительный;
- поздний реабилитационный;
- период отдаленных последствий.
Сроки восстановления зависят от локализации и размера очага некроза, возраста пациента, эффективности лечебных процедур и других факторов.
Виды и стадии инсульта
Острое гемодинамическое нарушение в церебральных сосудах может возникнуть из-за закупорки артерии, снабжающей ткани мозга, или ее разрыве с образованием внутричерепной гематомы. В таких случаях диагностируют ишемический или геморрагический инсульт. Эти сосудистые катастрофы имеют стадии прогрессирования, которые отличаются по тяжести и симптоматике:
- острейшая – трое суток, первые три часа называются терапевтическим окном, во время которого отмечается максимальный эффект от лечения;
- острая – до месяца;
- восстановление – ранний период (до 6 месяцев) и поздний (до 1,5 — 2 лет);
- остаточные явления после 2 лет.
А здесь подробнее об инсульте мозжечка.
Возникает при изменении свойств сосудистой стенки, ее истончении, утрате эластичности. Главной причиной является атеросклероз, также одним из фоновых заболеваний может быть воспалительный процесс – васкулит аутоиммунного или токсического происхождения, врожденные аномалии церебральных артерий.
В зависимости от места попадания крови, гематома может быть образована:
- в самой ткани мозга (паренхиматозная);
- под паутинной оболочкой (субарахноидальная);
- в полости желудочка мозга (вентрикулярная).
Наиболее тяжелое течение и неблагоприятный прогноз имеет последняя форма болезни. Начинается инсульт внезапно, чаще днем, признаки нарастают за минуты или часы. Нарушения речи, движения в конечностях прогрессируют одновременно с головной болью и нарушением сознания.
Самым опасным состоянием при геморрагических поражениях мозга является увеличение объема пораженного полушария вследствие большой гематомы или отека. Это приводит к сдавливанию жизненно важных центров с фатальным исходом.
Происходит при прекращении притока крови по перекрытой артерии. Она может быть расположена в головном мозге или на уровне шеи, ишемию вызывает спазм или закупорка тромбом. Кровяной сгусток формируется при аритмии, пороках сердца, после инфаркта, но чаще всего перекрывает просвет часть атеросклеротической бляшки.
Очаговые симптомы при ишемии преобладают, они зависят от места развития некроза мозговой ткани:
- слабость в руке или/и ноге;
- невнятная речь;
- отклонение в сторону языка и глазных яблок;
- нарушение глотания;
- снижение зрения, вспышки света;
- непроизвольное мочеиспускание и опорожнение кишечника.
Последствия инсульта непосредственно связаны со временем начала терапии, если это удалось сделать в первые три часа, то остаточные проявления будут гораздо меньше, повысится шанс на выздоровления.
Считается одной из разновидностей ишемического инсульта, его развитие связано с поражением мелких сосудов мозга – микроангиопатией. Это разрушение сосудистой стенки возникает при таких состояниях:
- повышение давления,
- высокий сахар, холестерин крови,
- склонность к образованию тромбов,
- алкоголизм,
- болезни легких, почек,
- инфекции и отравления.
В некоторых случаях лакунарный некроз является следствием атеросклероза или болезней сердца.
Характерная особенность – наличие сознания, поражение конечностей на одной стороне, нарушение координации движений и чувствительности. Страдают мыслительные процессы, способность к пониманию информации.
Причины инсульта и микроинсульта
Теперь, когда ясно, как отличить инсульт от микроинсульта, стоит обозначить причины этих двух заболеваний. По набору факторов, как и говорилось выше, они также похожи.
- Атеросклероз. В этом случае причина болезни — бляшка в сосудах, которая или оторвалась или прилипла к стенке сосуда: и то и другое ведет к непроходимости крови по сосуду.
- Тромбоз. Причиной служит тромб, нарушающий питание в конечностях.
- Спазм сосудов, блокирующий поступление крови в мозг.
- Падение уровня гемоглобина и, как следствие, понижение уровня кислорода в головном мозге.
- Повышенная вязкость крови, возникающая вследствие хронических заболеваний, полицитемии, недостаточного количества выпитой жидкости.
- Повышенное артериальное давление.
- Ожирение — это также дополнительная нагрузка на сердце.
- Наследственные патологии головного мозга.
- Инфаркт и прочие заболевания сердца, ослабляющие его.
- Перенесенные операции на сердце.
- Стрессы (провоцируют повышение АД).
- Возраст. Несмотря на то, что эта болезнь молодеет, чаще от нее все равно страдают пожилые люди, так как их сосуды изношены.
- Резкая смена климата и пр.
При этом в группе риска не только пожилые люди (как до сих пор принято думать), но и молодые. Известны случаи, когда данные заболевания поражали людей в возрасте 18-20 лет. Причин этому может быть много, но основными являются следующие:
- Атеросклероз (хроническое заболевание артерий);
- Повышенное артериальное давление;
- Сосудистые заболевания;
- Сахарный диабет (высокое содержание сахара поражает стенки сосудов);
- Вредные привычки (употребление психотропных веществ);
- Врожденные и приобретенные болезни сердца.
Необходимость проведения МРТ при возможности микроинсульта
Микроинсульт является серьезным заболеванием, которое может привести к неврологическим последствиям, таким как нарушение речи и координации движений. Часто заболевание проявляется без явных симптомов, что затрудняет своевременную диагностику. В связи с этим возникает вопрос о необходимости проведения МРТ-исследования при возможности микроинсульта.
МРТ-исследование является наиболее точным методом диагностики микроинсульта, который позволяет обнаружить нарушения кровообращения в головном мозге. В отличие от КТ, МРТ не использует рентгеновское излучение и обладает более высокой чувствительностью, что делает его предпочтительным методом для выявления микроинсульта.
Несмотря на высокую точность МРТ, не всегда ее проведение является необходимым при возможности микроинсульта. Врач может назначить исследование только по основаниям, которые могут быть установлены на основании медицинского осмотра и проведения других диагностических методов. Также необходимо учитывать индивидуальные факторы пациента, такие как возраст и наличие сопутствующих заболеваний, которые могут повысить риск возникновения микроинсульта.
Таким образом, необходимость проведения МРТ при возможности микроинсульта зависит от конкретной ситуации и должна определяться врачом на основании медицинского осмотра и анализа других диагностических методов. В любом случае, своевременная диагностика микроинсульта является важным условием для успешного лечения и предотвращения неврологических последствий.
МРТ или другие виды диагностики при микроинсульте: что лучше выбрать?
Микроинсульт — это состояние, когда мозговое кровообращение прерывается в течение короткого времени. При этом часть мозга временно перестает получать кислород и питание, что может привести к нарушениям его функций. Чтобы определить микроинсульт, необходимо провести грамотную диагностику, выбрав наиболее подходящий метод исследования.
МРТ — один из современных методов диагностики микроинсульта. Этот метод основывается на использовании сильного магнитного поля и радиоволн. Он позволяет получить изображение мозга в высоком разрешении и выявить даже небольшие изменения в его структуре. Кроме того, МРТ не использует рентгеновское излучение и, поэтому, не представляет опасности для здоровья пациента.
Однако, помимо МРТ, существуют и другие методы диагностики микроинсульта, такие как КТ, ЭЭГ и УЗИ. Каждый из них обладает своими преимуществами и недостатками. Например, КТ позволяет быстро и точно выявить кровоизлияние в мозге, а УЗИ позволяет оценить кровоток в сосудах головного мозга.
При выборе метода диагностики микроинсульта, необходимо учитывать множество факторов, таких как возраст пациента, наличие других заболеваний, степень его тяжести и другие. Лучше всего проконсультироваться со специалистом, который поможет определить наиболее подходящий метод исследования и назначить необходимое лечение.
Симптомы и причины микроинсульта
Микроинсульт, или транзиторная ишемическая атака (ТИА), представляет собой краткосрочное нарушение кровоснабжения головного мозга, которое возникает в результате временного блокирования или сужения кровеносных сосудов. В отличие от полноценного инсульта, микроинсульт обычно не приводит к длительным или осложненным последствиям, но он может служить предупреждающим признаком возможного развития более серьезного инсульта.
Симптомы микроинсульта могут проявляться внезапно и включать:
- Односторонняя слабость или онемение лица, рук или ног;
- Резкая потеря равновесия или координации движений;
- Расстройство зрения, включая двоение или потерю зрительного поля;
- Сильная головная боль;
- Затруднение в речи или понимании речи;
- Внезапное появление сильной утомляемости или необъяснимой слабости.
Причины микроинсульта могут включать:
- Сужение или блокирование кровеносных сосудов головного мозга из-за образования тромба или эмбола;
- Внезапное снижение кровоснабжения головного мозга из-за временного сужения сосудов или спазма;
- Воспаление сосудов головного мозга, вызванное артериитом или васкулитом;
- Аномалии структуры сосудов головного мозга, такие как аневризмы или сосудистые мальформации.
Понимание симптомов и причин микроинсульта важно для своевременного обращения к врачу и принятия необходимых мер для предотвращения развития инсульта. Если у вас есть подозрения на микроинсульт, обратитесь к врачу для получения диагностики и лечения
Как проходит МР-диагностика
В медицинских клиниках Санкт-Петербурга диагностировать симптомы нарушения кровообращения и сосудистые аномалии можно, проходя томографическое обследование на любом томографе. Однако лучше всего изображения сосудистой системы и вещества головного мозга формируются на МРТ аппарата высокопольного и сверхвысокопольного типа с мощностью магнитного поля не менее 1,5 Тесла. Сама МРТ процедура совсем несложная и безболезненная. Во время исследования пациента попросят снять с себя все металлические предметы и удалить из комнаты диагностики все электронные приборы, чтобы они не создавали помех и не испортили высокое качество томографического изображения. Затем человеку предложат удобно расположиться на экзаменационном столе, на его голову наденут усилительную катушку в виде шлема. Пациента вместе со столом передвинут в центр томографа, и процесс МРТ скрининга начнется
Когда идет работа томографа, пациенту важно не двигаться и не разговаривать. Любое движение может смазать изображение, тем самым снизив ценность исследования
Продолжительность МРТ обследования обычно составляет 20-30 минут. Получить заключение и диагноз пациент может сразу после сканирования. Если у обследованного диагностирован инсульт в острый период, ему предложат немедленную госпитализацию. Когда снимки покажут наличие микроинсультов, симптомы или предрасположенность к нарушению кровообращения, обследуемому выдадут рекомендацию к посещению врача-невролога.
Лечение инсульта и микроинсульта
Если говорить о микроинсульте, то при этом заболевании не наступает отмирание нервных волокон, кровоизлияния нет, поэтому и лечение здесь будет не таким объемным, нежели в случае с инсультом. При малом инсульте достаточно:
- Устранить первопричину, если это возможно. Если причиной микроинсульта стала наследственность, мало что можно сделать (разве что устранить факторы, которые могут эту наследственность отягощать), а вот если дело в образе жизни больного, здесь все в его руках.
- Избавиться от симптомов (с этим помогут справиться врачи, когда поставят точный диагноз).
- Снизить возможность появления рецидивов до минимума. Это обычная профилактика: ведение здорового образа жизни. Чуть подробнее об этом — ниже.
А вот традиционный инсульт, который так нас всех пугает (и не зря) лечению поддается гораздо сложнее. Этапы терапии будут различаться в зависимости от вида инсульта.
- Лечение при геморрагическом инсульте будет направлено на:
- устранение отечности в мозге;
- снижение давления (артериального и внутричерепного);
- укрепление сосудов.
Все эти цели достигаются путем медикаментозной терапии.
- Лечение при ишемическом инсульте подразумевает под собой решение следующих задач:
- улучшение кровоснабжения;
- купирование судорог;
- поддержание водного баланса.
А также возможно назначение тромболитической и антикоагулярной терапии.
Первый вид терапии направлен на восстановление кровообращения в сосудах. Обычно она проводится для молодых пациентов (до 40 лет), если прошло не более 3-4 часов с момента удара. Но, к сожалению, тромболитическая терапия имеет больше противопоказаний, чем показаний. Например: заболевания ЖКТ, недавно перенесенные операции, АД выше, чем 185/110 и пр. Поэтому тромболизис — процедура довольно редкая.
Антикоагулярная терапия направлена на предотвращение появления тромбов и подразумевает под собой прием антикоагулянтов прямого и непрямого воздействия. Данная терапия проводится после тромболизиса и призвана снизить риск повторного инсульта.
Для каждого вида патологии свой диагностический метод
Современные методы визуализации и описания являются наиболее надёжными способами диагностики вида инсульта. В ранние сроки с момента развития инсульта они позволяют выбирать действенную терапевтическую тактику.
При ишемическом типе инсульта (инфаркте головного мозга) применение МРТ в 80 – 90% случаев точно определяет участки гиперинтенсивности уже через 4-6 часов от момента начала мозговой катастрофы. В следующие часы, до двух суток область гиперинтенсивности расширяется ещё бльше. При МР-ангиографии уже в первые часы на томограммах видны признаки обескровливания вокруг ишемической зоны, что подтверждает факт инсульта (инфаркта). В случае образования кровоизлияния в зоне повреждения уже через сутки в 30–35% случаев определяется местное усиление сигнала.
В отличие от МР-томографии, при КТ признаки инфаркта в виде зон пониженной плотности определяются в половине случаев только через 12 часов от начала развития ишемического инсульта. Причем очаги в стволе головного мозга и лакунарные инфаркты определяются только посредством КТ с введением контрастирующих препаратов, что небезопасно из-за токсичности для головного мозга этих веществ.
Таким образом, МРТ представляет собой метод, который более эффективным на ранних стадиях диагностики лакунарного инфаркта, чем КТ.
Обратите внимание, что лакунарные инсульты бывают клинически «немыми», то есть могут протекать бессимптомно. Но вопреки всеобщему заблуждению, лакунарный инсульт – опаснейший вид инсульта, имеющий тяжелые последствия
За счет стёртой клинической картины лакунарный инсульт не диагностируется и не лечится вовремя. Такие множественные лакунарные инсульты ведут к деменции и когнитивным расстройствам.
Геморрагическое пропитывание, т. е. кровоизлияние в мозг раньше диагностируется на КТ с контрастным усилением и спиральной КТ.
Уже спустя шесть, максимум десять часов с момента геморрагического инсульта на КТ визуализируется очаг повышенной плотности, где и находится кровоизлияние. А менее чем через полсуток после случившегося геморрагического инсульта, вокруг больших очагов кровоизлияний может распознать признаки отёка, которые видно, как овал пониженной плотности. Данные МРТ в первые часы после геморрагического инсульта не позволяют выявить его, так как МРТ не улавливает сигналы от крови так хорошо, как от белого вещества. На более поздних сроках магнитно-резонансная томография при геморрагическом инфаркте обнаруживает месторасположение очага и объём сосудистых аномалий, что позволяет отказаться от классической ангиографии с использованием контрастных веществ, которые обладают токсическим воздействием на мозг. Данные КТ и МРТ в сочетании с показателями степени тяжести состояния больных, являются факторами, определяющими необходимость хирургических вмешательств после геморрагического инсульта.
Субарахноидальное кровоизлияние (СА) в очаге поражения диагностируются посредством компьютерной и магнитно-резонансной томографии, в особенности КТ с контрастным усилением и МР-ангиографией, у 95% пациентов в течение ближайшей половины суток. Такие исследования позволяют установить месторасположение и объём кровоизлияния, а также проникновение крови в вещество головного мозга.
В поздние сроки МРТ информативнее, чем КТ. Повторные исследования на МРТ позволяют судить о динамике сужения сосудов, осложнений, а также о сроках формирования ишемических очагов и их объеме. Результаты МРТ являются одним из двух определяющих ориентиров для решения вопроса о возможном оперативном (хирургическом) лечении субарахноидальных кровоизлияний, обусловленных разрывом артериальных аневризм и артериовенозных мальформаций. Вторым ориентиром является тяжесть состояния больного.
КТ с контрастным усилением, спиральная КТ и МР-ангиография заменяют стандартную ангиографию с введением контрастных веществ. Последняя используется только при отсутствии в больничном учреждении КТ и МРТ. Помимо диагностики типа инсульта, классические и модифицированные методы КТ и МРТ дают возможность отличить острое нарушение кровообращения головного мозга (инсульт) от опухолей, абсцессов головного мозга, посттравматических эпидуральных и субдуральных гематом.