Кисть руки. Кисть
I (manus) дистальный отдел верхней конечности, обладающий сложной чувствительной и двигательной функциями. Границей между Предплечье м и К. является линия лучезапястного сустава ( Лучезапястный сустав ) , расположенная на 1 см выше линии между шиловидными отростками лучевой и локтевой костей.
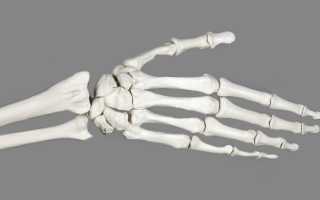
В кисти различают ладонную и тыльную поверхности и три части: запястье, пясть и пальцы. Кости запястья расположены в два ряда. Первый, проксимальный, ряд (считая от лучевого края) составляют ладьевидная, полулунная, трехгранная и гороховидная кости ( рис. 1 ); второй, дистальный, ряд — большая и малая многоугольные, головчатая и крючковидная кости. Оба ряда костей запястья сочленяются друг с другом, а также с соседними костями, образуя лучезапястный, межзапястный и запястно-пястный суставы ( рис. 2 ), которые вместе с дистальным лучелоктевым и межзапястными сочленениями функционируют как единый кистевой сустав. В нем возможны такие движения, как ладонное сгибание до 90°, тыльное сгибание до 70°, лучевое отведение до 30° и отведение кисти в локтевую сторону до 40°.
Пясть (metacarpus) состоит из 5 трубчатых костей ( рис. 3 ), образующих с основными фалангами пальцев пястно-фаланговые суставы. Эти суставы имеют шаровидную форму, обеспечивают сгибание, разгибание, отведение и приведение пальцев.
Костную основу пальцев составляют три фаланги: основная, средняя и ногтевая (кроме 1 пальца, где нет средней фаланги). Между ними имеются блоковидные межфаланговые суставы, в которых возможно сгибание фаланг (амплитудой около 90°). Различают дистальный и проксимальный межфаланговые суставы II—V пальцев.
Кожа на ладонной поверхности К. и пальцев значительно толще, чем на тыльной. В ней содержатся потовые железы, а также сконцентрировано большое число осязательных телец (телец Мейсаера) и нервных окончаний, обеспечивающих высокую чувствительность и специфическое чувство осязания.
Подкожная клетчатка ладони плотная. Ладонный апоневроз особенно хорошо развит в середине ладони, где имеет форму треугольника, в вершину которого вплетается сухожилие длинной ладонной мышцы, а основание обращено к пальцам Здесь апоневроз расходится на четыре плоских тяжа; между ними натянуты поперечные пучки. Далее, переходя в тонкие фасциальные пластинки, покрывающие мышцы возвышения большого пальца и мизинца, апоневроз образует три фасциальных ложа — два боковых (для мышц большого пальца и мизинца) и срединное для сухожилий сгибатели пальцев. В них скапливается экссудат при воспалительных процессах.
Мышцы К. условно делят на две группы: короткие (собственные; рис. 4, 5 ) мышцы К. и длинные (мышцы предплечья). Среди собственных мышц К. особенно развиты мышцы возвышения большого пальца, осуществляющие противопоставление его остальным, что обеспечивает захват. В эту группу входят: короткая мышца, отводящая большой палец; короткий сгибатель большого пальца; мышца, противопоставляющая большой палец, и мышца, приводящая его. В возвышении мизинца поверхностное положение занимает короткая ладонная мышца; здесь же начиная от локтевого края К. расположены еще три мышцы: отводящая, сгибающая и противопоставляющая мизинец.
Средняя группа собственных мышц К. состоит из 4 червеобразных мышц, сгибающих основные фаланги и разгибающих средние и ногтевые, и 7 межкостных мышц: 3 ладонных, приводящих II—V пальцы, и 4 тыльных, отводящих эти пальцы. Так называемые длинные мышцы К. начинаются от дистального конца плечевой кости и проксимального отдела костей предплечья. К ним относят лучевой и локтевой сгибатели кисти, длинный сгибатель I пальца, поверхностный и глубокий сгибатели II—V пальцев.
Сгибатели пальцев в нижней трети предплечья переходят в сухожилия, окруженные синовиальными влагалищами. Эти сухожилия идут с предплечья на К. через запястный (карпальный) канал. На пальцах они расположены в узких костно-фиброзных каналах. На уровне основной фаланги пальца каждое сухожилие поверхностного сгибателя разделяется на две ножки, прикрепляющиеся к средней фаланге. Сухожилие глубокого сгибателя проходит между двумя ножками поверхностного и заканчивается у основания ногтевой фаланги. В отличие от поверхностного, сгибающего основную и среднюю фаланги, глубокий сгибатель выполняет сгибание всех трех фаланг пальца.
Иннервация и кровоснабжение
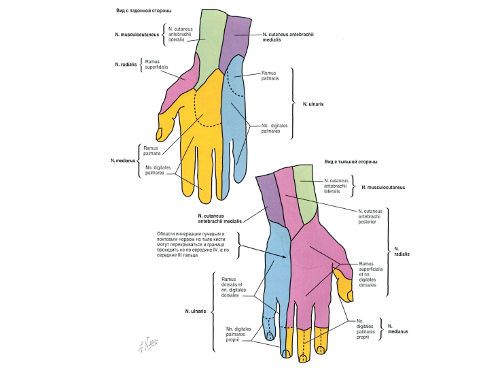
Чувствительную и двигательную иннервацию кистей обеспечивают три нерва: срединный, лучевой и локтевой.
Срединный нерв образован ветвями корешков спинного мозга С6-Т1, иннервирует мышцы тенара, кожу 1-4 пальца на ладонной поверхности и дистальных фаланг этих пальцев тыльной поверхности. При повреждении этого нервного волокна развивается синдром запястного (карпального канала) – один из самых распространенных видов невропатий, или туннельных синдромов.
Локтевой нерв образован нервными корешками сегментов спинного мозга С8-Т1. Обеспечивает иннервацию почти всех внутренних мышц ладони, кожу 4-5 пальца с ладонной и тыльной стороны кисти. При поражении нервного волокна возникает невропатия локтевого нерва (один из частых видов туннельных синдромов).
Лучевой нерв образован корешками спинного мозга С5-С8. Иннервирует кожу тыльной стороны 1-3 пальцев и небольшой участок кожи большого пальца с ладонной поверхности. При повреждении этого нерва возникает невропатия лучевого нерва.
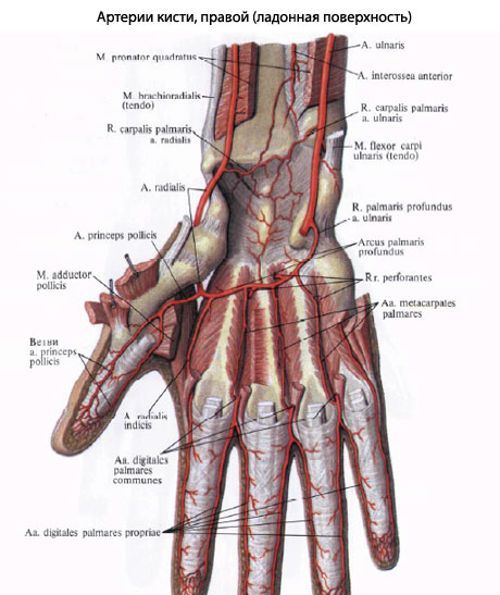
Кровоснабжение кистей рук осуществляется за счет двух артерий – лучевой и локтевой, которые образуют глубокую и поверхностную артериальные дуги. Сосудистая сеть кистей очень развита и богата многочисленными анастомозами, что обеспечивает хорошее питание тканей и эффективную работу конечности.
Из чего состоят пястно-фаланговый и плюснефаланговый суставы: изучаем анатомию
Исключение составляет запястно–пястный сустав большого пацльца кисти, который образован костью-трапецией и основанием первой пястной кости. Он имеет седловидную форму и две оси вращения. Вокруг них возможны приведение и отведение, противопоставление и отставление большого пальца всем остальным пальцам.
Пястно-фаланговые суставы образованы головками пястных костей и основаниями проксимальных фаланг пальцев. Эти суставы имеют шаровидную форму и три оси вращения. Вокруг этих осей происходят сгибание и разгибание, приведение и отведение, а также круговое движение.
Межфаланговые суставы имеют блоковидную форму. У них одна фронтальная ось вращения, вокруг которой возможны сгибание и разгибание.
Анатомия фаланги пальцев рук. Особенности строения
Нормальное функционирование конечностей обеспечивается костной тканью, мышцами, сухожилиями, соединительными и некоторыми другими тканями. Основанием являются сочлененная группа костей, в которую входит:
- Ладьевидная кость. Называется также запястьем, относится к первому ряду, соединяется с костью-трапеций, относящейся к большому пальцу и с трапециевидной.
- Трапециевидная кость. Относится к дистальному ряду, сочленяется с пястной.
- Пястная кость. От запястья отходят пять трубчатых костей, соответствующих каждому пальцу. Пястная кость имеет изогнутую форму тела, головка шаровидная, основание или конец более утолщенное.
- Проксимальная фаланга. Трубчатая кость, обозначающая основание скелета пальца или его конец.
- Средняя фаланга. Тело или средняя часть.
- Дистальная фаланга или блок. На конце сформирована ногтевая фаланга.
Помните!
Функциональность обеспечивается не только скелетным основанием, но и мышцами, основное назначение которых включает не только сгибание и разгибание, но и отклонение, круговые и другие движения. Из основных можно выделить мышцы поверхностного сгибателя пальцев, разгибатель указательного или мышца предплечья задней группы. Также есть более мелкие мышцы, а также сухожилия, которые относятся к соединительной ткани или к части малорастяжимых мышц, их продолжений.
Кровоснабжение кисти осуществляется двумя крупными венами – лучевой и локтевой, которые со стороны ладони объединяются в своеобразные дуги. Их принято называть глубокой и поверхностной, от них отходят ветви к каждому пальцу, включая указательный. Также организована тыльная дуга, от которой также отходят кровоснабжающие ветви. Иннервация включает ответвления срединного нерва, лучевого и локтевого.
Причины болей
Наиболее частые причины боли — дегенеративные патологии и травмы Неприятные ощущения, покалывание или онемение – последствие поражения костной или мышечной ткани, растяжения или воспаления связок. Боль может носить разный характер, но всегда приводит к потере работоспособности, активности, возможности выполнять простые движения: застегивать пуговицы, держать ложку, рисовать.
Фаланги пальцев состоят из костной ткани, поэтому подвергаются разрушению при дегенеративных процессах. Проблема часто возникает при следующих ситуациях:
- возрастные изменения, замедление регенерации клеток;
- гормональный дисбаланс;
- болезни щитовидной железы, надпочечников;
- нарушение обменных процессов, накопление мочевой кислоты;
- врожденные патологии;
- остеопороз.
При некоторых болезнях органов пищеварения в кишечнике не всасываются минеральные соединения, которые необходимы для регенерации костной ткани. Поэтому риск воспаления и разрушения фаланг повышается при дисбактериозе, колите и язве.
Среди основных причин, по которым болят пальцы на руках:
- Артриты, вызванные инфекционными заболеваниями. Возникают после перенесенного гриппа, ОРВИ, ангины или пневмонии на фоне активности патогенных бактерий и вирусов. Возбудители проникают в сустав, провоцируют болезненное воспаление, нагноение.
- Стенозирующий лигаментит. Воспаление переходит на связки, которые удерживают фаланги. Пальцы синеют, нарушается кровообращение, больно согнуть или разогнуть сустав. Неприятные ощущения усиливаются ночью в состоянии покоя.
- Остеомиелит. Костная ткань начинает разрушаться при скоплении большого количества гноя. У пациента присутствуют признаки интоксикации: боли, мышечная слабость, субфебрильная температура. Часто поражается ногтевая фаланга: инфекцию легко занести при выполнении маникюра нестерильными инструментами.
- Подагра. Тяжелое и хроническое заболевание возникает при скоплении вокруг кости большого количества солей. Характерный признак – сильная отечность вокруг суставов, повышение температуры, покраснение кожи и боли. Проблема приводит к деформации, изменению формы, повреждению связок.
Боль в пальцах возникает при развитии артрита – заболевания, при котором меняется форма и плотность фаланги. На боковых поверхностях образуются наросты, уменьшается плотность хрящей. Происходит истирание пластины, повышается давление на нервные окончания.
Остеоартроз и ревматоидный артрит имеют схожие симптомы. Боли и отеки мешают согнуть и разогнуть пальцы. На эпифизах фаланг образуются уплотнения, которые приводят к появлению болезненной выпуклости.
При псориатическом артрите воспаляются мелкие суставы на пальцах рук. Аутоиммунное заболевание запускает процесс разрушения костной ткани собственными иммунными клетками. У большинства пациентов патология поражает дистальные фаланги, ногтевые пластины.
При некоторых заболеваниях боль дает посттравматический артрит. Это последствие перенесенного ушиба или мелких травм, связанных с ежедневной работой. При монотонных движениях на костях остаются микротрещины. При скрытых инфекциях в организме возникает воспаление, скованность и дискомфорт. Проблема перерастает в хроническую форму, требует комплексного лечения.
Плюснефаланговые суставы
Плюснефаланговые суставы, articulationes metatarsophalangeae (см. рис. 278, 279), образованы суставными поверхностями головок плюсневых костей и оснований прокси- мальных фаланг головки II и III плюсневых костей имеют неправильную шаровидную форму; их тыльный отдел несколько сужен. Суставные капсулы прикрепляются по краю суставных хрящей, слабо натянуты, тыльный отдел суставных, капсул истончен; со стороны подошвенной поверхности они укрепляются подошвенными связками, llgg. plantaria, а с боков — коллатеральными связками, tigs. collaleraiia. Кроме того, между головками плюсневых костей натянута глубокая поперечная плюсневая связка, lig. melalar-seani transversum profundum. Плюснефаланговые суставы относятся к типу шаровидных суставов.