Что такое асептический некроз?
Чаще суставные хрящи разрушаются вследствие травм или воспалительных заболеваний. В том случае, если признаков воспаления выявить не удается, речь идет об асептическом разрушении, или некрозе. Мужчины болеют патологией гораздо чаще женщин.
Это заболевание стало известно с конца XIX века. Предполагая воспалительную природу процесса, Кениг — немецкий хирург — в 1920 году описал его как рассекающий остеохондрит. Название это сохраняется и в настоящее время как историческое. Однако механизм этой болезни несколько иной.
Что происходит при асептическом некрозе?
В коленном суставе поражаться могут мыщелки бедренной кости, изредка — надколенник. Преимущественно — почти в 80% случаев — страдает внутренний мыщелок, гораздо реже — наружный. И только в 5—6% случаев в процесс вовлекается надколенник. В 2/3 случаев процесс двусторонний.
При болезни Кенига хрящ, покрывающий кость, постепенно начинает отслаиваться. В большинстве случаев он полностью отделяется от кости. Отделившаяся часть хряща свободно двигается по суставной полости. Травматологи называют ее суставной мышью. Перемещаясь, суставная мышь значительно ограничивает движения, а ее ущемление приводит к возникновению резкой боли и заклиниванию (блокаде) сустава.
Очаг поражения на кости в дальнейшем замещается соединительной тканью.
Причины
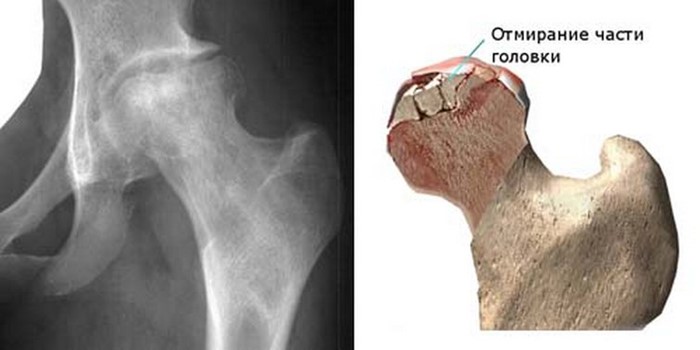
Механизм развития асептического некроза костной ткани заключается в локальном нарушении кровообращения с ухудшением или полным прекращением питания определенного участка кости. Ее фрагмент отмирает, вокруг развивается воспаление и отек, что блокирует процесс репарации и способствует распространению патологических изменений. В окружающих областях развивается остеопороз, переходящий в остеонекроз. Кость становится рыхлой, появляются импрессионные (вдавленные) переломы. Деструктивные изменения затрагивают хрящ, который достаточно быстро замещается соединительной тканью. Сустав теряет свои функции.
Привести к асептическому некрозу кости могут следующие причины:
- интоксикации организма (в том числе алкогольные);
- травмы (перенесенные и повторяющиеся);
- воздействие ионизирующего излучения;
- патологии крови;
- патологии органов кроветворения;
- патологии сосудов;
- заболевания соединительной ткани;
- соматические заболевания.
Привести к некрозу способны факторы, которые способствуют нарушению кровообращения или маскируют патологические изменения в суставах. К таковым относят длительную терапию препаратами группы глюкокортикоидов и НПВС.
Некроз головки бедренной кости считается полиэтиологическим заболеванием, которое развивается при воздействии сразу нескольких факторов. Одним из них считается употребление алкоголя (данный фактор обнаруживается среди большей части пациентов с таким диагнозом).
Лечение
Тактика лечения асептического некроза зависит от стадии патологического процесса. На ранних этапах проводится консервативное лечение. Пациенту рекомендуют снизить нагрузку на сустав (за счет ограничения активности, использования трости или костылей). Медикаментозная терапия проводится по нескольким направлениям:
- коррекция симптомов;
- восстановление кровообращения;
- укрепление костной ткани;
- восстановление хрящевой ткани.
При прогрессирующем некрозе может потребоваться хирургическое лечение, которое подразумевает вмешательства, направленные на снижение компрессии проблемной области. При неудовлетворительной эффективности терапевтических мероприятий и в запущенных случаях показано эндопротезирование.
Диагностика
Для диагностики аваскулярного некроза используют совокупность различных методов исследования.
- Рентгенография суставов (может быть неинформативной на ранних стадиях заболевания).
- Магнитно-резонансная томография дает детальную информацию о состоянии суставов.
- Компьютерная томография предоставляет возможность оценить степень уменьшения кости.
- Остеосцинтиграфия характеризуется высокой точностью, позволяет получить информацию о состоянии многих суставов одновременно.
Консервативное лечение аваскулярного некроза позволяет приостановить течение болезни. Оно предполагает:
- использование препаратов, которые не содержат стероиды, для снятия болей и уменьшения воспаления;
- использование сосудорасширяющих препаратов, которые улучшают кровообращение;
- физиотерапевтические процедуры;
- массаж, который повышает функциональность мышечных тканей;
- занятия лечебной физкультурой;
- применение ортопедических накладок.
Оперативное лечение назначается в тех случаях, когда процесс развития болезни зашел слишком далеко. В зависимости от степени поражения суставов могут быть проведены такие операции:
- остеотомия (в ходе операции происходит выравнивание ткани, что позволяет снять напряжение с сустава или кости);
- хирургическая декомпрессия (частичное удаление внутренней части кости, что позволяет снизить давление);
- установка костного трансплантата;
- установка васкуляризованного костного трансплантата (для пересадки используется ткань пациента;
- в ходе операции на место поврежденной кости пересаживается здоровая кость из другого места);
- эндопротезирование (замена поврежденного сустава на синтетический имплантат).
Чтобы диагностировать асептический некроз головки бедра, колена или стопы и выяснить стадию заболевания, применяют разные методы:
- рентгенографию суставов,
- измерение внутрикостного давления,
- сканирование костей,
- МРТ и пр.
Но рентгенологическое исследование на ранних стадиях остеонекрозане позволяет увидеть никакой патологии. Именно поэтому обязательными считаются магнитно-резонансная или компьютерная томографии, которые позволяют выявить эту болезнь в любой стадии практически со стопроцентной точностью.
Методы лечения асептического некроза разделяют на консервативные и оперативные. С помощью консервативного лечения можно замедлить прогрессирование болезни, оно предполагает:
- снятие болей и уменьшение воспаления с помощью приема нестероидных противовоспалительных препаратов и кортикостероидов;
- применение сосудорасширяющих препаратов для ликвидации застоя кровообращения и препаратов, которые стимулируют восстановление костной ткани;
- назначение лечебной физкультуры и массажа для усиления сократительной функции мышц;
- применение различных физиотерапевтических процедур;
- использование ортопедических укладок с целью профилактики контрактур и пр.
К сожалению, остановить развитие остеонекроза, даже выявленного на самых ранних стадиях, невозможно. Сегодня не существует лекарственных препаратов и медицинских приборов, способных положительно влиять на течение болезни. Операция является единственным способом значительно облегчить состояние больного.
При поражении головки бедра проводят следующие виды операций:
- декомпрессия очага остеонекроза,
- пересадка костно-мышечного трансплантата в шейку и головку бедренной кости,
- межвертельные и подвертельные остеотомии (рассечение кости),
- эндопротезирование.
Необходимо помнить, что раннее выявление асептического некроза тазобедренного сустава и других костей является залогом его успешного лечения.
Диагноз асептического некроза коленного сустава устанавливается при проведении рентгенографии и магнитно-резонансной томографии.
На рентгенограммах проявления заболевания можно увидеть с момента появления костного фрагмента, что соответствует второй стадии субхондрального некроза. Но рентгенография широко применяется благодаря общедоступности метода.
Аваскулярный некроз: общие сведения
Аваскулярный некроз – это очень серьезная патология, в патогенезе которой ведущая роль принадлежит омертвению костной ткани в области головки бедра. Некроз костной ткани — опасный и необратимый процесс, сравнимый с инфарктом и инсультом (при этих сердечнососудистых заболеваниях также происходит омертвение участков сердечной мышцы или головного мозга). Последствия аваскулярного некроза нередко снижают качество жизни даже в большей степени, чем названные выше острые кардиоваскулярные и цереброваскулярные события!
Почему развивается некроз головки бедренной кости? В основе этой болезни суставов ног лежат сосудистые изменения и нарушения трофики, которые ведут к прогрессирующему ухудшению кровоснабжения костной ткани. Эти патологические процессы могут быть спровоцированы травмой тазобедренного сустава, алкоголизмом или курсовым приемом кортикостероидов при некоторых системных или аутоиммунных заболеваниях.
Симптомы аваскулярного некроза
Главный симптом АНГБК – это боль в паховой области, которая иррадиирует по внутренней поверхности бедра. Также болезнь приводит к сокращению объема активных движений в конечности и атрофии мышц бедренной области. Аналогичная клиническая картина характерна и для артроза тазобедренного сустава, а потому поставить диагноз на основании жалоб очень непросто.
Основным критерием диагностики некроза бедренной кости является динамика клинической картины, то есть темпы развития симптомов этой болезни суставов ног. Если при деформирующем артрозе тазобедренного сустава пациент может терпеть незначительную боль годами, то при аваскулярном некрозе интенсивность болевого синдрома нарастает за считанные дни, и больной может с точностью до дня недели назвать, когда он впервые почувствовал боль. Также стремительно падает двигательная активность и прогрессирует атрофия мышц бедра, а это значит, что лечение АНГБК нужно начинать как можно раньше, при появлении первых признаков!
Лечение аваскулярного некроза
Лечение аваскулярного некроза – сложный процесс. Успешно лечить эту болезнь суставов ног (в 40 % случаев недуг поражает оба тазобедренных сустава) могут только квалифицированные специалисты, обладающие богатым опытом борьбы с данным заболеванием. Консервативная терапия строится вокруг медикаментозного лечения, лечебной гимнастики и физиотерапевтических процедур с обязательным соблюдением ортопедического режима. При неэффективности консервативного лечения показана операция.
Всем пациентам с аваскулярным некрозом врачи назначают интенсивную фармакотерапию, в состав которой входят сосудистые препараты, влияющие на микроциркуляцию в костной ткани, внутрисуставная инъекционная терапия, регуляторы кальциевого обмена, НПВС и хондропротекторы. С целью купирования болевого синдрома используются блокады.
Важным слагаемым успешного лечения является ЛФК под руководством опытного врача-методиста и строгое соблюдение ортопедического режима (сокращение функциональной активности). Для предупреждения атрофии мышц бедра назначается электромиостимуляция. В случае если адекватная консервативная терапия не приносит желаемого результата, проводится хирургическое вмешательство – субхондральная аутопластика, ротационная остеотомия или эндопротезирование.
Как видим, не все болезни суставов ног вызываются привычным комплексом факторов риска. Очень тяжелое и опасное заболевание тазобедренного сустава может развиться на фоне кортикостероидной медикаментозной терапии, злоупотребления спиртным или после ДТП. Своевременная диагностика является важнейшим условием успеха, а потому при появлении малейших признаков того, что с организмом не все в порядке, нужно обращаться за квалифицированной медицинской помощью.
Почему появляется костный инфаркт?
Инфаркт тазобедренного сустава и других подвижных соединений появляется ввиду несвоевременно выявленных и вылеченных травм или как осложнение системных заболеваний. Из-за острого спазма или закупорки кровеносных сосудов суставы недостаточно снабжаются кровью, испытывают кислородное голодание, вследствие чего развивается необратимый некрозный процесс в тканях кости. Основными причинами возникновения инфаркта конечностей служат:
- возникновение тромбов;
- закупорка (эмболия) сосудов;
- атеросклероз;
- остеопороз;
- красная волчанка;
- артрит;
- эндокринные нарушения;
- сердечно-сосудистые недуги;
- травмы;
- воздействие очень высоких или низких температур.
Лечение инфаркта кости
Инфаркт кости коленного сустава устанавливается после медицинского обследования. Лечение осуществляется консервативно и хирургическим путем. Другие методы терапии некроза следует обсуждать с лечащим доктором.
Медикаментозное лечение
Пациентам назначаются специальные препараты, которые снижают проявления болевого синдрома и останавливают процесс отмирания тканей. При инфаркте кости больному назначаются следующие препараты:
- Нестероидные противовоспалительные средства. Они уменьшают боль и купируют воспалительный процесс (Ибупрофен, Кетонал, Диклофенак).
- Сосудорасширяющие препараты. Предупреждают образование тромбов и ускоряют кровообращение (Пентоксифиллин, Теоникол).
- Бисфосфонаты. Средства, необходимые для восстановления обмена кальция. Они регенерируют костную ткань (Алостин, Оксидевит, Сибакальцин).
- Хондропротекторы. Лекарства, улучшающие состояние и структуру связочного аппарата. То же самое касается сухожилий, хрящей и костей (Глюкозамин, Хондроитинсульфат).
- Кальциевые препараты. Дополнительные средства, необходимые для укрепления костей (Кальций D3 Форте, Остеомаг, Натекаль D3).
Пациентам также рекомендуется посещать физиотерапевтические процедуры, выполнять лечебную физкультуру. Необходимо придерживаться специального диетического питания. Все рекомендации, как лечить инфаркт костного мозга, даст лечащий врач.
Хирургическое вмешательство
Операция пациентам назначается при отсутствии положительной динамики после медикаментозного лечения. То же самое касается больных, которым противопоказана консервативная терапия.
Существует несколько видов операций. Специалисты выбирают максимально эффективную, учитывая стадию заболевания. На раннем этапе некроза больному проводят туннелизацию. Кость сверлят, чтобы сократить давление, делается несколько отверстий малого диаметра.
На 2-3 стадиях хирурги проводят межвертельную остеотомию. Врачи разрезают бедренную кость, соблюдая определенный угол. Медицинскими винтами закрепляют осколки. После операции нагрузка на кость уменьшается, начинается процесс восстановления. На пораженную область накладывают тугую повязку (гипс).
На 2-3 стадиях также проводится артропластика. Во время манипуляций врачи устраняют омертвевшие части кости. На их место устанавливаются специальные прокладки, которые обладают характеристиками человеческого хряща.
На последних стадиях заболевания врачи используют эндопротезирование. Во время оперативного вмешательства специалисты устанавливают искусственный протез. Период реабилитации и восстановления продолжается 2 месяца.
Для чего нужна пункция коленного сустава
Пункция коленного сустава относится к хирургическим операциям малого объёма, поэтому все приготовления к ней и последствия данного вмешательства — соответственные.
Когда можно, когда нельзя и что бывает, когда что-то не получилось
Абсолютным показанием к её проведению является обнаружение жидкости в полости колена объёмом более 200 мл. В данном случае процедура будет носить и диагностический и лечебный характер.
Кроме этого пункция коленного сустава позволяет:
- Провести визуальное обследование внутрисуставных тканей посредством артроскопа;
- Удалить экссудат, кровь, что приведёт к снижению внутрисуставного давления и позволит восстановить анатомическое соответствие суставных поверхностей;
- Ввести необходимый либо антибиотик, либо противовоспалительный препарат;
- Провести заместительную терапию при деформирующем остеоартрозе.
Нельзя проводить, без предварительной подготовки, пункцию колена при гемофилии.
Никто не возьмётся за манипуляцию при наличии:
- Септического состояния;
- Наличии дефектов или образований на коже в зоне проведения операции.
Нарушения правил исполнения процедуры:
- Несоблюдение антисептики и асептики;
- Пренебрежение противопоказаниями и условиями пункции при гемофилии;
- Неверно выбранная точка прокола и дальнейшие действия.
В таких ситуациях велик риск возникновения неблагоприятных последствий пункции коленного сустава. Это может быть, как кровотечение в полость, так и гнойное воспаление колена с исходом в сепсис.
Основные моменты выполнения процедуры
Техника выполнения пункции коленного сустава для профессионала не представляет трудности. Уверенные и расчётливые действия хирурга не позволят панике овладеть пациентом. Первое, что беспокоит пациента это будет ли больно или нет при пункции коленного сустава?
Эта точка напряжения снимается проведением местного обезболивания, которое заключается в глубокой инфильтрации, тканей, окружающих место прокола, анестетиком.
До проведения анестезии определяются точки пункции коленного сустава, что зависит от диагноза.
Если это экссудативный артрит коленного сустава или гемартроз, то место прокола определяется внутренним или наружным углом надколенника по его верхнему краю. Данная локализация точек пункции позволяет безошибочно определить внутрисуставную щель, куда и вводится пункционная игла.
Анатомия колена довольно сложная. Различают 4 основные суставные сумки колена. Две из которых расположены подкожно и две — во внутреннем пространстве коленного сустава. Путь доступа выбирается соответственно локализации процесса.
В связи с культивируемым недоверием к традиционной медицине и её представителям, любая назначаемая врачом процедура подвергается квазиисследованию посредством использования социальных сетей и доступных для опроса знакомых и соседей. В спектре рассматриваемого интереса можно сказать, что на отзывы о пункции коленного сустава можно полагаться лишь в случае сомнения относительно выбранного медицинского учреждения или врача.
Необходимость процедуры всё же определяет специалист, а не собратья по несчастью.
Симптомы, по которым можно распознать недуг
Инфаркт мышцы бедра и других частей опорно-двигательного аппарата проявляется следующим образом:
- чувство холода в пораженной конечности;
- онемение;
- спазм в мышцах;
- бледные кожные покровы;
- болезненность;
- нарушение частоты пульса;
- слабость или полное отсутствие произвольных движений в руке или ноге;
- появление язв или эрозий на коже.
Некрозный процесс в костях имеет следующие симптомы:
- боль в пораженном костном соединении;
- ограничение или отсутствие движений;
- отечность;
- укорочение конечности;
- атрофия мышц;
- деформация кости.
Терапия инфаркта конечностей довольно сложная. Методика лечения напрямую зависит от стадии развития, на которой болезнь была диагностирована. Чем раньше начать исполнение рекомендаций врача, тем благоприятнее исход заболевания. В первую очередь назначается медикаментозное лечение, направленное на устранение болевого синдрома, воспалительного процесса, прекращение разрушения хрящевых тканей и восстановление нормального кровообращения в суставе. Для этого используют такие группы препаратов:
- нестероидные противовоспалительные средства;
- анальгетики;
- сосудорасширяющие препараты;
- препараты кальция в сочетании с витамином D;
- хонропротекторы;
- мази и кремы для местного обезболивания.
Лечебная гимнастика улучшает обменные процессы в тканях.
Если консервативное лечение не приносит облегчения и пациент испытывает сильные боли, то принимается решение о трансплантации имплантата вместо поврежденных участков. В зависимости от размера пораженной области возможна частичная или полная замена кости. Для этого проводится вживление имплантата, после чего его покрывают специальным средством, которое улучшает процесс приживания.
Вследствие развития инфаркта костного мозга в колене, пациент ощущает выраженные и характерные признаки. Прежде всего его волнует боль, которая сопровождает его повсюду. Болезненность особенно возрастает при физических нагрузках, тяжелой работе и снижается в состоянии покоя.
Инфаркт костного мозга коленного сустава принято разделять на 3 стадии, отличающиеся друг от друга интенсивностью и количеством симптомов.
- 1 стадия болезни характеризуется отсутствием выраженных признаков. Пациента моет беспокоить легкая боль в конечности, которая увеличивается при движении и физических нагрузках. Также отмечается легкая отечность и опухлость в области сустава.
- 2 стадия некроза определяется большим количество симптомов. Отмечается постоянная, изредка усиливающаяся болезненность коленного сустава. Возможно изменение походки, из-за деформации колена, поэтому человек начинает хромать, ему тяжело даются длительные пешие прогулки, поднятие по лестнице. Отмечается воспаление, видимая гиперемия и отечность мягких тканей.
- 3 стадия считается последней. При ней болевые ощущения не прекращаются, они присутствуют не только при физических нагрузках или движении, но и в состоянии покоя. Колено сильно деформируется, изменяется его форма, строение, появляется отечность, опухлость и покраснение мягких тканей в области коленного сустава.
Асептический некроз коленного сустава: классификация, диагностика, лечение
Асептический некроз – это неинфекционное заболевание костей различной этиологии, возникающее в ответ на нарушение их кровоснабжения. В большинстве случаев остеонекроз поражает сначала субхондральные (расположенные под суставными хрящами) отделы костей. Со временем патологический процесс распространяется на другие их части.
Для некроза наиболее характерно поражение надмыщелков коленного сустава, расположенных в области дистального отдела бедренной кости. Иногда в некротический процесс вовлекается надколенник или бугристость большеберцовой кости. Остеонекроз приводит к постепенному разрушению губчатой костной ткани. Со временем у больного гибнет костный мозг и возникает коллапс костных поверхностей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Типы остеонекроза
Асептический некроз может иметь разную этиологию, механизм развития, клинические проявления и т.д. Это позволяет условно разделить заболевание на четыре типа. Рассмотрим каждый из них подробнее.
- Ишемический (аваскулярный, асептический). Обычно развивается в возрасте 35-45 лет. Причина патологии – нарушение кровообращения в кости из-за закупорки ее сосуда тромбом. У 90% больных заболевание возникает на фоне алкоголизма или приема кортикостероидов.
- Ассоциированный с хроническими артритами, артрозом, остеопорозом. Развивается вследствие отека субхондральных отделов кости у лиц с воспалительными или дегенеративными заболеваниями коленного сустава.
- Ятрогенный. Возникает на фоне лечения некоторыми фармакологическими средствами. Например, ятрогенный остеонекроз может поражать людей, принимающих бисфосфонаты или стероидные гормоны.
- Спорадический. Развивается относительно редко. Его причиной чаще всего являются генетические заболевания.
Таблица 1. Болезни, вызывающие асептический некроз костей, формирующих коленный сустав
| Заболевание | Локализация некротических участков | Кто болеет |
| Болезнь Осгуда-Шлаттера | Бугристость большеберцовой кости | Мальчики подросткового возраста |
| Болезнь Кенига | Дистальный эпифиз бедренной кости | В основном лица 20-40 лет. Представители мужского пола страдают в 2 раза чаще |
| Болезнь Ларсена-Юханссона | Надколенник | Мальчики 10-14 лет |
Симптомы и методы диагностики болезни
Для остеонекроза характерны боли и ограничение подвижности колена. Поначалу неприятные ощущения возникают только при физических нагрузках, однако со временем начинают беспокоить человека все чаще. Клиническая картина асептического некроза неспецифична. Патологию можно легко спутать с другими заболеваниями коленного сустава.
Методы диагностики остеонекроза:
- рентгенография. Чтобы получить полную картину, врачи делают снимки обоих коленных суставов в прямой и боковой проекциях. Рентгенологическое исследование позволяет выявить участки некроза в надколеннике или бедренной кости. Данный метод неинформативен на начальной, дорентгеновской стадии заболевания;
- МРТ. Позволяет выявить даже самые минимальные некротические очаги. Чувствительность магнитно-резонансной томографии на начальных стадиях остеонекроза составляет 90-100%.
В некоторых случаях пациентам могут проводить ультрасонографию, измерение внутрикостного давления, радионуклидные исследования и т. д. Эти методы имеют определенную ценность, но не считаются решающими в диагностике заболевания.
Лечение асептического некроза коленного сустава
Заболевание лечат консервативно. Больному рекомендуют минимизировать нагрузки на коленный сустав. При необходимости движения в колене ограничивают с помощью специальных приспособлений – ортезов. Также врачи назначают пациентам лечебную физкультуру, физиотерапевтические процедуры, метаболические и сосудистые препараты, улучшающие обмен веществ в костной и хрящевой тканях.
При сильных болях в коленном суставе для лечения некроза используют обезболивающие средства из группы НВПС (Диклофенак, Ибупрофен, Индометацин). Их могут назначать в виде мазей, гелей, таблеток, внутримышечных инъекций. В редких случаях для борьбы с болью и воспалением применяют кортикостероиды (Дипроспан, Кеналог, Флостерон). Их вводят периартикулярно или непосредственно в синовиальную полость.