Особенности органа
Нервная система представлена центральными и периферическими отделами. Центральный отдел, образованный головным и спинным мозгом, является высшей регуляторной структурой, поддерживающей работу органов и сознательные функции. Периферические нервы, выходящие из спинного мозга, иннервируют внутренние органы, кожный покров, мышцы и другие структуры.
Сам по себе нерв представляет собой совокупность длинных отростков нейронов, изолированных миелиновым волокном. По нерву в ткани распространяются импульсы, необходимые для выполнения определенных функций. Поступление импульсов в мышечную ткань обуславливает двигательную активность или торможение. По чувствительным нервам информация о состоянии тканей передается в центральную нервную систему.
Плечевое сплетение состоит из шейных и грудных спинномозговых нервов. Эта анатомическая структура связана с тканями плечевого пояса и нижних конечностей. Длинные и короткие ветви нерва приводят в движение мышцы, получают чувствительную информацию и контролируют работу кровеносных сосудов. Недостаточное поступление кислорода и питательных веществ в нервы при ишемии может вызвать воспалительный процесс.
Лечение
Среди клиницистов существует неопределенность относительно подходящего времени для хирургического исследования после изолированного повреждения подмышечного нерва, при этом некоторые авторы рекомендуют исследование через 3 месяца после травмы, в то время как другие рекомендуют через 6-12 месяцев после травмы . Место повреждения подмышечного нерва может быть различным, что делает подходящими как передний, так и/или задний хирургические подходы . Если подмышечный нерв не может быть восстановлен без натяжения, требуются кабельные трансплантаты. Показания к операции встречаются редко, но они должны быть поняты клиницистами, чтобы максимизировать результаты и свести к минимуму осложнения .
Показания к операции:
- Подозрение на образование остеофита или сдавление в четырехугольном пространстве .
- Восстановление подмышечного нерва не наблюдается в течение 3-4 месяцев после травмы .
- Никаких улучшений не наблюдается после 3-6 месяцев консервативного лечения .
- Нет данных ЭМГ, свидетельствующих о восстановлении через 3-6 месяцев после травмы .
Хирургическое вмешательство при нестабильности плеча у молодых активных пациентов снижает вероятность рецидива передних вывихов плеча, тем самым уменьшая вероятность повреждения подмышечного нерва.
В редких случаях, когда показано хирургическое вмешательство, существует несколько видов операций, которые могут быть рассмотрены пациентом и его хирургом . Прогноз лучше, если операция проводится в течение 6 месяцев после травмы, но при хирургическом вмешательстве можно ожидать функциональных улучшений в течение 12 месяцев после травмы . Клиницист должен знать об этих прогностических корреляциях между временем травмы и временем операции, чтобы максимизировать результат пациента. В целом, прогноз хирургического вмешательства при повреждении подмышечного нерва очень хороший у 90% пациентов.
Хирургические процедуры:
- Невролиз – применение физических или химических агентов к нерву с целью вызвать временную дегенерацию целевых нервных волокон. Когда нервные волокна дегенерируют, это вызывает прерывание передачи нервных сигналов.
- Нейрорафия – хирургическое наложение швов на разделенный нерв.
- Пересадка нерва – Суральный нерв обычно используется при пересадке нерва не только подмышечного нерва, но и при повреждениях других периферических нервов. Прогноз для подмышечного нерва с восстановлением трансплантатом лучше, чем для других восстановлений периферического нерва .
- Невротизация – также известная как трансфер нерва. Здоровый, но менее ценный нерв или его проксимальная культя переносятся для того, чтобы восстановить более важную сенсорную или двигательную область, которая потеряла иннервацию из-за непоправимого повреждения нерва.
Нехирургическая редукция
Редукция устраняет необходимость в хирургическом вмешательстве, за которым следует иммобилизация и физиотерапевтическое лечение.
Иммобилизация для молодых взрослых мужчин 4-6 недель
Иммобилизация для пожилых пациентов 7-10 дней
Следует соблюдать меры предосторожности во время манипулятивного вправления вывиха, при котором одновременно применяются вытяжение вместе с вращением или отведением, создавая дополнительную дистракцию и увеличивая риск повреждения подмышечного нерва.
Другие методы лечения включают: НПВП, покой, лед.
Причины и лечение неврита плечевого нерва
Неврит плечевого нерва — воспалительное заболевание, которое затрагивает ответвления периферического нерва. Но если патологический процесс охватывает и его ствол, плечо больного не только утрачивает чувствительность. Могут появиться значительные ограничения в движениях и даже паралич руки.
Во врачебной практике принято различать прямые и косвенные причины неврита плечевого нерва. Косвенно развитие патологии могут спровоцировать нарушения обмена веществ, в работе сердечно-сосудистой системы, гормональные сбои. В число непосредственных причин болезни включают:
- вирусные и бактериальные инфекции;
- переохлаждение организма;
- травмы (вывихи, растяжения связок, переломы) плечевого сустава, а также переломы ключицы;
- неправильно наложенные гипсовые повязки;
- чрезмерные физические нагрузки на руки;
- остеохондроз шейного отдела позвоночника;
- опухоли в области шеи, подмышек, плеча.
С невритом плечевого нерва созвучен другой диагноз: невралгия плечевого сустава. Но это не одно и то же. Неврит — воспалительное поражение нерва, а невралгия — болевой синдром, который возникает на каком-то его участке. Основная причина невралгии плечевого нерва — различные механические травмы.
Например, когда на поздних сроках беременности возникает необходимость ношения бандажа. Если он подобран неточно, то его лямки сдавливают плечо и тем самым пережимают в этом месте кровоток. В результате постепенно развивается воспаление плечевого нерва, и вследствие этого появляется невралгия.
Первый сигнал патологии — непроизвольные подергивания мышц плеча. Это могут быть как единичные подергивания, так и серии спонтанных сокращений. Поначалу мышечные спазмы не причиняют никакой боли, поэтому многие не придают им значения.
Однако по мере того как воспаление нерва прогрессирует, мышцы начинают отекать. Из-за этого нервы в области плеча сдавливаются, и тогда к спазмам присоединяются боли. По своему характеру они бывают разными. Глубинные жгучие боли обычно возникают периодически в виде острых приступов. Но и непреходящие ноющие, тупые боли не лучше: они могут сильно изматывать больного.
Точное место локализации боли чаще всего определить трудно. Кажется, что она то сосредоточена в глубине плеча, то разливается по всей руке, то уже переместилась в область грудной клетки или под лопатку. Это существенно затрудняет диагностику патологии, так как вместо неврита можно заподозрить, например, язву желудка.
Кроме того, к боли присоединяется частичная утрата тактильной (кожной) чувствительности, так как сдавленный нерв не может функционировать нормально. Это проявляется в онемении участка конечности или в ощущении мурашек, ползающих по руке.
Если неврит развился в результате травмы средней тяжести, симптомы усиливаются постепенно, а временами могут даже ослабевать. Пациент страдает при этом не столько из-за болевых ощущений, сколько из-за частичного онемения плеча и скованности движений. Неврит, спровоцированный инфекцией или переохлаждением организма, протекает обычно в острой форме. Симптомы возникают быстро: появляются жгучие боли в области плеча и шеи, наступает резкая слабость, человека сильно лихорадит.
Острота болезни, как правило, длится примерно 2 недели. Если лечение начато своевременно, недуг проходит полностью, без всяких осложнений. При атрофии нерва требуется операция по его замене здоровым аналогом (например, из голени пациента).
Если неврит сильно запущен, неизбежны и другие тяжелые последствия. Мышцы ослабевают. Пальцы перестают слушаться, а потом с большим трудом удается управлять всей рукой, которая не способна ни сгибаться, ни разгибаться. Перестают срабатывать безусловные нервные рефлексы. В конечном итоге может наступить полная атрофия мышц плеча.
Причины, провоцирующие развитие заболевания
Анатомическое расположение нервного сплетения определяет его частый травматизм. С передней и задней стороны он обрамлен мышцами, а середина граничит с позвоночником. В значительной близости располагается система крупных кровеносных сосудов, которые транспортируют кровь в верхние конечности. Непосредственно под сплетением расположилась верхушка легкого. Поэтому под воздействием определенных факторов развивается воспаление нерва плечевого сустава. К ним относят:
- Травмы. В этом отделе часто наблюдаются растяжения и разрывы связок, вывихи, переломы.
- Паралич «рюкзачный». Проявляется после передавливания плеча шлейкой от рюкзака.
- Синдром лестничной мышцы. В этом случае происходит пережимание и повреждение сосудисто-нервных окончаний, которые располагаются в реберно-ключичной области.
- Злокачественные новообразования.
- Нарушения защитных сил организма.
- Инфекционные возбудители. К ним относят патологии вирусной природы, которые могут привести к осложнениям в виде неврита.
Основные причины невритов
Инфекции. Неврит может быть вызван такими заболеваниями, как простой герпес, опоясывающий лишай, дифтерия, грипп, эпидемический паротит (свинка).
Воспалительные процессы в соседних органах. Например, при среднем отите (воспалении барабанной полости) может развиваться неврит лицевого нерва.
Травмы. К повреждению нервных волокон с последующим развитием воспаления могут приводить механические факторы (травмы, постоянная вибрация), химические вещества, ионизирующие излучения. Нередко воспалительный процесс в нерве возникает после его ушиба.
Длительное сдавление нерва. Наверное, любому человеку знакомо состояние, когда он «отлежал» ногу или руку во сне. Возникает онемение, покалывание, другие неприятные ощущения. Обычно они быстро проходят. Но иногда может развиваться неврит. У людей, которые постоянно пользуются костылями, может развиваться неврит плечевого нерва.
Грыжи межпозвоночных дисков. Длительное сдавление нервного корешка может приводить к его воспалению.
Для того чтобы устранить причину заболевания, её нужно достоверно диагностировать. Кроме того, нужно разобраться в степени нарушений двигательных, чувствительных, вегетативных функций. Это может сделать только квалифицированный врач-невролог. Самолечение в лучшем случае будет неэффективно, а в худшем может принести вред.
Полиневриты обычно возникают в результате системного воздействия на организм, когда повреждаются многие мелкие нервы. Причины, которые могут привести к этому состоянию:
- Гиповитаминозы и авитаминозы. Некоторые витамины необходимы для нормальной работы нервной системы, например, B1, B12.
- Сахарный диабет. Диабетический полиневрит – одно из наиболее распространенных осложнений у диабетиков. Иногда его симптомы возникают еще до того, как человек узнает, что болен сахарным диабетом.
- Различные инфекции. В отличие от мононеврита (поражения одного нерва), в данном случае болезнетворные микроорганизмы или их токсины действуют на весь организм, в итоге происходит поражение многих мелких нервов.
- Отравления некоторыми веществами. Например, солями тяжелых металлов.
- Хронический алкоголизм. Этиловый спирт и продукты его обмена оказывают токсическое влияние на нервную ткань.
- Аутоиммунные заболевания. В нервных волокнах развивается аутоиммунное воспаление, которое приводит к их гибели.
- Онкологические заболевания. Злокачественные опухоли выделяют токсичные продукты обмена, которые разносятся с током крови и оказывают негативное влияние на разные органы и системы.
- Сосудистые нарушения. Например, артериальная гипертония, атеросклероз. В итоге нервные волокна перестают получать необходимое количество кислорода и питательных веществ, в них возникает воспалительный процесс.
Причины неврита
Локальный неврит вызывается:
- местной инфекцией;
- местным переохлаждением;
- травмой. Часто неврит развивается после ушиба нерва;
- сдавливанием нерва. Так, неврит подмышечного нерва может развиться из-за длительного использования костыля, неврит малоберцового нерва – из-за работы в неудобной позе и т.д.;
- артритом (в этом случае может воспалиться нерв сустава);
- опухолью (если опухоль сдавливает нерв).
Множественный неврит (полиневрит) может быть вызван, такими причинами, как:
- инфекционные заболевания, в том числе корь, герпес, грипп, малярия, дифтерия и некоторые другие;
- интоксикация. К развитию различных видов неврита могут привести отравления мышьяком, свинцом, ртутью, угарным газом, фосфором, висмутом и другими высокотоксическими веществами. Самая распространённая причина множественного неврита – алкогольное отравление;
- системные заболевания (сахарный диабет, ревматизм, подагра);
- авитаминоз;
- сосудистые нарушения;
- а также некоторыми другими причинами.
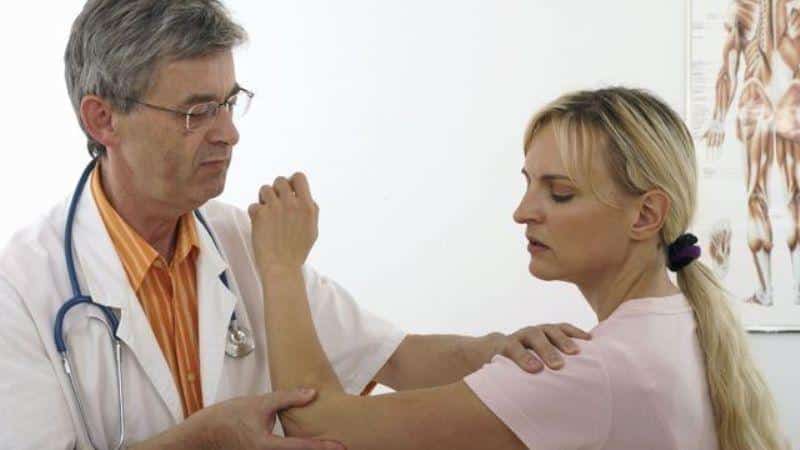
Диагностика
Диагностирование периферической невропатии подчас бывает трудным, в связи с вариабельностью симптомов. Нередко требуется полное неврологическое обследование, включая: симптомы пациента, профессию, социальные привычки, наличие любых токсинов, наличие хронического алкоголизма, возможность наличия ВИЧ или другой инфекционной болезни, и наличие в анамнезе родственников с невропатией, проведение анализов, которые могут идентифицировать причину невропатии, и проведение обследований позволяющих определить степень и тип повреждения нервов.
Общее обследование тесты и анализы могут выявить наличие повреждения нервов вследствие системного заболевания. Анализы крови могут диагностировать диабет, дефицит витаминов, печеночную или почечную недостаточность, другие нарушения обмена веществ, и признаки патологической активности иммунной системы. Экспертиза цереброспинальной жидкости, которая циркулирует в головном и спинном мозге, может выявить патологические антитела, связанные с невропатией. Более узкоспециализированные анализы могут выявить болезни крови или сердечнососудистые заболевания, заболевания соединительных тканей, или злокачественные образования. Тесты на мышечную силу выявление признаком судорожной активности мышц или фасцикуляций могут указывать на повреждение моторных нейронов. Оценка способности пациента восприятия вибрации, мягкого прикосновения, положение тела (проприорецепция), температурную и болевую чувствительность помогает определить повреждение сенсорных волокон как больших, так и малых сенсорных волокон. На основе результатов неврологического осмотра, физического осмотра, подробной истории заболевания может быть назначены дополнительные тесты и обследования для уточнения диагноза.
Компьютерная томография, является атравматичным, безболезненным исследованием, которое дает возможность визуализировать органы костные мягкие ткани. Компьютерной томографии может выявить костные или сосудистые изменения опухоли головного мозга кисты грыжи межпозвоночного диска, энцефалит, спинальный стеноз (сужение спинномозгового канала), и другие нарушения.
Магнитно-резонансная томография (ЯМР или МРТ) может исследовать состояние мышцы ее размер, выявить замену ткани мышцы жировой тканью, и определить, было ли компрессионное воздействие на нервное волокно. Аппараты МРТ создают сильное магнитное поле вокруг тела. Радиоволны проходят через тело и вызывают резонанс, который может быть фиксирован под различными углами в пределах тела. Компьютер обрабатывает этот резонансный эффект и преобразует в трехмерное изображение.
Электромиография (ЭМГ) представляет собой введение тонкой иглы в мышцу для измерения электрической активности мышцы в покое и при сокращении. Анализы ЭМГ могут помочь дифференцировать повреждение самой мышцы и нервных волокон. Скорость проведения импульса по нерву может точно определить степень повреждения в больших нервных волокнах, четко указывая связаны симптомы с дегенерацией миелиновой оболочки или аксона. Во время этого исследование производится электрическая стимуляция волокна, в ответ на которое в нерве возникает ответный импульс. Электрод, помещенный дальше по ходу нерва, измеряет скорость передачи импульса вдоль аксона. Медленная скорость передачи и блокировка импульса, как правило, указывают на повреждение миелиновой оболочки, в то время как снижение уровня импульсов – признак аксональной дегенерации.
Биопсия нерва представляет собой удаление и исследование образца ткани нерва, чаще всего в голени. Хотя этот анализ может давать ценную информацию о степени повреждения нервов, это – инвазивная процедура, достаточно трудная в выполнение и сама вызывающая повреждение нерва и появление признаков невропатии. В большинстве случае эта процедура не показана для диагностики и может самостоятельно вызвать нейропатические побочные эффекты.
Биопсия кожи – анализ, при котором удаляют маленький кусочек кожи и исследуют окончания нервных волокон. Этот метод диагностики имеет преимущества перед ЭМГ и биопсией нерва, когда необходимо диагностировать повреждение в меньших сенсорных волокнах. Кроме того в отличие от обычной биопсии нерва, биопсия кожи менее инвазивна, имеет меньше побочных эффектов, и легче выполняется.
Частые вопросы
Какие осложнения может повлечь за собой ущемление срединного нерва руки?
Наиболее серьезное последствие – атрофия и паралич мышц вследствие нарушенной иннервации. Возможны грубые деформации кисти из-за атрофии мышц 1-го пальца и мизинца, препятствующие выполнению мелких движений. Еще одно грозное осложнение – фиброзирование мышц, к которому приводит мышечная атрофия на фоне обширной демиелинизации аксонов. Демиелинизирующая аксонопатия может быть необратимой при существовании на протяжении 10-12 месяцев. Это значит, что нервно-мышечная передача уже не восстановится.
Чем отличается неврит от невропатии?
Неврит – это воспаление нерва, а невропатия – более широкое понятие, включающее различные причины поражения: защемление, разрывы, образование гематом, опухолей и пр.
Как диагностируют невропатию?
Невролог определяет поражение срединного нерва с помощью постукивания и по результатам диагностических тестов. Истончение нерва при компрессии и других поражениях имеет типичные проявления. Врач может попросить сжать руку в кулак (первые 2 пальца при этом не согнутся) или поскрести указательным пальцем по столу. Еще один тест: пациент должен растянуть лист бумаги, держа его только первыми двумя пальцами обеих рук. Кроме того, у больного невропатией срединного нерва не получится вращать большим пальцем и соединить его с мизинцем.
Может ли срединный нерв заболеть из-за суставных патологий?
Да, он может воспаляться при бурсите, артрите, артрозе лучезапястного и локтевого суставов, а также при подагре и ревматизме с сопутствующими изменениями в связочно-сухожильном аппарате.
Особенности
Под плечевым невритом, также называющимся плекситом, понимают воспалительный процесс, который затрагивает нервные волокна в области плеча. Это сплетение отличается особенно сложным строением, что создает определенные трудности при его любых патологиях. Именно плечевые нервы отвечают за движение рук и чувствительность кожи на них.
Воспаление плечевого нервного сплетения может затронуть отдельные нервы либо сразу все. От этого зависит, насколько тяжело будет восприниматься проблема больным и какие симптомы будут иметь место. Проявления заболевания возникают обычно постепенно в течение нескольких дней. Чем раньше начинать лечение, тем больше шансов быстро выздороветь. Чаще всего на это уходит 2-4 недели.
По МКБ заболевание имеет код G54.0 и относится к поражениям плечевого сплетения. Также иногда врачи ставят в диагноз M79.2. Под этим кодом скрыты невралгия и неврит неуточненного характера. Он используется для предварительного диагноза либо в случаях нехватки информации о воспалении.
Отличие невралгии от неврита в том, что первая отражает лишь реакцию организма на воспалительный процесс. Зачастую она проявляется при передавливании нервов, что позднее приводит к воспалению.
Какие профилактические меры применяются при поражении нерва
Чтобы избежать проблем с невралгией плечевого сочленения, рекомендуется соблюдать такие правила:
- контролировать осанку;
- разнообразить малоактивный образ жизни физическими упражнениями;
- выбирать специализированные спальные принадлежности (ортопедический матрас и подушку);
- следить за весовыми колебаниями и при необходимости снизить массу.
Невралгия плеча заболевание, которое может развиться вследствие патологического процесса или неправильного движения. Поэтому полностью застраховаться от него не получиться, однако при первых проявления рекомендуется посетить врача и провести лечение, после которого придерживаться профилактических рекомендаций и лечебных упражнений.

Симптоматика
Симптоматика недуга обуславливается функциями нерва и тяжестью его повреждения.
Поэтому поражение каждого вида волокна имеет свои признаки, которые характерны практически для любой разновидности данной патологии:
- Вегетативные —, отеки, посинение кожных покровов, сухость кожи, местное выпадение волос, депигментация.
- Двигательные нарушения —, развитие мышечной атрофии, паралич, парез, ухудшение либо отсутствие сухожильных рефлексов.
- Чувствительные нарушения —, онемение, парестезия, ухудшение чувствительности.
Также симптоматика неврита плечевого сплетения зависит от локализации воспалительного процесса. То есть от того, какой отдел нервного сплетения подвергся поражению:
- верхний —, внезапная острая боль, сниженная чувствительность предплечья, снижение мышечного тонуса, дисфункция локтевого сустава,
- нижний —, ухудшение мышечной чувствительности нижней части руки, потеря тактильной чувствительности кожного покрова на внутренней стороне кисти, снижение тонуса мышц, синдром Горнера,
- тотальный —, имеет симптоматику, характерную при поражении верхнего и нижнего уровней сплетения.
Однако при любом виде повреждения первыми признаками являются резкая боль и онемение.
Диагностирование
Поставить предварительный диагноз неврит либо невралгия плечевого сплетения специалист уже может на основе опроса больного и осмотра, во время которого определяются жалобы, функциональные возможности руки и состояние рефлексов.
Для подтверждения диагноза, а также для определения локализации и тяжести повреждения обычно применяются такие аппаратные методики обследования:
- Рентгенография.
- КТ, МРТ.
- Электронейромиография.
- Пункция спинного мозга.
Применяются различные методы диагностики
Полученные результаты обследования позволяют с точностью выявить все характеристики патологического процесса и назначить наиболее подходящую терапевтическую схему.
Гимнастика
Важной частью восстановления после неврита считается специальная гимнастика. Она помогает вернуть работоспособность рук и нормализовать кровообращение во всех ближайших тканях. Важно понимать, что до снятия боли и воспаления выполнение упражнений строго противопоказано.
Важно понимать, что до снятия боли и воспаления выполнение упражнений строго противопоказано.
Лучшие упражнения:
- Свести лопатки вместе на несколько секунд, затем вернуть назад в исходное положение. Обязательно держать спину прямой.
- Согнуть руку, поднять так, чтобы плечо было параллельным земле. Затем выпрямить ее и отвести назад.
- Приподнимать плечи вверх, пытаясь дотянуться ими до ушей, затем опускать вниз и повторять снова. Допускается поочередное выполнение сначала левым плечом, а потом правым.
- Отвести согнутую руку вбок, кисть должна касаться плеча. Выполнять круговые движения, сохраняя руку в таком виде. Сначала покрутить в одну сторону, потом – в другую.
- Выпрямить и вытянуть руку вперед, поворачивать кистью так, чтобы ладонь смотрела то на лицо, то от него.
- Опустить прямую руку, выполнять ею махи вперед и назад. Движения должны быть осторожными без излишней резкости.
- Вытянуть прямые руки, выполнять перекрестные махи перед лицом, отодвигая их назад. Следует постараться достичь максимальной амплитуды.
Эти упражнения легко выполняются в домашних условиях. Заниматься ими следует несколько раз в день. Каждое из них рекомендуется выполнять одним подходом по 10-20 повторений. Если какое-то из них кажется тяжелым, то следует его упростить или вообще исключить из списка.
Частые вопросы
Какие симптомы характерны для невралгии плеча?
Основными симптомами невралгии плеча являются острая боль, онемение, жжение или покалывание в области плеча, которые могут распространяться по руке и шее.
Каковы основные причины возникновения невралгии плеча?
Невралгия плеча может быть вызвана различными причинами, такими как сдавливание нервов, травмы, воспалительные процессы, а также заболевания позвоночника, такие как остеохондроз.
Какие методы лечения используются для невралгии плеча?
Лечение невралгии плеча может включать применение обезболивающих препаратов, физиотерапию, массаж, упражнения для укрепления мышц, иногда может потребоваться хирургическое вмешательство в случае сильного сдавливания нервов.