Причины гематогенного остеомиелита
Причиной гематогенного остеомиелита является один из очагов воспаления: абсцесс мягких тканей, инфицированная рана или флегмона. Именно с этих очагов воспаления происходит распространение микробов по всему организму с током крови. Как известно, скорость кровотока обычно приостанавливается в средней части длинных трубчатых костей. Именно здесь происходит оседание возбудителей инфекции. При переохлаждении и пониженном иммунитете микробы очень быстро размножаются, вследствие чего и развивается гематогенный остеомиелит.
Чаще всего выделяют такие формы заболевания, как септико-пиемическую, местную и адинамическую формы:
- Септико-пиемической форме характерно острое начало, хотя интоксикация при это выражена слабо. Температура тела может подниматься до отметки 40°, при этом сопровождаясь головной болью, ознобом, рвотой. Человек может терять сознание, он может бредить, мучиться судорогами. Кроме того, не исключена гемолитическая желтуха. Больному характерна бледность кожи, синий цвет слизистых и губ, кожа часто бывает пересушенной. При данной форме остеомиелита отмечается пониженное давление и учащенный пульс, селезенка и печень увеличиваются в своих размерах (случается развитие бронхопневмонии).
На вторые сутки болезни развивается очень сильная боль сверлящего характера, которая по своей природе усиливается при самых незначительных движениях в области очага. Проявляется отечность мягких тканей, кожа становится горячей, ей характерен красный цвет. В случае распространения на ближайшие суставы может развиться гнойный артрит. Спустя 2 недели начинает формироваться очаг флюктуации, то есть в мягких тканях начинает накапливаться жидкость, после чего происходит проникновение гноя в мышечнуюткань с образованием межмышечной флегмоны. Если флегмона не будет своевременно вскрыта, то она будет в дальнейшем прогрессировать, приводя к возникновению другой флегмоны — параартикулярного типа. Также может развиваться гнойный артрит или сепсис.
При местной форме особых изменений в общем состоянии не происходит. Как правило, оно остается удовлетворительным. Могут наблюдаться местные признаки воспаления костей или мягких тканей.
Адинамической (или токсической) форме присуще молниеносное начало, могут преобладатьсимптомыострой формы сепсиса, которые выражаются в повышении температуры тела, судорогах, токсикозе и потери сознания. Как правило, данная форма протекает с понижением артериального давления и сердечно-сосудистой недостаточностью. Симптоматика костного воспаления обычно выражена слабо, однако и проявляется довольно поздно, тем самым затрудняя своевременную постановку диагноза.
Меры профилактики
Об окончательном выздоровлении можно заявить, если в течение трех лет после диагностирования не было ни одного рецидива. Несмотря на то, что прививки от остеомиелита не существует, предупредить недуг можно. Для профилактики остеомиелита потребуется:
- Умеренно заниматься спортом;
- Отказаться от вредных привычек;
- Минимизировать количество стрессовых ситуаций;
- Поддерживать защитные силы;
- Своевременно устранять воспалительные очаги – кариес, тонзиллит, гайморит;
- Обязательно обращаться к врачу при травмах;
- Не заниматься самолечением.
Остеомиелит – тяжелая патология, устранить которую удается только совместными усилиями врача и пациента. Для выздоровления важен правильный настрой, соблюдение всех рекомендаций доктора и здоровый способ жизни.
Диагностика
При подозрении на болезнь следует обратиться к своему терапевту. Он расскажет, как лечить остеомиелит, а при необходимости перенаправит пациента к хирургу-ортопеду или травматологу. После первоначального осмотра больного, врач опрашивает его и собирает анамнез. Далее назначаются клинические анализы и инструментальные исследования.
Общий анализ крови и биохимия
По их результатам фиксируется наличие воспалительного процесса – на него указывает повышенное количество лейкоцитов и СОЭ (скорость оседания эритроцитов). При заболевании наблюдается резкое уменьшение гемоглобина на фоне увеличения тромбоцитов.
Общий анализ мочи
Наличие лейкоцитов в моче также указывает на наличие воспаления. Одним из последствий остеомиелита является почечная недостаточность, признаки которой также фиксируются по анализу мочи.
УЗИ
Применяется для исключения других патологий мягких тканей. Помогает узнать глубину новообразования, его форму и величину.
Инфракрасное сканирование
Обычно используется учеными, но может помочь в диагностике остеомиелита, особенно острой формы. Применяется для обнаружения участков с повышенной температурой. С его помощью можно установить какие кости, кроме основного участка, подвержены патологии.
Пункция
Применяется, как для диагностики, так и в терапевтических целях. При помощи откаченного гноя можно выявить возбудителя недуга. Благодаря процедуре уменьшается давление в кости и формируется новая фистула, что снимает воспалительный процесс.
Самый информативный метод диагностирования. Рентгеновское фото остеомиелита выполняется в двух проекциях. Рентгенография позволяет установить участок некротированной костной ткани и его размеры.
Рентген фиксирует следующие характерные признаки патологии:
- Стирание границ между губчатым и компактным элементом кости (после 15 дня болезни);
- Наличие сферических очагов некроза кости (остеопороз);
- Раздувание и деформация рельефа надкостницы;
- Секвестры, отличающиеся по размеру и по форме (спустя 20-30 дней после возникновения патологии).
К концу первого месяца заболевания перечисленные признаки становятся заметнее. Происходит разрастание и слияние полостей с гноем. Воспаление переходит на здоровую часть надкостницы. При попадании гнойного содержимого в сочленение суставная щель сужается, поверхность хряща деформируется, формируются остеофиты.
КТ
Компьютерная томография – современная методика исследования внутренней части кости. Позволяет зафиксировать те же признаки, что и рентген и сформировать трехмерное изображение пораженного участка кости и окружающие его мягкие ткани. КТ применяется для дифференцирования патологии от других заболеваний.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическое лечение
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Хронический остеомиелит
Хронический остеомиелит – это неспецифическое гнойно-воспалительное и гнойно-некротическое поражение костной ткани (остеит), костного мозга (миелит), надкостницы (периостит) и окружающих мягких тканей.
Эпидемиология
Частота возникновения хронического остеомиелита, по некоторым источникам, может колебаться от 5,5% до 40%. Трансформация острого остеомиелита в хронический происходит в период от 3-х недель до 1,5 месяцев от возникновения заболевания.
Этиопатогенез
Наибольшее распространение имеет хронический гематогенный, посттравматический и послеоперационный остеомиелит.
Первично-хронический остеомиелит, который с самого начала развивается как вялотекущий хронический процесс, встречается редко. При этом возникают периодически, невыраженные боли в конечности, сочетающиеся с общей слабостью и субфебрилитетом.
Иногда встречается бессимптомное течение.
Хронический остеомиелит представляет особую фазу гнойно-некротического поражения костной системы, которой всегда предшествует острая стадия. Он развивается, если в результате лечения острого остеомиелита не наступило выздоровление, а патогенная микрофлора не подавлена и наступили некротически-деструктивные изменения в кости.
Исключение составляет лишь первично-хронические и атипичные формы остеомиелита.
Клиническая картина
Ведущими симптомами хронического остеомиелита являются боль и отёк (которые имеют менее интенсивный характер, чем при остром остеомиелите), периодический субфебрилитет.
Переход остеомиелита в хроническую стадию характеризуется улучшением состояния и сопровождается заметными переменами в области остеомиелитического очага. Образуются секвестры – основной клинический признак трансформации в хронический остеомиелит.
Формирование секвестров при хроническом остеомиелите необязательно.
В некоторых случаях могут формироваться большое число полостей, заполненных гноем и грануляциями без секвестрации, что встречается, например, при хроническом гематогенном остеомиелите.
Обострение остеомиелита нередко связано с закрытием свищей и клинически напоминает острый остеомиелит, с той лишь разницей, что чаще возникает воспаление мягких тканей и менее выражена интоксикация.
Наиболее частыми осложнениями хронического остеомиелита являются:
– амилоидоз;
– деформации длинных трубчатых костей и анкилозы;
– патологические переломы;
– ложные суставы;
– остеомиелитические язвы;
– гнойные артриты;
– флегмона;
– дефекты костей;
– малигнизация стенок остеомиелитических свищей;
– сепсис.
Диагностика
Правильной постановке диагноза служит выявление триады характерных клинических признаков:
– гнойного свища;
– костного секвестра;
– рецидивирующего течения.
Диагностика хронического остеомиелита основывается на данных анамнеза, клинической картины, лабораторных и инструментальных методов обследования.
Лечение
Учитывая невозможность самостоятельного перехода воспаления при хроническом остеомиелите в фазу регенерации, с современных позиций показаниями к радикальному удалению гнойно-некротического очага является любая форма хронического остеомиелита.
Консервативная терапия хронического остеомиелита является многокомпонентной и включает:
– коррекцию анемии и гипопротеинемии;
– подержание объёма циркулирующей крови и улучшение периферического кровообращения;
– коррекцию электролитного баланса и кислотно-щелочного состояния;
– детоксикационную терапию;
– антибактериальную терапию, эффективность которой зависит от радикальности хирургической обработки остеомиелитического очага;
– иммунотерапию;
– энтеральное и парентеральное питание.
Прогноз
Только выполнив радикальную операцию, можно рассчитывать на излечение от хронического остеомиелита или, по крайней мере, на длительную ремиссию.
Лечение при остеомиелите
Если у больного диагностирован остеомиелит в остройфазе, лечение необходимо выполнять в клинических условиях под наблюдением врача. Первоочередным шагом является иммобилизация конечности.
Консервативная терапия предполагает использование следующих препаратов:
- Средства антибактериального действия;
- Противогрибковые препараты. Используют в том случае, если воспалительный процесс обусловлен деятельностью грибкового возбудителя;
- Противотуберкулезные препараты. Применяются в ситуациях, если у больного была обнаружена палочка Коха.
Также выполняется детоксикация организма и симптоматическое лечение.
В случае, если консервативная терапия при лечении не дает ожидаемого эффекта, и у пациента наблюдается отрицательная динамика, производится оперативное вмешательство: удаление некротизированных участков, патологических просветов и полостей, грануляционной ткани с дальнейшим промыванием и установкой дренажа.
Если имеет место хроническая форма, лечение остеомиелита может продолжаться длительный период. В него также входит использование специальных медикаментов, позволяющих устранить патогенные микроорганизмы, а также детоксикация и симптоматическая терапия.
В нашей клинике предусмотрена возможность хирургического лечения под руководством грамотных специалистов, которые владеют навыками устранения сложных патологий в области костного мозга.
УВТ при остеомиелите
Положительный эффект при воспалительном процессе в костных структурах дает воздействие ударными волнами процедура более известна как УВТ терапия. Данный метод используется в рамках комплексной терапии. Длительность лечебного процесса и промежутки между процедурами устанавливаются с учетом формы и тяжести патологии, а также индивидуальных особенностей организма.
В основе процедуры УВТ лежит применение аппарата, генерирующего акустические волны определенной частоты. Воздействие на очаг поражение происходит при помощи специального датчика.
Следует отметить, что при остеомиелите кости, когда имеет место наличие патологических каналов, перед началом УВТ производится их обработка специальные антибактериальными составами с дальнейшим использованием стерильного геля и пленки. При этом воздействие пневматическими ударными волнами на этот участок не выполняется.
К числу положительных эффектов, которые дает ударно-волновая терапия при остеомиелите, относятся:
- Быстрое купирование болевого синдрома;
- Восстановление кровообращения;
- Улучшение обменных и регенерационных процессов в тканях;
- Снятие отечности и воспаления.
В нашем медцентре процедура УВТ выполняется на инновационной швейцарской технике под контролем неврологов и физиотерапевтов с солидным профессиональным опытом. За счет этого каждый пациент может рассчитывать на более быстрое и полное выздоровление. Однако, не следует забывать, что ударно-волновая терапия используется лишь в рамках комплексной терапии.
Симптомы и признаки
Симптомы гематогенного остеомиелита во многом зависят от того в острой или в хронической форме он протекает. В первом случае болезнь начинается остро, хотя особенности ее клинического течения во многом зависят от возраста больного и пораженной кости. Чаще всего в первый день признаки гематогенного остеомиелита носят системный характер. Наблюдаются:
- высокая температура тела;
- озноб;
- тошнота и рвота;
- общая слабость;
- головная боль.
Впоследствии к этому присоединяются местные симптомы в виде выраженных резких болей и отечности пораженной части тела. По мере распространения воспалительного процесса в мягких тканях накапливаются гнойные массы, что приводит к образованию флегмоны. По мере увеличения ее размеров возрастает риск образования свища и выведения гноя наружу.
Характер симптомов острого гематогенного остеомиелита во многом определяются формой его протекания.
Местная форма
Это наиболее легкая форма заболевания. Для нее типично легкое начало и общее течение патологии. В таком случае местные проявления инфекции по выраженности превосходят системные. В первое время наблюдается незначительное повышение температуры тела, после чего присоединяются боли и отечность пораженной части тела, а также остальные местные симптомы. Их выраженность достигает максимума к концу второй недели течения болезни.
При таком течении заболевания важно своевременно вскрыть образовавшийся под надкостницей абсцесс. В противном случае он разрывается, а накопившийся гной проникает в мягкие ткани, что приводит к формированию межмышечной флегмоны
Такие изменения сопровождаются улучшением общего самочувствия больного. Но в то же время это провоцирует переход заболевания в хроническую форму.
Септико-пиемическая форма
Данная форма острого гематогенного остеомиелита отличается более тяжелым течением, чем местная. Уже в первые часы от начала заболевания возникают выраженные общие нарушения с развитием:
- повышенной температуры тела до 39—40°С;
- озноба;
- головных болей;
- снижения аппетита;
- рвоты;
- обезвоживания;
- бредового состояния.
В части случаев присутствует гемолитическая желтуха.
Кроме того, наблюдается снижение неспецифического иммунитета и повышение свертываемости крови. Это сопровождается быстрым возникновением и нарастанием интенсивности местных симптомов. Больные уже в первые несколько дней начинают страдать от сильных четко локализованных болей, заставляющих держать пораженную конечность в вынужденной позе, избегать не только активных, но и пассивных движений. На фоне этого происходит быстрое нарастание отечности тканей, что свидетельствует об образовании поднадкостничного абсцесса. В случае его прорыва в мягкие ткани наблюдается возникновение явления флюктуации и развития реактивного артрита. Кожа в проекции очага поражения горячая и напряженная. Интенсивность всех этих изменений нарастает в течение 5—10 дней.
Септико-пиемическая форма острого гематогенного остеомиелита опасна генерализацией процесса, т. е. поражением многих других костей скелета из-за распространения с кровью патогенных микроорганизмов из очага поражения.
Токсическая форма
Это самая тяжелая форма гематогенного остеомиелита, в том числе за счет молниеносного развития. Уже в первый день течения заболевания возникает и быстро прогрессирует тяжелый септический шок, что сопровождается:
- снижением температуры тела;
- потерей сознания;
- судорогами;
- тяжелой слабостью;
- выраженной сердечно-сосудистой недостаточностью и падением артериального давления.
При этом местные симптомы практически отсутствуют, что значительно осложняет постановку диагноза.
Токсическая форма без раннего адекватного лечения нередко приводит к летальному исходу.
Хронический гематогенный остеомиелит
Переход острого воспалительного процесса в хронический сопровождается улучшением состояния больного, что сопряжено с образованием наружных свищей и костных секвестров. При этом в течение разных отрезков времени наблюдается незначительное по объему отделение гноя из свищевого хода. Иногда в период ремиссии он закрывается полностью.
Но при создании благоприятных условий патогенная микрофлора активизируется и наступает обострение. Это сопровождается характерными для острого остеомиелита симптомами с открытием старых или новых свищей, сквозь которые выходят костные секвестры.
Описание патологии
Что такое остеомиелит – это инфекция костного мозга, поражающая все элементы костей. Название болезни происходит от трех греческих слов: osteo – кость, myelo – мозг и itis – воспаление. Код остеомиелита по МКБ 10 (Международной классификации болезней 10 пересмотра) – М86.
Патогенез остеомиелита: после попадания возбудителя в костный канал развивается воспалительный процесс. Он сопровождается выделением гноя и некрозом тканей (вследствие скопления лейкоцитов, выделяющих литий, разлагающий кость).

Гной и некротизированные ткани кости с поврежденного участка переносятся вместе с кровью и лимфой, провоцируя дальнейшее распространение инфекции. В результате чего развивается интоксикация всех внутренних органов, проявляющаяся повышением температуры и сильной болью.
Чаще всего диагностируется:
- Остеомиелит голени;
- Остеомиелит стопы;
- Остеомиелит пяточной кости;
- Остеомиелит позвоночного столба;
- Остеомиелит большого пальца ноги.
У взрослых в 16% случаев открытые переломы перерастают в посттравматический остеомиелит. Представители сильного пола в большей степени подвержены патологии, нежели женщины. Чаще всего диагностируют остеомиелит у детей и пожилых пациентов. Дети и подростки страдают от гематогенного остеомиелита, а пожилые пациенты – от спицевого или послеоперационного остеомиелита тазобедренного сустава.
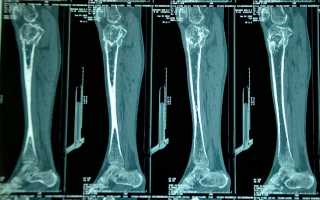
Основные рентгеновские признаки остеомиелита
На рентгенограмме рентгеновские признаки остеомиелита проявляются различными изменениями в состоянии костного вещества. В самых ранних стадиях данного заболевания на рентгенограмме могут быть видны только небольшие мелкие склеротические изменения, которые могут остаться незамеченными.
В хроническом течении остеомиелита на рентгенограмме можно обнаружить интенсивное склерозирующее изменение костной ткани и возникновение кортикальных плетений. Также на рентгенограмме выявление опухолей, наличие фокусных склерозирующих участков, а также прояснение костной ткани – это характерные признаки данного заболевания.
Инфекция часто распространяется по сосудам и нервам, а также может возникать в самых различных частях костей. При остром остеомиелите на рентгенографии можно обнаружить наличие воспалительного очага, отмечаться интенсивная склеротическая реакция при сократительном изменении дистального края и кортикаля. Отмечаются также прояснение костной ткани, склерозирующие изменения и появление патологической опухоли.
На рентгенограмме могут быть видны и признаки гематогенного остеомиелита. В этом случае на рентгенограмме у детей возможно обнаружение прояснения в костях, особенно в возрастных зонах. На рентгенограмме также может быть виден прояснение костной ткани, образующее контраст с более интенсивной структурой костей. Также может быть видна воспалительная реакция в костях с образованием патологических опухолей.
Таким образом, рентгенодиагностика является ведущим методом для обнаружения рентгеновских признаков остеомиелита. Она позволяет визуализировать изменения в костной ткани и дать точный диагноз
Важно отметить, что рентгенограмма является очень полезным инструментом в диагностике остеомиелита, особенно в отсутствии возможности проведения других методов исследования
Огнестрельный остеомиелит
Остеомиелит часто развивается в глубоких тканях и костях. Эмоциональный стресс, низкий иммунитет и неадекватная обработка ран могут стать причиной этого заболевания. Обычно присутствуют и признаки посттравматического остеомиелита. При огнестрельном остеомиелите припухлость в области поражения обычно незначительная, гноя в большом количестве не обнаруживается. Область вокруг раны может выглядеть тусклой с сероватым налетом, что свидетельствует о распространении инфекции на каждый слой кости. В редких случаях, при значительном раздроблении или смещении костей, в костной мозоли появляются гнойные очаги.
Послеоперационный остеомиелит
Как правило, этот вид посттравматического остеомиелита является результатом неудачной асептической процедуры или высокоинвазивной операции, такой как остеосинтез закрытых переломов, ортопедические операции, установка штифтов в компрессионно-дистракционных аппаратах или скелетное вытяжение.
Контактный остеомиелит
Инфицирование кости часто является следствием гнойных процессов в прилегающих мягких тканях. В частности, к этому могут привести панариции, абсцессы и флегмоны кисти, а также большие раны на голове. Симптомами являются отек, повышенная болезненность в области повреждения и образование свищей.
Лечение
Пациенты с острым остеомиелитом должны госпитализироваться в травматологическое отделение. Иммобилизация конечности является обязательным условием лечения. Необходимо начать курс антибиотиков с учетом чувствительности бактерий. Для снижения токсичности, восполнения объема крови и улучшения местного кровообращения необходимо переливание плазмы, гемодеза и 10% раствора альбумина.
При сепсисе может быть использована экстракорпоральная гемокоррекция путем гемосорбции и лимфосорбции. Кроме того, решающее значение для успешного лечения имеет дренирование гнойного очага, для чего на ранних стадиях в кости делаются трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
Видно ли остеомиелит на рентгене, и как именно?
Рентгенография в большинстве случаев показывает косвенные и иногда (при распространенности процесса) прямые признаки остеомиелита. Нередко рентген используют для контроля динамики заболевания во время его активного (агрессивного) лечения.
Современные цифровые рентген-аппараты способны обнаружить остеомиелит на ранних стадиях. Это удается благодаря тому, что на рентгеновском снимке не видно межмышечных и фасциальных перегородок, которые в норме должны быть.
Использовать рентген в диагностике остеомиелита можно для любого участка костного аппарата. Особенно хорошо рентген покажет состояние голени и челюсти из-за их сравнительно больших размеров, удобства диагностики и отсутствии искажающих снимок тканей (например, связок).
Остеомиелит на рентгенографическом снимке
Обычно для диагностики используется узкопрофильная методика – полипроекционный рентген. Тем не менее, классическая рентгенография, проводимая на цифровом аппарате, также покажет заболевание (уже с шестого дня его развития).
Сравнение с другими методами диагностики
Рентгенография является хорошей, но не самой лучшей методикой диагностики остеомиелита, протекающего в тканях костей. Проблемы возникают с диагностикой осложнений остеомиелита в виде гнойных затеков в мягкие ткани или в нагноения ран.
Поэтому полноценная диагностика по одной рентгенографии не представляется возможной, даже на самых современных аппаратах. В связи с этим могут применяться иные методы визуализации:
- Магнитно-резонансная томография – позволяет визуализировать не только костные, но и мягкие ткани (хрящи, мышцы, связочный аппарат/сухожилия).
- Компьютерная томография – значительно лучше визуализирует костные ткани, нежели рентген.
- Фистулография – используется для обнаружения осложнений остеомиелита в виде секвестров и свищей.
Томография обязательна для дифференциальной диагностики остеомиелита с иными воспалительными заболеваниями (включая злокачественные новообразования). Только томография может обнаружить признаки раннего остеонекроза и секвестров.
Обнаружение таких ранних осложнений существенно улучшает прогноз, так как чем раньше их обнаружили, тем раньше начнется их лечение. Томография также способна обнаружить на ранних стадиях слоистый периостит, являющийся свидетельством повторного обострения заболевания.
Острый остеомиелит на рентгеновском снимке
Особенности процедуры
Рентгенография используется для выявления всех типов заболевания. Обследование позволяет локализовать участки поражения костной ткани, определить стадию некроза.
В большинстве случаев для проведения процедуры применяется полипроекционная рентгенография. При хронической форме болезни требуется применение жесткого излучения, обладающего большей проникающей способностью. Такая степень облучения позволяет лучше визуализировать области воспаления.
Рентгенография может выполняться с применением контрастного препарата, что помогает получить более подробную характеристику происходящих патологических процессов. Однако использование контраста имеет ряд противопоказаний.
Показания к диагностике
Исследование назначается при подозрении на патологические изменения, для контроля динамики развития болезни.
Этиологическим фактором заболевания являются бактерии. Распространенный тип патологии – гематогенный остеомиелит, возникающий по причине попадания инфекционных агентов через кровеносную систему из других патологических очагов в организме. Такой вид болезни может локализоваться в любой части скелета, но в большинстве случаев инфекция поражает длинные трубчатые кости.
Развитие заболевания происходит в течение 2 дней. Симптомы остеомиелита в это время могут мало проявляться. Возможны мышечные боли, недомогание. При прогрессировании инфекции выделяется много токсинов, начинается общая интоксикация организма. О наличии патологических процессов могут говорить симптомы:
- повышенная температура;
- избыточная потливость;
- отечность, покраснение кожных покровов в области поражения;
- дискомфорт, ломота в суставах;
- усиливающиеся при движении болевые ощущения в пораженном участке;
- возникновение абсцессов;
- выраженная слабость;
- тошнота, рвота.
Для токсического остеомиелита характерна тяжелая интоксикация, сопровождающаяся обморочным состоянием, судорогами, рвотой, критическим понижением кровяного давления. Для такой формы высока вероятность летального исхода.
Травматический тип патологии характеризуется наличием острой симптоматики. У человека поднимается высокая температура, отмечается выраженная боль в области раны, появляются гнойные выделения.
Сколько стоит обследование?
Стоимость рентгенографии зависит от региона, медицинского учреждения, типа оборудования. В Москве цены варьируются в диапазоне от 380 до 1300 руб. В регионах стоимость исследования в среднем составляет 350-500 руб.
Рентгенологические методики с контрастированием стоят дороже.
Эффективное лечение остеомиелита челюсти
- необходимо ликвидировать очаг воспаления;
- следует скорректировать функциональные нарушения, которые вызвал инфекционный процесс.
Пациент обслуживается специалистами в области челюстно-лицевой хирургии. Никакое самолечение или альтернативные методики не помогут решить проблему остеомиелита – это только усугубит состояние!
Хирургическая помощь подразумевает:
- вскрытие и очистка гнойного очага от гноя, дренирование зоны;
- использование антибактериальных средств;
- прием обезболивающих препаратов и антибиотиков;
- дезинтоксикационная и противовоспалительная терапия;
- витаминотерапия;
- щадящее питание.
В качестве профилактики необходимо своевременно лечить кариес, регулярно проходить осмотр у стоматолога, выполнять чистку зубов от твердых и мягких отложений.