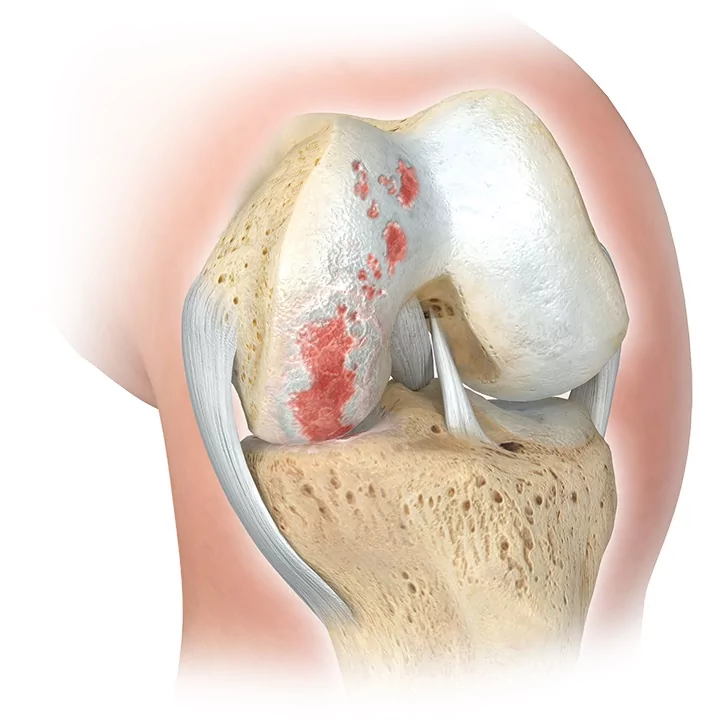
Благодаря этому нарушенное соотношение суставных поверхностей сочленяющихся костей поправляется, что позволяет избавить пораженную часть сустава от патологического давления, предотвратить прогрессирование артрозных процессов в ней.
А вместе с этим, обеспечить больший диапазон движений, облегчить болезненные признаки.
Перед проведением вмешательства при помощи компьютерной томографии качественно исследуют сустав, конфигурацию структурных костей и их угол отклонения от нормы.
Далее специалист на основании диагностических показателей тщательно рассчитывает предстоящие манипуляции. И только после детального планирования осуществляется остеотомия коленного сустава под рентген-контролем.
В целях восстановления по оси проблемной конечности работают преимущественно с большеберцовой костью, которая в связке с бедром формирует коленное сочленение.
Суставная кость клинообразно пересекается (искусственно ломается) специальным инструментом, называемым в хирургии остеотомом. После этого пересеченные костные участки фиксируются специальными пластинами в нормальном положении.
Для дополнительного усиления фиксации и для того, чтобы кость срослась идеально правильно, применяются металлические каркасы из спиц.
Итог мероприятия – ось конечности выровнена, благодаря чему нагрузка с поврежденной части сустава устранилась, в данной зоне усилилось кровообращение, хрящ стал получать питание, пропали боли и улучшился двигательный потенциал.
Достоинства метода
При корригирующей остеотомии на коленном суставе не требуется больших разрезов. Оперативное вмешательство относится к бескровному виду хирургии и делается через мини-разрезы (до 1 см) под спинальным наркозом.
Очередным преимуществом является и тот факт, что данный высокотехнологичный способ коррекции является результативным приемом в ортопедической практике, позволяющим заметно улучшить качество жизни пациента с гонартрозом.
Причем разрешается вести физическую активность без ограничений, правда, до этого момента нужно еще пройти долгое и нелегкое восстановление. Также метод дает возможность примерно на 8-10 лет отсрочить процедуру протезирования.
Остеотомия – это хирургическая манипуляция, суть которой заключается в создании «искусственного перелома». Во время операции кость распиливают на две части.
Остеотомия представляет собой рассечение кости для улучшения жизни человека.
Но подобные улучшения можно заметить нескоро, тем более, что иногда операция хоть и приводит к устранению болевых ощущений при осуществлении простых действий, но с точки зрения косметического аспекта можно увидеть значительные дефекты.
К примеру, суставы конечностей будут выглядеть несимметрично, что может доставить прооперированному человеку определенный дискомфорт.
Несмотря на неудобное положение пациента, больной должен ежедневно совершать прогулки для восстановления функции прооперированной кости.
Послеоперационное время также сопровождается прохождением курса физиотерапии в зависимости от характера остеотомии. Полное восстановление может занять около года.
Остеотомия может повлечь определенные осложнения, среди которых выявляется:
- Начавшийся процесс нагноения раны – особую роль в представленных ситуациях играет иммунитет прооперированного больного.
- Смещение фрагментов – происходит из-за плохого или неправильного их закрепления, что приводит к повторной операции.
- Замедленное сращение кости – основано индивидуальными особенностями организма человека.
- Образуется ложный сустав – нарушение подвижности прооперированной кости и сустава. Требуется проведение повторной операции.
В связи с вышесказанным остеотомию лучше проводить только после укрепления иммунитета, а также у профессионального хирурга, который не допустит смещения или нагноения раны.
У остеотомии имеется один серьезный недостаток. В случае необходимости повторной операции, связанной с заменой сустава, провести подобное действие будет значительно сложнее, если уже происходило рассечение кости.
Но в некоторых случаях остеотомия является единственным верным, возможным и надежным решением для устранения имеющегося недуга.
Как проходит операция
Смысл проводимого оперативного вмешательства заключается в том, что на кости со стороны наибольшего поражения сустава делается надрез, отверстие необходимой формы. После этого в это отверстие помещается необходимое количество собственного костного или хрящевого вещества, благодаря чему конечность как бы отводится в сторону, отклоняется по оси тела в противоположном от патологического процесса направлении.
Далее, участок кости, на котором произведен надрез с помещенным туда костным аутоимплантом, фиксируется титановой пластиной при помощи винтов. Затем доступ ушивается, а конечность иммобилизируется при помощи шины или лангеты. В наложении гипса необходимости нет.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
Артроз мыщелка.
Другие показания:
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
Виды операции
Используются следующие типы остеотомии:
- Z-образная или скарф (при вальгусной деформации);
- клиновидная (коррекция оси фаланги пальца);
- угловая (иссечение тканей под углом для возвращения правильного положения);
- линейная (выравнивание при помощи трансплантата).
Остеотомия пяточной кости при плоскостопии В зависимости от доступа различают следующие два вида операции:
Вариант с применением закрытого доступа. Позволяет корригировать патологию через разрез на коже размером в 2 см.
Специалист работает «вслепую», поэтому этот вариант лечения требует повышенной осторожности и часто приводит к осложнениям.
Вариант с открытым доступом. Этот вид применяется чаще.
Операция проводится через разрез на коже до 12 см, который позволяет полностью открыть необходимый участок кости.
Довольно часто коррекции подвергаются кости стопы — фаланга большого правого или левого пальца ноги и пятка. На эту область приходится большая нагрузка при восстановлении после перелома костей нижних конечностей, что чревато неправильным сращением. Хирургическое лечение также назначается при плосковальгусных деформациях с выраженной вальгизацией, косолапости, плоскостопии с осложнениями.
В современной медицине принято использовать два основных вида проведения оперативного вмешательства. Первый применяется при выраженных болевых ощущениях, а также для исправления искривления нижних конечностей вследствие патологического процесса. Процедура подразумевает под собой устранение части клиновидного отростка голени, который находится ниже коленного суставного сочленения, проникая через область большеберцовой структуры.
Следующий вид оперативного вмешательства применяют при сильных болях на фоне артритных поражений. Процедура способна устранить хромоту и восстановить подвижность сустава. Проводится в структуре бедренной кости, путем ее иссечения выше колена. Благодаря остеотомии, можно временно приостановить артритное разрушение хряща и тем самым улучшить состояние больного сочленения.
Что такое остеотомия
Корригирующая остеотомия является одним из видов хирургического вмешательства в опорно-двигательный аппарат. Основной целью является коррекция оси деформированной части конечности посредством перелома с дальнейшим соединением костей.
В процессе операции происходит разрез костной ткани на одном из участков голени или бедра, затем происходит изменение положения с целью уменьшения давления на сустав. Данная процедура назначается чаще всего при развитии остеоартрита, который затрагивает только одну половину колена.
Наиболее распространенными можно назвать следующие виды остеотомии:
- большеберцовая – производится удаление клиновидной части кости голени, которая располагается под коленом. Это делается для выравнивания развивающегося искривления ног вследствие прогрессирования болезни, а также для устранения болевого синдрома,
- бедренная – операция проводится на бедренной кости над коленом. Ожидаемый результат должен снять боли, вызванные развитием артрита, а также избавить пациента от хромоты.
Остеотомию можно считать одним из самых распространенных видов лечения артрита. Данная операция позволяет сохранить естественные ткани организма, не прибегая к эндопротезированию. Связки и сустав остаются нетронуты, что позволяет сохранить подвижность конечности и полное ее функционирование.
При выборе данного метода лечения необходимость в скорой замене сустава может быть отсрочена либо вовсе устранена.
Это особенно важно для молодых пациентов, поскольку при активном образе жизни и большой подвижности сустав изнашивается быстрее и требуется более частая замена. Эндопротезирование колена наиболее целесообразно после достижения пенсионного возраста.
Хирургическая процедура
Перед процедурой
Скорее всего вы будете помещены в больницу в день операции.
Перед процедурой, врач из отдела анестезии будет оценивать ваше состояние. Он будет изучать вашу историю болезни и должен обсудить выбор анестезии с вами. Анестезия может быть либо общей (вы спите), либо вводится в спину (вы в сознании, но ваше тело ниже талии немеет).
Хирургическая процедура
Операция остеотомии колена обычно длится от 1 до 2 часов.
Ваш хирург сделает надрез в передней части колена, начиная ниже коленной чашечки. Он будет планировать правильный размер клина с использованием направляющих проводов. Ваш хирург разрежет кость вдоль направляющих проводов, а затем удалит клин кости. Он объединит кости для того, чтобы заполнить пространство, созданное путем удаления клина. Хирург должен закрепить пластину в кости, до тех пор, пока нога будет заживать.
Это наиболее часто используемая процедура остеотомии называется закрытием клина.
После клин кости удаляются, голени может быть проведен в месте с пластиной и винтами.
В некоторых случаях вместо “закрытия” кости, клин кости “открывается” и костный трансплантат добавляется, чтобы заполнить пространство и помочь исправить неверный угол. Эта процедура называется открытием клина.
После операции
В большинстве случаев, пациенты остаются в больнице от 2 до 4 дней после операции. В течение этого времени, вас будут наблюдать и вы будете принимать обезболивающее.
После операции, ваш хирург может поставить колено в скобки или бросить для защиты в то время как кость срастается.
Возможно, вам придётся использовать костыли в течение нескольких недель.
Около 6 недель после операции, вы должны увидеть хирурга для повторного посещения. Рентгеновские снимки будут приняты, чтобы ваш хирург мог проверить, насколько хорошо зажила нога. После наблюдения, ваш хирург скажет вам, когда безопасней отказаться от костылей и когда вы можете начать полноценную реабилитацию.
Во время реабилитации, физиотерапевт даст вам упражнения для поддержания активности и восстановления своих сил.
Вы будете в состоянии возобновить вашу полноценную деятельность в период от 3 до 6 месяцев.
Осложнения
Как и при любом хирургическом вмешательстве, существуют риски, связанные с остеотомией. Именно ваш хирург должен обсуждать каждый из рисков с вами и принимать конкретные меры, чтобы помочь избежать возможных осложнений.
Хотя риски невысокие и наиболее распространенные осложнения включают в себя:
- Инфекционное заболевание
- Сгустки крови
- Жесткость коленного сустава
- Травмы сосудов и нервов
- Бесполезность остеотомии для исцеления
В некоторых случаях может потребоваться вторая операция, особенно если остеотомии не заживает.
Остеотомия может облегчить боль и замедлить прогрессирование артрита в колене. Это может позволить пациенту вести более активный образ жизни в течение многих лет. Хотя многие пациенты в конечном итоге потребует полной замены коленного сустава, остеотомия может быть эффективным способом, чтобы выиграть время, пока не потребуется замена.
Результаты исследования
Отслежены результаты у 37 пациентов в различные сроки от 1 до 5 лет. Коррекция деформации достигнута в каждом случае. Размеры расширения планируемой щели остеотомии всегда находились в диапазоне 9–12 мм. Достоверной потери коррекции отмечено не было. У всех пациентов было выявлено расширение медиальной суставной щели, которое не уменьшалось после того, как пациент начинал давать полную нагрузку на ногу. Сращение зафиксировано у всех пациентов в сроки 3–4 месяца, вне зависимости от того, выполнялось аугментация щели остеотомии или нет. Но в одном случае без аугментации отмечено замедленное сращение – 8 месяцев.
В предоперационном периоде показатели ВАШ составили в среднем: при ОКС 2-й стадии – 3,7 балла, при 3-й стадии – 4,9 балла. Средние показатели LKS у пациентов со 2-й стадией ОКС – 77 баллов, с 3-й стадией – 65 баллов. Средние значения боли по ВАШ через 1, 3 и 5 лет соответственно были следующие: при 2-й стадии ОКС – 1,1; 1,5; 2,2 балла. При 3-й стадии ОКС показатели ВАШ в эти сроки составили 1,8; 2,3; 2,7 балла.
Также было отмечено выраженное улучшение клинических и функциональных показателей коленного сустава по шкале LKS. Показатели у пациентов со 2-й стадией ОКС в сроки 1, 3 и 5 лет составили в среднем 94, 88 и 82 балла, с 3-й стадией – 89, 84 и 79 баллов.
Выживаемость процедуры на момент исследования была 100%. Пока на момент наблюдения ни одному пациенту, перенесшему высокую тибиальную остеотомию, не потребовалось эндопротезирование.
Показания
В первую очередь данная операция показана лицам, страдающим разрушением мениска в коленном суставе.
В подобной ситуации происходит нагрузка на конечности, увеличивающаяся при деградации хрящевой ткани и смещении механической оси нижних конечностей относительно середины не меньше, чем на 10 мм. Изнашивание сустава при этом происходит непропорционально.
Помимо данной болезни показанием для проведения операции является изменение осевой линии конечности, что провоцируется следующими заболеваниями:
- начальная стадия артрита, которая поражает только одну сторону колена,
- развитие артроза в суставной капсуле,
- генетическая предрасположенности к деформации костей и искривлению ног,
- травмы, приведшие к деформированию ног,
- рахит,
- болезни, провоцирующие нарушение нормального развития и роста ног.
При этом необходимо учитывать, что операция проводится в том случае, если пациент не страдает лишним весом, а также согласен на длительный период восстановления.
Отметим, что в период восстановления необходимо при передвижении использовать костыли.
Виды операции
Используются следующие типы остеотомии:
- Z-образная или скарф (при вальгусной деформации);
- клиновидная (коррекция оси фаланги пальца);
- угловая (иссечение тканей под углом для возвращения правильного положения);
- линейная (выравнивание при помощи трансплантата).
В зависимости от доступа различают следующие два вида операции:
Вариант с применением закрытого доступа. Позволяет корригировать патологию через разрез на коже размером в 2 см.
Специалист работает «вслепую», поэтому этот вариант лечения требует повышенной осторожности и часто приводит к осложнениям.
Вариант с открытым доступом. Этот вид применяется чаще.
Операция проводится через разрез на коже до 12 см, который позволяет полностью открыть необходимый участок кости.

Довольно часто коррекции подвергаются кости стопы — фаланга большого правого или левого пальца ноги и пятка. На эту область приходится большая нагрузка при восстановлении после перелома костей нижних конечностей, что чревато неправильным сращением. Хирургическое лечение также назначается при плосковальгусных деформациях с выраженной вальгизацией, косолапости, плоскостопии с осложнениями.
Операция в тазобедренной области заключается в изменении конфигурации тазобедренного сустава. При этом хирурги стремятся добиться соответствия поверхностей головки бедренной кости и вертлужной впадины. Лечение ТБС по методике Хиари проводится при дисплазии тазобедренного сустава у ребенка (остеотомия с деротационной варизацией) и коксартрозе взрослых.
Подготовка к операции
Во время предоперационной подготовки врачи обследуют пациента и подбирают для него оптимальный план лечения. После этого специалисты обязательно согласовывают его с самим больным. Перед хирургическим вмешательством каждый человек проходит полноценное обследование.
Перечень необходимых анализов и исследований:
- общий анализ крови и мочи;
- определение группы крови, резус-фактора;
- анализы крови на RW и HbAg;
- коагулограмма;
- биохимический анализ крови;
- рентгенография в 2-х проекциях;
- магнитно-резонансная томография (МРТ) пораженного сегмента;
- консультации невропатолога, кардиолога, эндокринолога, аллерголога и других нужных специалистов.

Чем тщательнее обследование, тем меньше риск осложнений.
Во время ожидания операции врачи советуют пациентам выполнять специальные упражнения. Они помогают растянуть и укрепить мышцы, что дает возможность избежать появления контрактур в послеоперационном периоде.
Пациента госпитализируют в стационар за 1 день до операции. Там он общается с лечащим врачом, подписывает информированное согласие на проведение анестезии и выполнение хирургического вмешательства. После этого больному назначают необходимые препараты, которые тот принимает под контролем медперсонала.
Вечером накануне операции человеку запрещают кушать. Утром его просят снять все украшения. Непосредственно перед хирургическим вмешательством больного переодевают в стерильную одежду и отводят в операционную.
Процесс проведения процедуры
Перед процедурой, врач из отдела анестезии будет оценивать ваше состояние. Он будет изучать вашу историю болезни и должен обсудить выбор анестезии с вами. Анестезия может быть либо общей (вы спите), либо вводится в спину (вы в сознании, но ваше тело ниже талии немеет).
Важной частью консервативной терапии является проведение курса массажа и лечебная физкультура, которые призваны укрепить мышцы колена и восстановить нормальное кровообращение в области сустава.
Это особенно важно для молодых людей;. Уже через четыре недели после проведения операции пациент может заняться теми видами спорта, которые не предполагают большой нагрузки на коленный сустав, например, плаванием или ездой на велосипеде
Во всех остальных случаях необходимо проконсультироваться с лечащим врачом.
Уже через четыре недели после проведения операции пациент может заняться теми видами спорта, которые не предполагают большой нагрузки на коленный сустав, например, плаванием или ездой на велосипеде. Во всех остальных случаях необходимо проконсультироваться с лечащим врачом.
Основные этапы
Врачи проводят тщательную диагностику и назначают дополнительные анализы, чтобы не допустить:
- усиления болевого синдрома;
- дальнейшей деформации.
Подготовительный этап

Является углубленной диагностикой, в ходе которой специалист анализирует:
- состояние здоровья пациента;
- степень деформации суставных тканей.
Обычно назначаются:
- цифровой рентген;
- КТ. Очень эффективный метод, демонстрирующий даже незначительные дефекты костей.
Собрав необходимые данные, ортопед и хирург:
- составляют прогноз на операцию;
- делают выводы об искажении осей;
- изучают соотношение референтных углов.
Врач проводит с больным консультацию, на которой рассказывает о:
- возможных негативных последствиях;
- этапах проведения остеотомии.
Также на подготовительном этапе определяется тип процедуры, который зависит от:
- расстояния до сустава;
- используемой конструкции для фиксации;
- степени деформирования.
Операционный этап
Каждый вариант процедуры немного отличается техническими характеристиками. Но основной сценарий проведения схож для всех типов:
- Колено иссекается, края разреза раздвигаются на заранее рассчитанный шаг.
- Внутрь помещается искусственная часть или фрагмент тазовой кости. Объем его определяется с помощью специального программного обеспечения.
- Поверх накладываются пластины из металла для фиксации. Резьба помогает улучшить будущий результат. Столбы и спицы способствуют достижению еще большей крепости конструкции. Грамотное выполнение данного этапа обеспечивает правильный угол при движениях.
- Вся процедура проводится под постоянным наблюдением с помощью рентгена, который ловит любые недочеты и контролирует ход проведения оперативного вмешательства.
Если все сделано правильно, то:
- коленная чашечка и сухожилия остаются целыми;
- налаживается местный кровоток;
- немного исправляются хрящи;
- уходит болевой синдром.
Послеоперационный этап
На длительность и успешность реабилитации влияют несколько факторов:
- здоровье пациента;
- регенерационные возможности опорно-двигательного аппарата;
- качество фиксаторов соединения.
Длится от 3 до 12 месяцев.
Остеотомия относится к простым и современным методам, которые сохраняют здоровье ног. Рекомендовано молодым людям, которые стремятся как можно быстрее вернуться к обычному образу жизни, подразумевающему физическую активность и тренировки.
Необходимые приготовления к остеотомии
Успешному проведению операции и последующему восстановлению поможет ряд предварительных, домашних приготовлений:
- оценить пользу остеотомии можно, если несколько дней поносить на коленях бандаж, он имитирует выравнивание колена после процедуры;
- скорей всего вам предложат позаниматься на велотренажере или делать другие упражнения, способные помочь развить силу, улучшить диапазон движений коленного сустава еще до операции;
- нередко врачи рекомендуют тщательно, ежедневно вымывать ноги за неделю до хирургического вмешательства, чтобы снизить риск послеоперационной инфекции. Возможно, от вас потребуют принятия душа с применением особых антисептических, противомикробных средств ежедневно, в течение 4 дней до операции;
- избегайте солнечных ожогов, царапин, и потенциально ядовитых растений, а также любых других факторов, способных отрицательно повлиять на состояние кожи вокруг операционной раны. Сообщите хирургу о любом из вышеперечисленных явлений, может быть потребуется перенос операции;
- за две недели до остеотомии от вас потребуют прекращение приема ряда медпрепаратов, сгущающих кровь, а также стероидов и лекарств, подавляющих иммунитет;
- за 14 дней до операции необходимо бросить курить, никотин замедляет заживление, увеличивает риск тромбоза;
- при наличии сопутствующих заболеваний, например, диабета, скорей всего потребуется получить разрешение у наблюдающего вас терапевта, подтверждающее то, что бы достаточно здоровы, чтобы выдержать хирургическое вмешательство и анестезию;
- хронический алкоголизм может повлиять на результативность наркоза;
- если вы подхватили вирусное заболевание за несколько дней до операции, обязательно сообщите о нем хирургу.
Операция на суставах колен
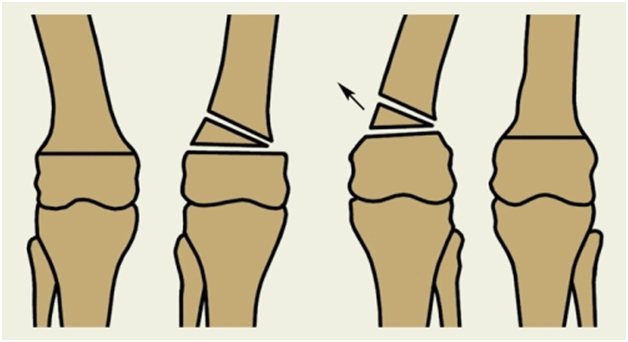
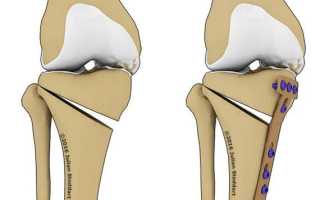
В зависимости от (типа) отклонения от оси репозиционная остеотомия проводится в проксимальном отделе большой берцовой кости или в дистальном отделе бедренной кости. При этом применяются открывающая и/или закрывающая (открытая и/или закрытая) остеотомии. Наиболее известной и проводимой чаще всего коррегирующей остеотомией является открывающая/открытая репозиционная остеотомия на проксимальном отделе большой берцовой кости на фоне варусного отклонения от оси (O-образное положение ног).
Продолжительность операции составляет 30-45 минут. Восстановительная реабилитация начинается с иммобилизации коленного сустава продолжительностью от 2 до 6 недель и зависит от проведенной терапии хрящевой ткани. Пациент передвигается при помощи костылей и нагружает оперированный сустав весом 15 кг, начиная с первого послеоперационного дня и носит фиксирующую шину.
После 6-дневного пребывания в стационаре пациент продолжает лечение в амбулаторных условиях по месту жительства. Активные реабилитационные мероприятия как правило рекомендованы начиная с 6 послеоперационной недели и это зависит от консолидации остеотомической щели. Проводится рентгенологическое исследование сустава, которое предоставляется хирургу для оценки и по его рекомендации начинается активная фаза лечебно-восстановительной реабилитации.
По завершении двухнедельного реабилитационного курса можно ездить на велосипеде и плавать. В течение 3-4 месяцев нельзя заниматься тяжелыми/нагружающими видами спорта. Через шесть-девять месяцев проводится контроль полной консолидации остеотомии в сочетании с удалением имплантата пластинчатого фиксатора. В завершение возможно также возвращение к видам спорта, требующим быстрого изменения направлений движения (в отдельных случаях).
Сращение наступает приблизительно через 3 месяца, но на полное восстановление пациента может потребоваться от 6 до 12 месяцев. Хотя, конечно, сроки – это понятие неопределенное, так как каждый организм по-своему специфичен. Нельзя предсказать с предельной точностью, когда окончательно консолидируются остеотомированные фрагменты, и спустя какое время можно будет полноценно нагружать сустав.
Итог мероприятия – ось конечности выровнена, благодаря чему нагрузка с поврежденной части сустава устранилась, в данной зоне усилилось кровообращение, хрящ стал получать питание, пропали боли и улучшился двигательный потенциал.
Остеотомия коленного сустава — еще одна популярная операция, связанная с распространением деформирующего артроза. Подобное заболевание довольно серьезное, так как нередко поврежденное колено становится причиной нетрудоспособности пациента.
В современной медицине при данной запущенной патологии все чаще используют метод эндопротезирования, но подобный способ до сих пор является недоступным для широких масс. Поэтому в качестве восстановительной процедуры, улучшающей статико — динамическую функциональность нижней конечности, применяется подмыщелковая корригирующая остеотомия большеберцовой кости по методике Илизарова.
Корригирующая остеотомия большеберцовой кости включает ее пересечение, благодаря которому устраняется застой крови в венах — это одна из самых серьезных причин, приводящая к патологическим изменениям в составе хрящевой ткани сустава. Подобный вид оперативного вмешательства назначается при деформирующих артрозах коленного сустава 2 — 3 степеней, сопровождающихся угловой деформацией и прочими осложнениями.
Подготовка к операции
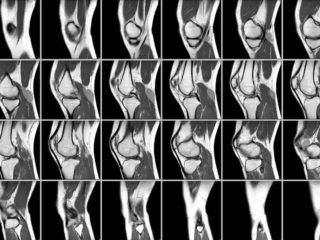
МРТ коленного сустава
До проведения остеотомии требуется подтверждение диагноза и определение объема костной ткани, подлежащей удалению. Необходимые исследования:
- рентгенография;
- МРТ, основанное на специальных магнитных волнах для создания снимка структуры внутри колен;
- КТ.
Комплексное обследование позволяет понять, насколько высоким будет уровень эффективности запланированной процедуры.
Перед проведением остеотомии рекомендуется проконсультироваться с врачом относительно применяемых медикаментов. Примерно за неделю может потребоваться временное прекращение приема определенных лекарств, например, противовоспалительных и разжижающих кровь препаратов. Такая мера повышает эффективность хирургического вмешательства.
Как делается остеотомия?
Во время остеотомии ваш хирург перережет верхнюю часть вашей большеберцовой кости (большеберцовой кости), а затем переориентирует ее.
Какую процедуру выберет хирург, зависит от типа деформации колена.
Два основных типа остеотомии:
- Закрывающий клин, в котором удаляется клиновидный кусок кости и кость выравнивается, закрывая зазор.
- Открывающийся клин, в котором кость открыта с одной стороны для выравнивания кости.
После того, как кость будет разрезана и впоследствии повторно выровнена, ваш хирург может установить металлическую пластину и винты, чтобы удерживать кости в их новых положениях.