Лечение
Что делать, если подвздошно-поясничная мышца болит и доставляет дискомфорт, ограничивая нормальную жизнь?
Избавление от спазма возможно несколькими способами:
- Обращение к специалисту поможет определить причину появления боли. Врач проведет диагностику и после получения результатов назначит необходимые медикаменты для снятия острого состояния.
- Акупунктура, т.е. иглоукалывание, помогает избавиться от спазма.
- Самомассаж бедра и поясницы способствует расслаблению и растяжению спазмированной мышцы, а также улучшает кровообращение в пораженной области.
- Компресс или горячая ванна способствуют расслаблению спазмированной мышцы.
- Применить комплекс упражнений для растяжки подвздошно-поясничной мышцы.
Специальные упражнения, разработанные для устранения синдрома пояснично-подвздошной мышцы, необходимо выполнять только после назначения врача. Если причина болевых ощущений —, в другом заболевании, можно только ухудшить состояние.
При спазме специальные упражнения способствуют не только устранению зажима мышцы, но и облегчению общего состояния. Расслабление и восстановление тонуса и нарушенного кровообращения происходят в течение нескольких часов после занятия лечебной физкультурой.

Также необходимо следовать ряду простых правил при выполнении комплекса:
- все упражнения должны выполняться медленно, без резких движений и без чрезмерных усилий,
- дыхание должно быть ровным и правильным, без перебоев и задержек,
- не следует выполнять упражнения через силу и до наступления переутомления.
Самые простые упражнения, которые помогут привести мышцу в нормальное состояние:
- Лежа на спине на кровати, необходимо согнуть ногу в бедре и отвести в сторону, позволив голени свободно свисать вниз. При этом здоровую конечность следует просто согнуть в области бедра. Спина должна быть плотно прижата к кровати. Сохранять положение необходимо в течение 20 секунд, после чего лечь ровно.
- Лежа на животе и опираясь на руки, необходимо прогнуться в пояснице, максимально запрокидывая голову назад, будто растягивая мышцы живота. Зафиксировать положение на 30 секунд, после чего медленно опустить голову и расслабиться полностью.
- Лежа на полу на спине, следует прижать спину к полу, приподнять согнутые в коленях ноги вверх на несколько секунд. Повторить 10 раз.
Выполнять данные упражнения стоит только после консультации со специалистом.
Почему возникает воспаление?
Анатомически подвздошно-поясничная мышца располагается в подвздошной ямке и окружена плотной фасцией. Наиболее распространенная причина возникновения воспалительного процесса – перенос инфекционных агентов с током капиллярной крови. Часто возбудителями являются золотистый стафилококк, энтерококк, стрептококк, кишечная или синегнойная палочка.
Факторами риска для распространения инфекции считаются:
- хронические воспалительные процессы в полости малого таза у женщин;
- хронический простатит у мужчин;
- колит и частые запоры, дисбактериоз;
- болезни мочевыделительной системы (пиелонефрит, гломерулонефрит, цистит и т.д.);
- трофические язвы голени, возникающие на фоне диабетической ангиопатии, варикозного расширения вен нижних конечностей и т.д.;
- флегмоны, нагноения, фурункулы, абсцессы в области голени, бедра, ягодицы, паховой зоны;
- воспаление паховых лимфатических узлов с накоплением в них патогенной микрофлоры;
- общее заражение крови, сепсис;
- осложнения аппендицита в виде гнойного перитонита в анамнезе;
- патологии прямой кишки (трещины, геморроидальные узлы, проктит и парапроктит).
От воспаления подвздошно-поясничной мышцы страдают лица, болеющие деформирующим остеоартрозом тазобедренного сустава, пояснично-крестцовым остеохондрозом с нарушением иннервации нижних конечностей.
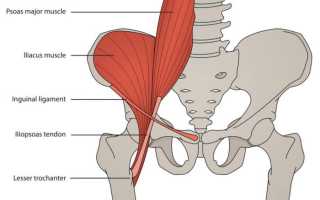
Клинически значимая анатомия
Подвздошно-поясничный мышечный комплекс состоит из трех мышц, которые включают подвздошную мышцу, большую и малую поясничные мышцы. Подвздошная мышца берет начало в подвздошной ямке и прикрепляется к сухожилию поясничной мышцы и малому вертелу бедренной кости. Большая поясничная мышца также прикрепляется к малому вертелу бедренной кости, а начинается от многочисленных структур, включая поперечные отростки поясничных позвонков, межпозвонковых дисков и краев тел позвонков от Тh12 до L5 и сухожильной дуги. Наконец, малая поясничная мышца берет свое начало от тел позвонков Тh12 и L1 и прикрепляется к подвздошно-лобковому возвышению и подвздошной фасции. Малая поясничная мышца имеется только у 60% людей.
Большая поясничная мышца и подвздошная мышца сливаются на уровне L5-S2 позвонков. Перед прикреплением к малому вертелу ППМ выходит из полости таза в область бедра (под паховой связкой, где она пересекает переднюю часть вертлужной впадины, между передней нижней подвздошной остью (латерально) и подвздошно-лобковым возвышением (медиально). Самая большая бурса тазобедренного сустава — это подвздошно-поясничная бурса, которая расположена глубоко в подвздошно-поясничном мышечно-суставном соединении и спереди капсулы тазобедренного сустава. Считается, что бурса сообщается с тазобедренным суставом у ~15% пациентов.
Иннервация
- Подвздошный компонент ППМ иннервируется бедренным нервом (состоит из передних ветвей L2-L4).
- Поясничный компонент ППМ иннервируется ветвями поясничного сплетения (передние ветви L1-L3).
Функция
- Сгибание бедра и туловища.
- Участие в наружной ротации бедренной кости.
- Латеральное сгибание поясничного отдела позвоночника.
Лечение
На ранних стадиях синдрома пояснично-подвздошной мышцы (за исключением случаев возникновения данного синдрома при патологии органов брюшной полости и органов малого таза) производится методом постизометрической релаксации, в случае неэффективности выполняется лекарственная блокада мышцы. Комплексное лечение включает методы стабилизации поясничного отдела позвоночника (режим разгрузок, бандаж, лечебную гимнастику с целью укрепления мышц туловища), общеукрепляющую, противовоспалительную медикаментозную терапию, гидрокинезотерапию, миорелаксанты.
Причины появления заболеваний органа
Функциональные нарушения в работе мышцы возникают вследствие неправильной ее работы: спазма, перерастяжения, перенапряжения, защемления, переутомления, длительного отсутствия движений в мышцы или ходьбы в неудобной обуви.
Поясничная мышца находится в тазу, в поясе нижней конечности, поэтому травмирование мышцы может произойти при повреждении таза или при избыточных движениях ноги в тазобедренном суставе (ротации кнаружи, отведении, сгибании).
Боль в поясничной мышце может быть вызвана нарушением кровоснабжения мышцы вследствие сдавления сосуда опухолью, аневризмой, перекрытия просвета сосуда тромбом, атеросклеротической бляшкой, сужения артерий на фоне некомпенсированного высокого артериального давления.
Боль в поясничной мышце может быть вызвана повреждением иннервирующих ее нервных стволов или сдавления их вследствие искривления позвоночника.
Боль в мышце может возникать на фоне инфекционного заболевания: вирусной (вирус Коксаки, грипп) или бактериальной (бруцеллез, лептоспироз) инфекции. Инфекционный агент может проникнуть в мышцу через прямую рану или через кровь. В мышце возможно формирование гнойных болящих абсцессов.
Отдельно выделяют эпидемическую миалгию при заражении вирусом Коксаки. Боли в мышцах при этом заболевании сопровождаются лихорадкой, рвотой и поносом. Болезнь часто протекает в виде вспышек в детских коллективах.
Токсическое системное повреждение мышц возможно при приеме внутрь токсических веществ (алкоголя, ботулотоксина), передозировке любых лекарственных препаратов, отравлении ядовитыми веществами (свинцом, угарным газом).
Отмечено появление болей в мышцах, как побочный эффект, при приеме препаратов, снижающих холестерин (статинов).
Боль в мышцах довольно частый симптом аутоиммунных заболеваний, таких как ревматическая полимиалгия, болезнь Стилла у взрослых, гранулематоза Вегенера, узелкового полиартериита, системной красной волчанки, миофасциального синдрома, полимиозита, дерматомиозита и многих других.
Аутоиммунные заболевания диагностируются врачом ревматологом на основе подробного анализа анамнеза, клинической картины и подтверждаются при помощи лабораторно-инструментальных методов исследования.
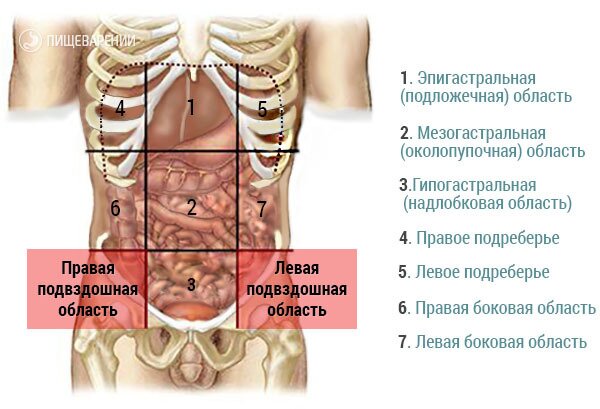
Какие заболевания локализуются в пределах этой области
Боль в подвздошной впадине сигнализируют о заболевании. Болевые ощущения могут быть постоянными и периодическими, резкими и ноющими. Они могут появиться при тяжёлых физических нагрузках, при длительном отсутствии стула, переедании и без видимых причин.
Болезненные приступы в подвздошной области чаще всего сигнализируют о заболеваниях органов ЖКТ. Но рядом с ними находятся половые и мочевыводящие органы, поэтому причина боли может быть разной.
Если у вас заболел живот с правой или левой стороны, нужно обращаться к терапевту. При необходимости он порекомендует посетить узких специалистов: проктолога, гинеколога, хирурга, гастроэнтеролога.
После изучения внешних признаков и симптомов врач поставит точный диагноз. В некоторых случаях может потребоваться колоноскопия или ректороманоскопия кишечника, УЗИ почек, жёлчного пузыря, поджелудочной железы и органов малого таза, фиброгастроскопия.
Помните, что боли в нижней части живота могут сигнализировать о серьёзной проблеме со здоровьем и необходимости обращения за срочной неотложной помощью.
При сильно выраженных болевых ощущениях нельзя принимать анальгетики. Многие из них эффективно снижают чувствительность, тем самым, затрудняя постановку диагноза.
Наиболее частые заболевания, при которых возникает боль в подвздошной области:
- воспаление червеобразного отростка.
- воспаление подвздошных лимфатических узлов и забрюшинной клетчатки.
- заворот сигмовидной кишки.
- гинекологические заболевания.
- воспаление семенных пузырьков.
- осложнения после простатита.
- абсцессы подвздошно-поясничной мышцы.
- остеохондроз.
- урологические нарушения.
- дисбактериоз кишечника.
- глистные поражения.
- воспалительные процессы в желудочно-кишечном тракте.
- бедренная и паховая грыжи.
Симптомы и диагностика разрыва подвздошно-поясничной мышцы
Признаки повреждения подвздошно-поясничной мышцы имеют разную интенсивность, которая напрямую зависит от степени разрыва. К характерным симптомам разрыва подвздошно-поясничной мышцы относится боль в пояснице, которая возникает при наклоне корпуса. Может чувствоваться затекание ноги или онемение. Пострадавшему затруднительно сделать какие-либо движения бедром, например, выпрямить ногу или согнуть её в тазобедренном суставе. Стремительное движение ногой может привести к боли в поясничном отделе. Из-за разрыва подвздошно-поясничной мышцы впоследствии могут развиться хронические заболевания, такие как остеоартроз.

Для постановки диагноза преимущественно используется МРТ. В отдельных случаях в качестве дополнительного метода исследования может потребоваться рентгеновский снимок.
Хирургическое лечение разрыва подвздошно-поясничной мышцы
Пострадавшим, у которых диагностирована тяжелая степень повреждения, назначается хирургическое вмешательство. Оно будет заключаться в рефиксации подвздошно-поясничной мышцы к тазобедренному суставу (если произошел отрыв мышцы) или сшивании волокон между собой. После операции пациент должен будет некоторое время находиться на стационаре. Будет назначена антибиотиковая терапия, благодаря которой удастся предотвратить развитие гнойно-воспалительного процесса. После снятия швов назначат реабилитацию, в курс которой входят массажи, физиотерапия и занятия лечебной физкультурой.

Основные методы терапии
На поздних стадиях патология плохо поддается лечению, поэтому очень важно своевременно обнаружить проблему и приступить к ее устранению. Как правило, назначается комплексная терапия, включающая в себя следующие мероприятия:
- прием медикаментозных препаратов;
- разгрузочный режим;
- мануальная терапия;
- ношение бандажа;
- лечебная физкультура.
Какие именно лекарственные средства назначить решает врач индивидуально для каждого пациента в зависимости от поставленного диагноза. Для быстрого достижения положительного результата требуется комплексная терапия, которая предполагает прием следующих препаратов:
- противовоспалительные;
- обезболивающие;
- минеральные обертывания;
- холодные примочки;
- горячие ванночки.
Самостоятельно начинать принимать какие-либо медикаментозные препараты категорически запрещается. Многие заболевания имеют схожую симптоматику, но требуют различного подхода к терапии.
Что означают боли в левой части подвздошной области
Болевые ощущения могут сигнализировать о заболеваниях, связанных с желудочно-кишечным трактом.
При воспалении стенки толстого кишечника (колите) появляется ноющая боль с вздутием живота, ложными позывами на дефекацию, поносом со слизистой примесью. Эти симптомы сохраняются от нескольких дней до нескольких недель. Если не обращаться к врачу заболевание переходит в хроническое и протекает с периодическими обострениями.
Колики в левом боку, усиливающиеся после еды и сопровождаемые частым стулом, кровотечениями из анального отверстия могут быть вызваны неспецифическим язвенным колитом. Для диагностики заболевания потребуется гистологическое и эндоскопическое исследование.
Поражения сигмовидной кишки (опухоли, кровоточащие язвы) сопровождаются мучительными позывами на дефекацию, частым жидким стулом. В каловых массах имеются примеси крови и гноя.
При врождённом удлинении сигмовидной кишки (долихосигме) наблюдается такая же симптоматика.
Диагноз рака сигмовидной кишки основывается на данных ректороманоскопии, фиброколоноскопии и биопсии.
Болевой синдром, вызываемый сужением кишечника и язвами, ночные поносы могут указывать на болезнь Крона. При полном сужении кишки возникают спастические боли, рвота, отсутствие стула. Болезнь Крона определяется после ирригоскопии, эндоскопического исследования с биопсией.
При кишечной непроходимости в левой части подвздошной области схваткообразная боль возникает в любое время вне зависимости от приёма пищи. Часто она сопровождается тошнотой, рвотой, вздутием живота, задержкой стула.
Более тяжёлые симптомы (отсутствие стула, резкие боли, затруднённое дыхание) свидетельствуют о завороте сигмовидной кишки или тонкого кишечника. Для подтверждения диагноза проводят рентгенологическое и ультразвуковое исследование органов брюшной полости.
При таких симптомах немедленно обращайтесь за медицинской помощью. Существует большая вероятность разрыва кишки и развития перитонита.
Болевые ощущения внизу живота слева при раке кишечника обычно плохо выражены. Опухоли мешают продвижению каловых масс, поэтому заболевание сопровождается стойкими запорами и вздутием кишечника. После отхождения кала и газов боли временно прекращаются. Данные о состоянии слизистой кишки, полученные при колоноскопии, помогают подтвердить или исключить заболевание и уточнить месторасположение опухоли.
Паразиты, проживающие в тонкой кишке, могут стать причиной боли с левой нижней стороны живота. Гельминтоз способствует развитию непроходимости кишечника.
Боли в левой части подвздошной области возникают при: гепатите, язве желудка, хронических гинекологических патологиях, расширении вен в малом тазу, внематочной беременности. Обычно они сопровождаются другими симптомами.
Только специалист может выявить патологию и назначить лечение.
Тревожные признаки
Даже если боль слабая, или известна ее причина, с визитом к врачу лучше не затягивать. Есть случаи, когда требуется срочный вызов «неотложки». К ним относятся:
- мучительные болезненные ощущения, не проходящие более трех часов и не унимаемые анальгетическими препаратами;
- серьезные механические повреждения тканей и органов;
- болезненность по всей области брюшины при нажатии;
- возникновение рвоты, сильного поноса, головокружения;
- неожиданный скачок температуры;
- потеря координации движений, помутнение сознания, обморок;
- побледнение или иное изменение оттенка кожи;
- тахикардия;
- понижение давления.
Все эти признаки свидетельствуют о необходимости срочной медицинской помощи, а в некоторых случаях, даже операции. Если подобная симптоматика сочетается с болевым синдромом над паховой складкой или подреберье, следует вызывать скорую помощь.
История
В анамнезе часто встречаются указания на глубокие боли в паху или боли, распространяющиеся по передней поверхности бедра. Первоначально боль может провоцироваться началом активности, вскоре после этого уменьшаясь. Симптомы могут прогрессировать до постоянной боли во время активности, которая уменьшается только с отдыхом, и, наконец, до наличия боли как при активности, так и во время отдыха. Диагноз обычно ставится с задержкой, и среднее расчетное время между начальными симптомами и постановкой диагноза составляет от 32 до 41 месяца.
- Перемежающаяся боль в паху, которую обычно описывают как глубокую боль.
- Симптомы ухудшаются с активностью (особенно ударами ногой) и облегчаются с отдыхом. К другим отягчающим факторам можно отнести завязывание шнурков, вставание после длительного сидения и ходьбу в гору.
- Слышимые щелчки или ощущение защемления в области бедра или паха.
- Могут быть зарегистрированы корешковые симптомы, распространяющиеся вдоль передней части бедра к колену.
- Дисфункция поясничной мышцы обычно связана с различными жалобами на пояснично-крестцовую область, которые могут включать боль в пояснице, дискомфорт в области ягодиц или бедра и неспособность стоять полностью прямо.
Симптомы синдрома пояснично-подвздошной мышцы
Если болит подвздошно-поясничная мышца, то это сложно не заметить. Неприятные ощущения сковывают движения. В месте расположения мышцы определяется пульсирующая нарастающая боль. Особенно выражены симптомы подвздошно-поясничной мышцы при формировании абсцесса. В этой ситуации отмечается повышение температуры тела, общая слабость, недомогание, озноб, холодный пот, головная боль.
Боль пояснично-подвздошной мышцы может возникать как при воспалении, так и после перенесенной травмы. При неудачном падении, подъеме из положения сидя можно получить небольшое по площади растяжение сухожилия или фасции. Эта травма даст достаточно выраженный болевой синдром в области тазобедренного сустава и крестца.
Если болит подвздошно-поясничная мышца, то симптомы во многом зависят от формы патологии:
- серозная характеризуется быстрым нарастанием признаков воспаления, при ней не образуется гнойного содержимого, мышца спазмируется;
- серозно-гнойная форма отличается более тяжелым течением, внутри мышцы образуется нагноение, требуется хирургическое рассечение для дренирования внутренней полости;
- гнойная форма отличается быстрым расплавлением мышечных и окружающих тканей, без своевременного этиотропного лечения может привести к инфицированию тканей позвоночника и спинного мозга.
Клинические симптомы синдрома подвздошно-поясничной мышцы часто возникают вновь и вновь поскольку это заболевание часто переходит в хроническую форму течения. Для того, чтобы этого избежать, необходимо проводить эффективную комплексную реабилитацию. Если у вас периодически возникают симптомы спазма пояснично-подвздошной мышцы, то вполне вероятно ранее вы перенесли легкую форму воспаления. После чего в толще мышцы сформировались тяжи из соединительной ткани. Эти атопические очаги не позволяют мышце работать в полную силу и периодически провоцируют обострение.
Обратите внимание на следующие признаки:
- боль иррадиирует в область бедра и поясницы одновременно, что позволяет самостоятельно отличить от остеохондроза;
- болезненность наблюдается в области коленного сустава (особенно при выпрямленной и слегка отведенной в сторону ноге;
- хромота при длительной ходьбе, наступать на ногу становится больно;
- при сидении пациент старается переносить вес дела на здоровую часть таза;
- любые попытки отвести ногу в сторону усиливают болезненность.
Пальпация подвздошно-поясничной мышцы затруднена вследствие её анатомически глубокого расположения. Результативным является только мануальное обследование в области наружного вертела бедренной кости. В этой точке сухожильного крепления подвздошно-поясничной мышцы при спазме и воспалительной реакции наблюдается резкая болезненность при надавливании.
Для дифференциальной диагностики используется рентгенографический снимок, УЗИ, пункция предполагаемого очага нагноения, МРТ обследование.
Упражнения, нацеленные на балансировку мышц таза, разблокировку КПС
Ложитесь на ровную поверхность, между колен установите йоговский кирпич или обычную книгу подходящего размера, пятки поставьте вместе.

Мощно сдавливайте кубик коленями в течение 10 секунд (можно услышать громкий щелчок в области таза – это нормально), по истечении этого времени расслабьтесь – повторить 5 раз 2-3 раза в день в течение 2 недель.
Переставьте кубик узкой стороной, чтобы включить другие мышцы, и повторите 2-3 цикла напряжения-расслабления в коленях.

Со стороны боли захватите ногу руками в колене и подтягивайте мимо плеча как можно дальше, в самый конец амплитуды с задержкой на 1-2 секунды в этом положении, другая нога при этом не должна отрываться от пола или кушетки. Повторять также, как предыдущие упражнения, но по 15 раз. Если есть боль области таза, пропустите этот этап, велика вероятность блокировки тазобедренного сустава.

Со здоровой стороны проводить упражнение не надо, так как там с тазовым крылом все в порядке, можем только навредить.
Возьмите какую-нибудь трость или палку, например, от швабры, пропустите под коленным суставом здоровой ноги, больную ногу приведите в похожее положение под тростью.

Держите палку крепко руками и надавите на нее ногами таким образом, чтобы получился эффект ножниц. Удерживайте напряжение в течение 10 секунд с последующей релаксацией. Повторять 5 раз, поменять ноги местами и снова надавите.
Следующее упражнение выполняется ассиметрично только со стороны боли. Захватите здоровую ногу в колене руками и натяните руки ногой так, чтобы получился треугольник стабилизации корпуса и согнутой конечности.

Больную ногу поставьте ближе к ягодице, натяните руки и оторвите таз от поверхности, подняв его вверх.

Медленно опускаемся на стол, слегка касаемся поверхности, не расслабляясь, и снова уходим наверх. Максимальную точку достигаем наверху, задерживаемся в ней на 1-2 секунды и снова медленно уходим вниз. Повторять 5-10 раз. Дополнить упражнения можно расслабляющим массажем тазобедренного сустава (выполняется у профессионального мануального терапевта).
Расслабляющая гимнастика
Комплекс для расслабления выполняют при любом уровне физической подготовки.
Первое занятие
Пациент ложится на здоровый бок, под область поясницы кладут маленькую подушку. Ноги нужно подтянуть к животу под углом 90 градусов так, чтобы голени и стопы свисали с кровати. Начнется расслабление спазмированной мускулатуры.
Через 1-2 минуты стопы и голени поднимают так, чтобы они оказались параллельно полу, в напряжении. Держат положение до 10 секунд и расслабляются. После этого нужно потянуться, выпрямив ноги.
Второе занятие
Выполнять упражнение нужно в положении стоя рядом со стеной:
- Встают на стопку книг или подставку одной ногой, другая конечность должна свисать, не касаясь пола.
- Руками тянутся вверх, до максимально возможной точки. Расслабляются и удерживают положение. Можно удерживаться за опору – потолок или перекладину турника.
- На выдохе свисающую ногу подтягивают к положению второй конечности, опирающейся на книги.
Затем повторяют со второй ногой. После разминки нужно полежать на кровати, чтобы растяжка мышц была полной и не травматичной.
Третье занятие
- На область ноги под пальцами набрасывают полотенце и удерживают его концы обеими руками, тянут на себя.
- Нога должна подняться до 80-90 градусов над полом.
- Если боль появляется при подъеме ноги выше 25-30 градусов, это указывает на спазм.
- Нужно добиться комфортного положения, в котором нет боли.
- Затем пальцами ноги начинают давить на полотенце, оказывая сопротивление рукам в течение 7-15 секунд.
- Постепенно расслабляются, пытаясь поднять ногу выше.
Если упражнение выполняется правильно, болезненные ощущения потихоньку будут преодолеваться. Это указывает на хорошую проработку и расслабление ППМ под спазмом.
Выполнять упражнения на укрепление, растяжку и расслабление мышечных структур при укороченной ППМ сначала можно под руководством тренера в зале лечебной физкультуры или другом тренажерном помещении. Затем можно перейти на домашнюю разминку. Снять спазм ППМ и удлинить укороченную мускулатуру гимнастикой гораздо проще, чем использовать медикаменты.
Виды повреждений подвздошно-поясничной мышцы
Повреждение подвздошно-поясничной мышцы может возникать при травме, воспалении, нарушении кровоснабжения и иннервации, инфицировании. Часто воспаление возникает в качестве реакции на раздражение остеофитами, образующимися на телах позвонков и разделяющих их межпозвоночных дисках. При растяжении сухожильного и связочного аппарата подвздошно-поясничная мышца может подвергаться компрессии за счет образования плотного отека окружающих её тканей. Сама подвздошно-поясничная мышца может подвергаться растяжению и даже разрыву при чрезмерной амплитуде подвижности в боковой проекции в тазобедренном суставе
Поэтому следует очень осторожно подходить к занятиям физкультурой и художественной гимнастикой в части того, чтобы научиться самостоятельно сесть на шпагат. Иногда такие попытки оканчиваются разрывом подвздошно-поясничной мышцы
Восстановление потребует длительного периода реабилитации.
Степени тяжести повреждения подвздошно-поясничной мышцы
Повреждения подвздошно-поясничной мышцы можно разделить на три степени: легкую, среднюю и тяжелую. Если пострадавший испытывает небольшие трудности при разгибании бедра в тазобедренном суставе, то это, скорее всего, легкая степень повреждения – растяжение небольшого количества волокон.
К среднему типу травмы можно отнести разрыв до 30 процентов волокон мышцы. При таком повреждении процесс восстановления может занять до трех месяцев.
Полный разрыв подвздошно-поясничной мышцы говорит о тяжелой степени травмы. Такое повреждение лечится исключительно хирургическим методом и требует более длительного периода восстановления.