Причины
Смещение позвонков могут вызывать следующие причины:
- травма спины. Ушибы, вывихи, подвывихи и переломы могут вызвать смещение позвонков как сразу после травмирования, так и в будущем;
- дегенеративные процессы в позвоночном столбе – артроз, остеохондроз, спондилоартроз и пр.;
- врожденные аномалии развития позвоночных дужек или фасеточных суставов;
- новообразования;
- перенесенные инфекции;
- систематическое и длительное пребывание в статичной позе;
- погрешности в ходе оперативных вмешательств на позвоночных структурах;
- возрастные изменения, сопровождающиеся сужением позвоночного канала и артропатией на фоне нарушения обмена веществ;
- интенсивные спортивные тренировки или тяжелый физический труд.
Внимание: антелистез позвонка может спровоцировать и низкая физическая активность, поскольку недостаток движения существенно ослабляет мышечный корсет. Патология может быть острой и хронической, стабильной и нестабильной
Нестабильный тип отличается тем, что при смене положения или прекращении движений «съехавший» позвонок становится на место. Соответственно, и симптомы то появляются, то исчезают. Такая патология носит название «псевдоантеспондилолистез», при котором возникают условия для избыточной амплитуды движений
Патология может быть острой и хронической, стабильной и нестабильной. Нестабильный тип отличается тем, что при смене положения или прекращении движений «съехавший» позвонок становится на место. Соответственно, и симптомы то появляются, то исчезают. Такая патология носит название «псевдоантеспондилолистез», при котором возникают условия для избыточной амплитуды движений.
Причиной нестабильности позвоночно-двигательного сегмента может быть не только патология позвоночных структур, но и слабость связочно-мышечного аппарата. Чаще всего к появлению нестабильности приводят дегенеративные изменения вследствие снижения высоты межпозвоночного диска. В этом случае повышается объем движений в вышерасположенном сегменте.
Ключевую роль в развитии псевдоантеспондилолистеза играют крепкие мышцы спины, поскольку они могут компенсировать чрезмерную подвижность при нестабильности. Однако постоянные боли вынуждают человека ограничивать двигательную амплитуду, в результате чего мышцы атрофируются, а нестабильность прогрессирует.
Продолжительная нестабильность вызывает не только изменения в мышцах, но и способствует появлению костных наростов – остеофитов. Таким образом организм пытается компенсировать площадь тела позвонка. Направление краев остеофитов в сторону спинномозгового канала создает условия для стеноза, при котором сдавливаются спинной мозг и нервные корешки.
Внимание: нестабильность ПДС встречается только в шейном и поясничном отделах, так как грудной отдел отличается анатомической ригидностью.
Особенности патологии
О такой опухоли в медицине заговорили недавно, после появления томографии. Так как протекает патология бессимптомно, в большинстве случаев ее не диагностируют. А обнаруживается такая опухоль случайно. Называется образование гемангиомой тела позвонка, так как оно любит локализоваться в позвоночнике. Чаще всего поражается грудной отдел – позвонки от th2 до th12. Другие области позвоночника опухоль выбирает реже.
Кроме этих особенностей гемангиома характеризуется другими признаками:
- это доброкачественное образование, которое медленно растет и не распространяется;
- чаще всего выявляется у людей после 40 лет, в основном – у женщин;
- поражается в большинстве случаев один позвонок, например, l2 или l3, но иногда может встречаться гемангиоматоз – множественные опухоли;
- такое образование обычно никак не проявляется и часто протекает без лечения;
- от 3 до 10% случаев подобных опухолей разрастаются до таких размеров, что могут сдавливать спинной мозг или нервные корешки, а также провоцировать компрессионный перелом позвоночника.
Довольно часто пусковым механизмом образования опухоли становятся повышенные нагрузки на позвоночник или травмы
Влияние повреждений L4 позвонка на здоровье
Основная функция позвоночника в целом — это поддержание структуры тела и защита спинного мозга. L4 позвонок, расположенный в нижней части поясницы, играет особую роль, так как он подвергается наибольшей нагрузке. В случае травмы этого позвонка, может возникнуть ряд проблем со здоровьем.
Одна из основных проблем, которые могут возникнуть при повреждении L4 позвонка, — это боли в пояснице. Повреждение может вызвать острую боль, которая мешает нормальному функционированию и ограничивает движения. В некоторых случаях, если повреждение серьезное, может потребоваться хирургическое вмешательство.
Кроме того, повреждение L4 позвонка может привести к смещению смежных позвонков и стенозу спинного канала. Это может вызвать давление на спинной мозг и нервные окончания, что приводит к боли, онемению и ощущению ослабления мышц нижних конечностей.
Важно отметить, что повреждение L4 позвонка может иметь также психологическое влияние на здоровье. Ограничение движений и постоянная боль могут вызывать депрессию, тревогу и раздражительность
Если возникли симптомы повреждения L4 позвонка, необходимо обратиться к врачу для диагностики и назначения соответствующего лечения. Регулярное наблюдение у специалиста позволит избежать осложнений и восстановить здоровье.
Клиническая картина
Симптомы грыжевой патологии появляются уже на первых стадиях развития. Так, человек начинает ощущать боль в области нижней части спины. Болевой синдром усиливаться, когда пациент занимается физическим трудом, упражнениями.
Кроме того, наличествуют следующие признаки:
- отеки в пояснице, простреливающие и ноющие боли;
- болевой синдром имеет свойство распространяться на таз и нижние конечности, ягодицы;
- нарушаются все виды чувствительности: температурная, тактильная; пациент жалуется на то, что он хуже воспринимает ощущения;
- парестезии в виде онемения, покалывая, появляется ощущения ползания мурашек по коже;
- вегетативные расстройства: резкое похолодание или потепление кожи, чрезмерная потливость;
- расстройства функциональности тазовых органов: нарушение мочеиспускания, утрудненный акт дефекации; у мужчин снижается либидо, ослабляется эректильная функция, у женщин – дефекты деторождения;
- слабость при разгибании стопы.
Функции позвонка L4 в организме человека
- Поддержка тела: позвонок L4 вместе с другими поясничными позвонками образует опору для всего туловища. Он поддерживает вес головы, шеи и торса, обеспечивая устойчивость и правильное положение позвоночника.
- Защита спинного мозга: позвонок L4 формирует часть позвоночного канала, в котором расположен спинной мозг. Он обеспечивает надежную защиту для нервной ткани, предотвращая ее повреждение и травмы.
- Поддержка движения: благодаря гибкости позвонка L4 и его суставам, человек может выполнять различные движения и изменять положение тела. Позвонок L4 играет важную роль в поддержании баланса и координации движений.
- Распределение нагрузки: позвонок L4 совместно с соседними позвонками аккуратно распределяет нагрузку на позвоночник при ходьбе, беге и поднятии тяжестей. Он помогает снизить возможность повреждений и перегрузок позвоночника.
- Сохранение гибкости: позвонок L4 обладает определенной степенью гибкости, что позволяет позвоночнику согибаться и выполнять различные движения. Это позволяет человеку поддерживать правильную осанку и выполнять повороты и наклоны тела.
Указанные функции позвонка L4 делают его неотъемлемой частью позвоночного столба и основой правильной работы организма человека.
Профилактика и прогноз
Чтобы предупредить антелистез, рекомендуется избегать длительного нахождения в статичной позе и переохлаждения, дозировать физические нагрузки, использовать для сна качественные ортопедические матрасы и подушки, правильно питаться, отказаться от вредных привычек. Если есть дегенеративно-дистрофические изменения позвоночного столба, нельзя игнорировать советы врача по поводу лечения и корректировки образа жизни. В противном случае возможно быстрое развитие антелистеза.
При задержке либо учащении мочеиспускания, расстройстве стула и прочих нарушениях функций органов малого таза рекомендуется проконсультироваться с нейрохирургом. Заболевание, выявленное на начальной стадии, имеет благоприятный прогноз. Его можно устранить консервативными способами терапии. Исход патологии на поздней стадии зависит от успешности операции. Существует высокая вероятность проявления осложнений.
Этапы формирования
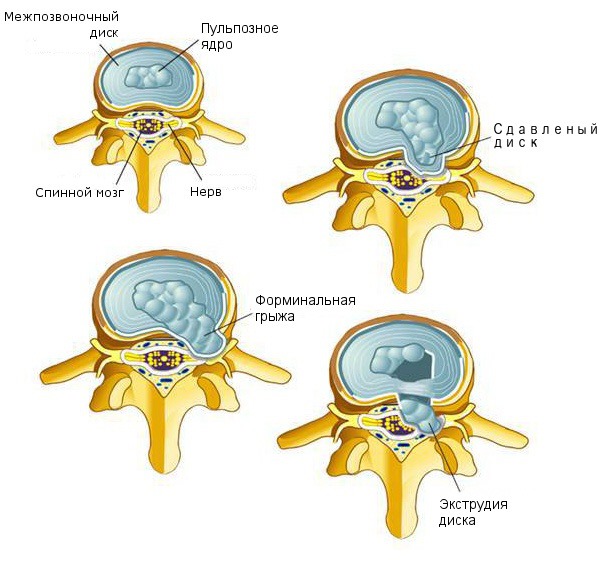
В период своего развития выпячивание проходит через четыре стадии:
- Этап протрузии. В зоне фиброзного кольца формируется небольшая по размерам трещинка, через которую может пройти часть ядра. Если же в это время остановить воздействие провоцирующих факторов – «рана» затянется. В этом время диаметр выпирания составляет до 3 мм.
- Вторая стадия – выпячивание диска. Пульпозное ядро начинает частично смещаться в область межпозвоночного канала. На этом этапе грыжа уже начинает сдавливать нервные корешки и немного спинной мозг. Мышцы переходят в состояние спазма. Размеры достигают 5 мм.
- Экструзия – усиление выпячивания диска. Внешняя оболочка диска разрывается. Во время этой стадии больной испытывает сильные боли в области поясницы.
- Выпадение центральной части диска – ядра. Формируется полноценная грыжа. Возникает сильная компрессия спинного мозга и нервных волокон. Появляется вероятность развития воспалительных процессов, могущие распространиться на всю часть периферической нервной системы. Постепенно диск претерпевает кальцинацию – отвердевает, полностью теряя свою функцию.
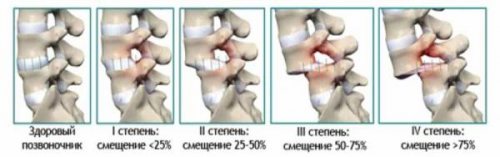
Клинические проявления поясничного антелистеза
Жалобы больных зависят от места смещения. При изменении положения 3 поясничного позвонка нарушается иннервация тазовых органов, функционирование репродуктивной системы, наблюдается спазм спинных мышц. При смещении L4 возникают корешковые боли и неприятные ощущения в области промежности и ягодиц, уменьшается их чувствительности. Антелистез L5 позвонка сопровождается болями в пояснице, которые плохо поддаются обезболивающей терапии. Больные занимают вынужденное положение. Характерный стеноз спинного канала, непроизвольное мочеиспускание или дефекация, неподвижность мышц спины в области поясницы. У пациентов меняется осанка и походка, нижние конечности атрофируются. Дальнейшее развитие заболевания приводит к инвалидности.
Все этапы развития болезни
Всего существует 3 этапа развития. На первом этапе возникают микротрещины в фиброзном кольце. Вследствие данного действия появляется преобразование самой структуры фиброзного кольца. Кольцо может раздробиться на две трети его величины. В этот момент у больного появляются острые колики, которые быстро исчезают.
На втором этапе появляется выпячивание диска на 2-3 мм. Спазмы становятся более продолжительными и отдают в какую-то часть тела (поясницу, ноги или ягодицы). При этом человек ощущает дискомфорт, который ограничивает физическую активность. В этот период еще можно проводить безоперационное лечение без приема препаратов. Больному рекомендуется прохождение лечебной физкультуры для улучшения и усиления мышечной активности.
Третий этап сопровождается разрывом фиброзного кольца и выпячиванием диска. Спазмы становятся настолько острыми, что при движении человек испытывает боль, которая отдает в какую-то часть тела еще более усиленно, чем на втором этапе. В данный период наблюдается покалывание, напряжение в мышцах ног. После третьей фазы развивается межпозвоночная грыжа.
Виды
Все грыжи делят в зависимости от их расположения на передние (вентральные) и задние (дорзальные). Передние диагностируются редко и не представляют серьезной опасности для здоровья больного, поскольку формируются в направлении брюшной полости и не способны оказать существенного отрицательного влияния на функционирование внутренних органов.
Основную опасность представляют собой задние межпозвонковые грыжи L3—L4. Они образуются в направлении позвоночного канала, в котором на уровне 3 и 4 позвонков проходит крупнейшее нервное сплетение – конский хвост. Он является продолжением спинного мозга, а образующие его нервы отвечают за иннервацию нижних конечностей. Поэтому такие грыжи способны приводить к защемлению нервов и провоцировать неврологические расстройства разной степени тяжести.
В зависимости от того, в каком сегменте диска образуется выпячивание, дорзальные межпозвоночные грыжи L3—L4 делят на:
- Медианные или центральные – образуются точно по центральной оси диска и являются наиболее благоприятными с точки зрения протекания. Они провоцируют возникновение выраженных симптомов только по достижении очень крупных размеров.
- Парамедианные или латеральные – формируются слева или справа от центральной линии диска в направлении позвоночного канала в проекции манжетки нервного корешка. Они имеют менее благоприятное течение, так как при гораздо меньшей величине способны приводить к компрессии чувствительных нервных структур.
- Фораминальные и экстрафораминальные – образуются на боковой поверхности диска в области узких межпозвонковых отверстий, непосредственно через которые проходят нервные корешки. Поэтому такие грыжи представляют наибольшую угрозу с точки зрения развития неврологического дефицита и раньше других провоцируют появление выраженных симптомов. При этом из-за особенностей расположения их сложно диагностировать.
- Диффузные – формируются по всей поверхности межпозвонкового диска и при достижении большой величины способны оказывать тотальное давление на все расположенные в позвоночном канале нервные структуры, провоцируя тяжелейшие неврологические осложнения. Наблюдаются редко.
Отдельно выделяют грыжи Шморля. Они в отличие от других видов образуются на верхней или нижней поверхности диска, т. е. растут в сторону тела позвонка. В результате их давления на губчатую кость, тонкие перегородки разрушаются, что приводит к снижению плотности и прочности тела позвонка. Это резко увеличивает вероятность получения компрессионного перелома даже вне действия травмирующих факторов. Особенно часто такие переломы наблюдаются у пациентов с грыжами L3—L4 пожилого возраста, имеющими так же остеопороз.
Виды межпозвоночных грыж
Перед тем, как начать лечение, необходимо пройти обследование для выявления тактики терапевтического процесса. Благодаря инструментальной диагностике, можно выявить не только локализацию патологического процесса, но и вид грыжевого дефекта позвоночного столба.
- Дорзальная грыжа – выпячивание пульпозного ядра происходит в позвоночный канал, в результате чего ущемляются нервные корешки: заднесрединная (медианная) сдавливает нервные волокна конского хвоста; заднебоковая сдавливает нервные корешки с одной или двух сторон.
- Фораминальная грыжа вызвана стенозом межпозвоночного отверстия в результате отека и способствует компрессии спинномозговых корешков.
- Боковая грыжа сформирована боковым выпячиванием диска и характеризуется бессимптомным течением.
- Передняя грыжа не имеет клинического значения из-за отсутствия нежелательных последствий и клинических проявлений.
- Свободная грыжа – фрагмент ядра выпячивается через заднюю продольную связку, но сохраняет анатомическую связь с диском.
- Перемещающаяся грыжа – вывих пульпозного ядра происходит при интенсивной физической нагрузке и возвращается на физиологическое место в покое.
- Секвестральная грыжа – отрыв фрагмента диска, что опасно сдавлением спинного мозга и развитием аутоиммунного воспаления.
Грыжи дисков могут быть первичными – развиваться после травм и чрезмерной физической нагрузки, а также вторичными и появляться на фоне дегенеративно-дистрофического процесса в позвоночнике. Наиболее опасными считаются медианная грыжа диска L4-L5 и секвестрация хряща, что может вызвать нарушение двигательной активности и привести к инвалидности.
Последствия
При диагностировании фораминальной грыжи врачи рекомендуют исключительно операцию. Если пациент отказывается, то ему назначат курс медикаментозной терапии. Как показывает практика, после лечения таблетками и уколами люди все равно приходят делать операцию.
При дорзальной фораминальной грыже затягивать с лечением не рекомендуют. Она быстро прогрессирует, заметно ухудшая самочувствие. Отсутствие адекватной терапии может стать причиной ухудшения работы нижних конечностей. В зависимости о того, левосторонняя либо правосторонняя протузия у пациента, возможна атрофия левой либо правой ноги пациента.
Затягивать с лечением фораминальной грыжи не стоит, так как она достаточно быстро прогрессирует
В некоторых случаях возможно даже сдавливание парафораминальной грыжей передней артерии, проходящей в спинномозговом канале. Это приводит к ухудшению кровообращения, нехватке кислорода. В результате у больного может произойти инфаркт, который станет причиной паралича.