Лечение
Лечение только оперативное и заключается в устранении причин. Компрессия устраняется путем ликвидации опухоли, гематомы, либо с помощью восстановления целостности позвоночного столба или дренирования гнойного очага.
Может потребоваться ушивание спинного мозга или восстановление нервных окончаний. Нередко проводится пластика позвоночника. Через несколько дней после операции пациента переводят на восстановление, для чего используются средства механотерапии, лечебная физкультура и физиотерапевтические методики.
Для купирования болей, воспаления, недомогания или мышечной слабости назначаются медикаментозные средства (в том числе и первое время после оперативного лечения).
Вот что ты можешь сделать сам
Двигательные ограничения синдрома Брауна-Секара можно уменьшить только хирургическим путем. Поскольку вылечить невозможно, терапия симптоматический. В связи с этим каждый пострадавший может сам активизироваться. После операции, которая обычно проводится, пациенты должны постоянно участвовать в назначенной физиотерапии. Только если пациенты повторяют упражнения дома, у них есть хорошие шансы на удовлетворительную ремобилизацию.
Кроме того, все послеоперационные меры, такие как физический отдых, недопущение стресс, регулярное пребывание на свежем воздухе, диета богатые жизненно важными веществами и здоровый образ жизни считаются очень полезными для процесса заживления. Поскольку симптомы паралича и перспектива жизни в инвалидной коляске являются психологически очень стрессовыми для пострадавших, сопутствующие психотерапия также желательно. Кроме того, группы самопомощи – контакты могут быть установлены через Интернет или у лечащего врача – могут предоставить платформу для обмена опытом. Даже если операция часто восстанавливает подвижность пострадавшим, неврологические нарушения остаются.
Из-за отсутствия чувствительности к боли и температуре в повседневной жизни требуется осторожность.
Пострадавшим следует обращать внимание на достаточное количество тепла и кожа защита соответствующей одеждой, чтобы гипотермия или перегрева не происходит. При отсутствии потоотделения следует позаботиться о достаточном охлаждении.
Также следует проверить возможные источники травм в доме. Пациентам необходимо научиться новому осознанию своего тела и тренировать восприятие своих физических потребностей. Сочетание физических и психотерапия может также помочь в этом отношении.
Причины
Причинами синдрома могут являться:
- травматизм, который привел к повреждению или смещению позвонков (вывихи, переломы, ушибы);
- патологии сосудов (в виде спинальной ангиомы, ишемии, травматической гематомы);
- серьезные порезы, огнестрельные ранения в районе позвоночного столба;
- опухоли доброкачественного либо злокачественного характера, появившиеся из костной, мягкой или нервной ткани (саркомы, менингеомы, глиомы, невриномы);
- гематомы эпидурального характера, абсцессы, сдавливающие спинной мозг;
- появление инфекционной или воспалительной миелопатии;
- наличие рассеянного склероза;
- проблемы с кровообращением;
- контузии.
Прогноз и профилактика
Прогноз патологии благоприятный при правильном и эффективном лечении, которое должно проводиться своевременно. Но заболевание не всегда удается полностью вылечить. Но современные методы лечения дают возможность избежать развития осложнений и улучшить качество жизни пациента.
Специальных профилактических мероприятий по предупреждению развития патологии нет. Врачи рекомендуют соблюдать правила техники безопасности, чтобы не возникло поражение позвоночника. Для этого необходимо знать и соблюдать правила работы на высоте, дорожного движения.
При появлении неприятных симптомов необходимо незамедлительно обратиться в медицинское учреждение для ранней диагностики и лечения заболевания.

Частые вопросы
Какой синдром поперечного поражения спинного мозга на уровне шейного утолщения?
При поражении шейного утолщения спинного мозга (С5—Th1) розвивается периферический паралич верхних и спастический паралич нижних конечностей с потерей всех видов чувствительности ниже верхнего сегмента поражения, нарушения функции тазовых органов по центральному типу, пролежни, двухстороний синдром Бернара – Горнера.
Какие виды чувствительности нарушаются при поражении задних рогов спинного мозга?
Поражение задних корешков спинного мозга характеризуется следующими клиническими проявлениями: опоясывающие боли, стреляющего характера, нарушаются все виды чувствительности, снижаются или выпадают рефлексы, отмечается болезненность в точках выхода корешков, а также симптомы натяжения.
Как понять что проблемы со спинным мозгом?
Сильные боли в спине и в шее,Потеря чувствительности в кистях, ступнях, пальцах,Онемение мышц и слабость в теле,Нарушение координации и баланса,Паралич в любой части тела,Потеря контроля работы кишечника и/или мочевого пузыря.21 сент. 2019 г.
Возможный прогноз
Давать точные прогнозы врачи при постановке такого диагноза не могут. Предотвратить прогрессирование заболевания удается только при точном соблюдении всех врачебных рекомендаций. В этом случае прогноз почти всегда благоприятный. Примерно 90% пациентов сохраняют возможность передвигаться самостоятельно, и контролировать работу тазовых органов. Несвоевременное лечение патологии грозит пациенту следующими патологическими состояниями:
- расстройство функционирования мочеполовых органов;
- гематомиелия;
- интенсивные болевые ощущения в спине и голове;
- кровоизлияния в спинном мозге;
- хронические мигрени;
- разрыв спинного мозга;
- спинальный шок.
Кроме этого, у пациента могут появиться проблемы с потенцией, репродуктивной функцией, недержание мочи или кала, хронические запоры. При разрыве артериовенозной аневризмы в области позвоночника наблюдается острая нестерпимая боль, не купируемая таблетками.
Лечебные мероприятия
Терапия заболевания должна быть направлена на устранение причины его развития. Если в ходе диагностики была выявлена гематома, опухоль, абсцесс, врач удаляет образование, которое сдавливает спинной мозг. Операция может быть двух видов в зависимости от типа и месторасположения сдавливающих мозг образований. После его устранения проводится восстановление цельности позвоночника, в некоторых случаях может потребоваться его пластика.
Также назначаются медикаментозные препараты, способствующие нормализации кровообращения и устранению отеков. К ним относят антикоагулянты, сосудистые средства или дезагреганты. Невролог должен устранить заболевания, которые провоцируют развитие патологии, используя кортикостероидную терапию. Также может быть назначена физиотерапия для нормализации состояния больного.
Обратите внимание! Использование народных средств при данном заболевании запрещено, только врач сможет определить причины его развития и назначить правильное и эффективное лечение. После окончания лечения врач направляет пациента на ЛФК для восстановления способности двигаться
В этом случае может также использоваться лечебная физкультура. Немаловажную роль играет правильное питание и распорядок дня. В период реабилитации родственникам и близким пациента рекомендуется поддерживать его в психологическом и моральном плане, только тогда он сможет восстановиться за короткое время
После окончания лечения врач направляет пациента на ЛФК для восстановления способности двигаться. В этом случае может также использоваться лечебная физкультура. Немаловажную роль играет правильное питание и распорядок дня. В период реабилитации родственникам и близким пациента рекомендуется поддерживать его в психологическом и моральном плане, только тогда он сможет восстановиться за короткое время.
Причины развития нарушения
Спровоцировать развитие заболевания спинного мозга и позвоночника могут самые различные факторы, однако среди всего перечня особое внимание отдается следующим:
- Самыми частыми причинами возникновения заболевания являются различные ушибы, переломы и вывихи позвоночника и спинного мозга. Обычно человек получает их в результате дорожно-транспортного происшествия, во время занятий спортом или выполнении тяжелой физической работы.
- Наличие новообразования в спинном мозгу или позвоночнике(при этом не имеет значения доброкачественная она или злокачественная).
- Развитие инфекционной или воспалительной миелопатии.
- Поражение спинного мозга лучевого характера.
- Изменение нормального уровня кровообращения в спинном мозгу(становится следствием инсульта или эпидуральной гематомы).
- Контузия СМ(спинного мозга).
- Протекание рассеянного склероза.
В независимости от влияния неблагоприятных факторов, которые спровоцировали развитие патологии, существуют факторы риска, которые так же в свою очередь представляют опасность для здоровья человека. К ним относят:
- синдром травматического характера;
- наличие опухолей и новообразований;
- гематогенный синдром;
- инфекционные и воспалительные процессы в организме.
От того, насколько правильно специалист установит причины и разновидности болезни, зависит дальнейшее лечение и восстановление пациента.
 Перерезали половину спинного мозга | Что было дальше
Перерезали половину спинного мозга | Что было дальше
Причины возникновения аномалии
Заболевание возникает в том случае, когда происходит сдавливание спинного мозга, сопровождаемое изменением строения позвоночника, в частности позвонков в определенной его части.
Среди причин, которые способны привести к появлению воспалительного процесса в спинном мозге в его поперечном разрезе, особое значение имеют следующие:
- механические травмы в области спины (различные ранения, перелом позвонков);
- опухолевые новообразования, которые сдавливают и смещают спинной мозг;
- воспалительные процессы в спинномозговых тканях;
- сотрясение и облучение спинного мозга;
- патологическое образование полостей в спинном мозге (сирингомиелия);
- склероз рассеянного типа;
- воспаление рыхлой соединительной ткани эпидурального пространства мозга;
- нарушение кровообращения в артериях мозга.
Самыми распространенными причинами заболевания являются вывихи, ушибы в области позвоночника, а также травмы, полученные в результате дорожно-транспортных аварий и при падении с высоты.
К факторам риска можно отнести тяжелую физическую нагрузку, а также длительные занятия спортом. Нередко синдром развивается у профессиональных спортсменов.
Профилактические мероприятия
Патология опасна и может привести к утрате подвижности и инвалидности. Поэтому многие задумываются, как себя обезопасить от нее. Как таковых профилактических мер не существует, но есть определенные действия, способные минимизировать риск развития синдрома:
- Быть внимательным во время управления автомобилем, чтобы исключить вероятность ДТП.
- Придерживаться правил безопасности при работе на высоте или на опасном оборудовании.
- Обращаться к врачу для прохождения профилактического осмотра или при появлении первых признаков недомогания.
- Следить за осанкой, держать спину ровно при работе за компьютером или пребывании в статичном положении.
Если повреждение или травмы не удалось избежать, важно лечить ее в строгом соблюдении со всеми рекомендациями врача. При появлении ухудшений состояний следует незамедлительно обращаться за медицинской помощью, не допуская осложнений или развития хронических патологий.
Это также является надежным профилактическим мероприятием.
Синдром Броун-Секара считается опасным поражением, для которого характерно появление целого ряда неврологических нарушений. Больному редко удается полностью восстановиться, но при своевременном хирургическом вмешательстве, высоки шансы сохранения нормального качества жизни.
Синдром Броун-Секара и механизм развития
Механизм возникновения синдрома Броун-Секара — сложный процесс, который состоит из нескольких этапов:
- Воздействие негативного фактора на область позвоночника.
- Повреждение нейронов одной половины поперечника спинного мозга с возникновением последующей симптоматики с пораженной стороны.
- Вторая половина поперечника остается неповрежденной, но, несмотря на это, также возникают симптомы (неврологического характера).
Поскольку механизм образования довольно сложный, стоит обратить внимание еще на один момент — почему симптомы возникают с обеих сторон, если повреждается только одна часть. Дело в том, что структура спинномозгового канала представлена большим количеством нейронов и волокон, которые полностью либо частично перекрещиваются друг с другом, а также переходят на противоположную сторону спинного мозга. Дело в том, что структура спинномозгового канала представлена большим количеством нейронов и волокон, которые полностью либо частично перекрещиваются друг с другом, а также переходят на противоположную сторону спинного мозга
Дело в том, что структура спинномозгового канала представлена большим количеством нейронов и волокон, которые полностью либо частично перекрещиваются друг с другом, а также переходят на противоположную сторону спинного мозга.
Развитие данного патологического процесса может спровоцировать целый перечень различных причин:
- травмирования различного характера (падение, травмы, полученные в результате ДТП, ножевые и огнестрельные ранения);
- нарушения циркуляции крови;
- опухолевые образования (невринома, менингиома, саркома);
- инфекции и воспаления в области спинного мозга;
- абсцессы, флегмоны, сдавливающие спинной мозг.
Все же первопричина — травмы и другие факторы, которые вызывают перелом позвоночника, вследствие чего происходит повреждение спинномозгового канала.
Данная патология — симптомокомплекс, характер и выраженность которого находятся в прямой зависимости от варианта патологического процесса, уровня повреждения, количества пораженных нервных волокон.
- кожные покровы холодные на ощупь и покрасневшие;
- исчезновение чувствительности (не ощущается боль, температура, прикосновение);
- ниже уровня возникает паралич либо парез;
- трофические проявления (язвы, пролежни).
- ниже зоны повреждения отсутствует чувствительность;
- в зоне поражения возникает частичная потеря чувствительности.
- ниже области поражения развитие паралича либо пареза конечностей;
- отсутствие кожной и мышечной чувствительности.
Различия в протекании недуга обуславливаются локализацией очага поражения и характеристиками организма больного.
Также рассматривается симптоматика синдрома Броун-Секара на разных уровнях поражения спинномозгового канала:
- Шейный отдел (С1-С2) — на поврежденной части — паралич руки и ноги, потеря чувствительности кожного покрова на лице; на здоровой — потеря чувствительности в зоне шеи, плечей, нижней части лица.
- Шейный участок (С3-С4) — на пораженной половине — паралич, нарушения функционирования диафрагмальных мышц; на здоровой — нарушение чувствительности в конечностях.
- Шейный и грудной отдел (С5-Th1) — на пораженной части — паралич конечностей, потеря глубокой чувствительности с обеих сторон.
- Грудной отдел (Th2-Th12) — паралич ноги, потеря рефлексов и чувствительности на пораженной части; на здоровой — потеря чувствительности в области ноги, ягодицы и поясницы.
- Поясничный (L1-L5) и крестцовый (S1-S2) участок — паралич нижней конечности и потеря чувствительности на поврежденной части; на здоровой — исчезновение чувствительность в промежности.
Патология имеет большой спектр различных проявлений, поэтому перед началом лечения необходимо диагностирование для выявления вида недуга.
Впервые патологию смог описать в 19 веке физиолог и невролог из Франции Шарль Эдуард Броун-Секар, в честь которого было решено назвать синдром. Симптомокомплекс (латеральную гемисекцию спинного мозга) в одинаковой мере диагностируют и у женщин, и у мужчин.
- ухудшением двигательной активности;
- расстройством чувствительности.
По утверждению медиков, в запущенной стадии заболевание неизлечимо. Но если патология диагностируется на раннем этапе, и назначается необходимый комплекс лечебных мероприятий, удается достичь ослабления проявлений и улучшения самочувствия пациента.
Диагностирование нарушения
При обращении в медицинское учреждение, специалисты первым делом собирают анамнез пациента. Они интересуются тем, как давно начали себя проявлять симптомы и с какой интенсивностью развиваются.
Так же важно проверить наличие различных рефлексов и чувствительности всех конечностей. Для того, чтобы диагноз был поставлен правильно, с полной уверенностью и подтверждением врача, больному понадобиться пройти специальный курс медицинских обследований, именно они позволят установить четкую картину болезни и назначить грамотное лечение.
Обследование включает в себя:
- рентгенологическое исследование(дает возможность обнаружить поражение позвоночника на ранних стадиях);
- проведение компьютерной томографиипозволяет выявить проблемы не только в костной ткани, но а так же в мышцах, нервных окончаниях и сосудах;
- МРТ(магнитно-резонансная томография) сегодня считается наиболее информативной, так как совмещает в себе много дополнительной информации, которую невозможно получить ране описанными методами.

Комплекс терапевтических мер
Смотря на то, что вызвало развитие недуга, специалисты принимают решение относительно способов проведения операции, а именно, какие лучше инструменты для этого применить.
Чтобы иметь возможность предотвратить проявление осложнений, оперативное вмешательство должно быть произведено в кротчайшие сроки после подтверждения диагноза!
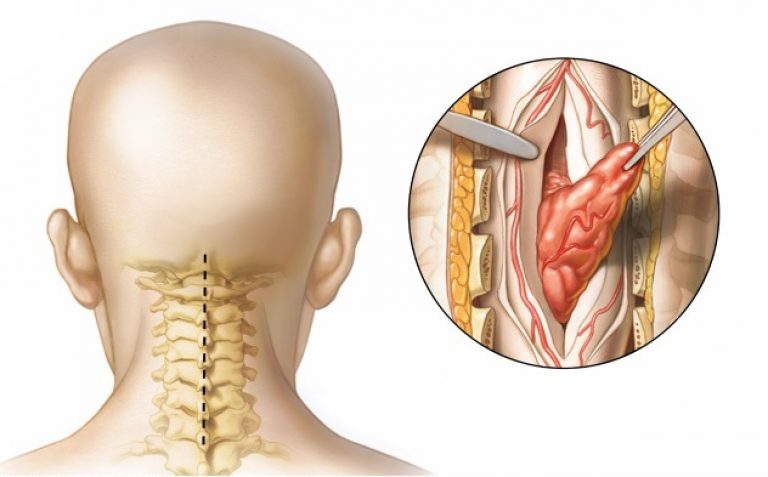
В ходе хирургического вмешательства хирург в первую очередь удалит опухоль или гематому, только после этого он приступит к восстановлению поврежденного позвоночника.
Восстановиться после такой операции больному помогают специальные упражнения, ЛФК, физиотерапевтические процедуры, правильное питание и хорошее настроение, обеспечить которое должны близкие родственники и друзья.
Классификация
Синдром в классическом варианте, изученном неврологом Шарлем Броун-Секаром, встречается редко. Обычно заболевание протекает по альтернативному варианту, отличающемуся от классического течения клиническими проявлениями. В зависимости от симптоматики патологии, выделяют:
- классический синдром – течение болезни полностью соответствует традиционному описанию;
- инвертированный синдром – классические симптомы проявляются на противоположной половине тела;
- парциальный синдром – некоторые симптомы отсутствуют или проявляются в зонах тела, не соответствуя классическому описанию.
Синдром Броун-Секара могут вызывать различные неблагоприятные факторы. В зависимости от причины, повлиявшей на возникновение болезни, выделяют:
- травматический синдром;
- опухолевый синдром;
- гематогенный синдром;
- инфекционно-воспалительный синдром.
Классификация заболевания помогает правильно назначать лечение и вести диспансерное наблюдение после окончания терапии.
Лечение
Основа лечения болезни предусматривает проведение операции. Используется метод декомпрессии. Такое оперативное вмешательство представляет собой устранение сдавливания сосудистых, нервных сплетений и самого спинного мозга.
Декомпрессия бывает двух типов (передней и задней). Какой способ выбрать — решает врач. Тут учитывается местонахождение патологии, ее вид и пр. И в том и в том случае хирург будет убирать патологическое новообразование, которое сдавливает спинной мозг. После следует восстановление позвоночника, ушиваются нервные окончания, сосуды. Если нужно, то сразу делают пластику позвоночного столба.

После радикального лечения, пациента размещают в стационаре. Там происходит его восстановление. Чтобы вернуть двигательную активность и полностью прийти в норму, назначают лечебную физкультуру. Упражнения следует выполнять ежедневно и упорно.
Иногда выписывают и лекарственные препараты. Их применяют как для лечения, так и для профилактики синдрома Броун-Секара.
К ним относятся средства в виде:
- антиоксидантов, антигипоксантов (витамина Е);
- витаминоподобных (тиамина);
- холиномиметиков, антихолинэстеразных (дистигмина бромида);
- холинолитических (тригексифенидила).
Восстановиться полностью удается немногим, общая картина удовлетворительная.
Диагностика синдрома Броун-Секара

Для диагностирования заболевания в неврологии не используют молоточек или иголку с целью определения чувствительности. Врач при осмотре пациента выявляет наличие паралича, нарушение мышечного тонуса. А также изучает их характер и степень выраженности. Затем проводится проверка поверхностной восприимчивости на тех участках, где она снижается.
Потом врач исследует глубокую чувствительность при помощи специальных тестов, камертона и грузиков, выявляет нарушения сухожильных рефлексов. Это дает возможность поставить точный диагноз, а также выявить уровень и точное месторасположение поражения. Для анализа потоотделения применяют метод Минора.
Также обязательно проводят исследование спинномозговой жидкости для определения характера патологического процесса. Для этой цели используют ликвородинамические пробы.
Врач обязательно должен выявить причину патологии. Для этого применяется рентгенография, УЗИ, КТ и МРТ, а также иные диагностические методики. Все это позволяет установить поражение мозга, место его расположение, наличие травм, смещение позвонков или отломков, установить состояние сосудов, нервов и позвоночника.
Причины развития нарушения
Спровоцировать развитие заболевания спинного мозга и позвоночника могут самые различные факторы, однако среди всего перечня особое внимание отдается следующим:
В независимости от влияния неблагоприятных факторов, которые спровоцировали развитие патологии, существуют факторы риска, которые так же в свою очередь представляют опасность для здоровья человека. К ним относят:
- синдром травматического характера;
- наличие опухолей и новообразований;
- гематогенный синдром;
- инфекционные и воспалительные процессы в организме.
От того, насколько правильно специалист установит причины и разновидности болезни, зависит дальнейшее лечение и восстановление пациента.
Причины развития нарушения
Спровоцировать развитие заболевания спинного мозга и позвоночника могут самые различные факторы, однако среди всего перечня особое внимание отдается следующим:
- Самыми частыми причинами возникновения заболевания являются различные ушибы, переломы и вывихи позвоночника и спинного мозга. Обычно человек получает их в результате дорожно-транспортного происшествия, во время занятий спортом или выполнении тяжелой физической работы.
- Наличие новообразования в спинном мозгу или позвоночнике (при этом не имеет значения доброкачественная она или злокачественная).
- Развитие инфекционной или воспалительной миелопатии.
- Поражение спинного мозга лучевого характера.
- Изменение нормального уровня кровообращения в спинном мозгу (становится следствием инсульта или эпидуральной гематомы).
- Контузия СМ (спинного мозга).
- Протекание рассеянного склероза.
В независимости от влияния неблагоприятных факторов, которые спровоцировали развитие патологии, существуют факторы риска, которые так же в свою очередь представляют опасность для здоровья человека. К ним относят:
- синдром травматического характера;
- наличие опухолей и новообразований;
- гематогенный синдром;
- инфекционные и воспалительные процессы в организме.
От того, насколько правильно специалист установит причины и разновидности болезни, зависит дальнейшее лечение и восстановление пациента.
Классификация
Любое проявление травмы позвоночника, которое представляет собой неполное повреждение (гемисекцию), можно назвать частичным, неполным синдромом Броун-Секара.
Синдром Брауна-Секварда характеризуется потерей моторной функции (гемипараплегией), потерей чувства вибрации, тонкого осязания, проприоцепции (позиционного ощущения), двухточечной дискриминации и признаками слабости на ипсилатеральной (той же стороне) травмы позвоночника.
Это является результатом поражения, затрагивающего дорсальный столб-медиальный тракт лемнискуса, который несет тонкие сенсорные волокна. Также кортикоспинальный тракт, который несет моторные волокна. С противоположной стороны поражения наблюдается потеря боли, ощущение температуры, прикосновения на 1, 2 сегмента ниже уровня поражения.
Двусторонняя атаксия возникает при поражении вентрального, дорсального спиноцеребеллярного трактов.
Болевые, температурные, чувствительные волокна переносятся по спиноталамическому. Они рассекаются на уровне спинного мозга. Следовательно, поражение полусреза демонстрирует потерю этих модальностей на контралатеральной стороне, сохраняя их на стороне травмы.
Пациент не сможет определить, где к нему прикоснулись. Это связано с тем, что тонкие сенсорные волокна переносятся по медиальному пути лемнискуса. Здесь пути рассекаются на уровне продолговатого мозга.
Следовательно, поражение полусреза дает потерю тонкого прикосновения ипсилатеральной стороне (сохраненной контралатеральной) и грубого прикосновения (разрушение волокон с противоположной стороны) с контралатеральной.
Механизмы возникновения
Синдром Броун-Секара связан с прерыванием боковых кортикоспинальных путей:
- Ипсилатеральный спастический паралич ниже уровня травмы;
- Рефлекс Бабинского ипсилатеральный к проблеме;
- Аномальные рефлексы, признаки Бабинского могут отсутствовать при острой травме.
Прерывание задней части приводит к ипсилатеральной потере тактильной дискриминации, вибрации, ощущения положения ниже уровня разрыва.
Разрыв боковых спиноталамических путей вызывает контралатеральную потерю боли, температурного ощущения, 2–3 сегмента ниже уровня поражения.