Что сделать до визита к врачу
При подозрении на перелом при стрессе не следует затягивать с обращением к врачу. Игнорировать боль нельзя, это может иметь последствия в виде серьезного повреждения кости, длительного лечения и долгого процесса реабилитации.
До посещения врача следует выполнить следующее:
- Отдых. Избегайте весовой нагрузки на поврежденную конечность. Если нет возможности находиться в состоянии покоя, нужно позаботиться о том, чтобы как можно больше разгрузить поврежденную ногу или другую часть тела. Для ноги лучше подобрать обувь с толстой упругой подошвой, нежели тонкий мягкий тапочек.
- Лед. Чем быстрее вы приложите лед к травмированному месту, тем меньше вероятность развития отека. Несколько раз в день (3–4 раза) прикладывайте лед или термопакет из морозилки, обернутые в полотенце, на 20 минут. Следите, чтобы лед не касался непосредственно кожи.
- Легкое сдавливание. Чтобы уменьшить или предотвратить отечность, можно наложить мягкую сдавливающую повязку на поврежденную область.
- Подъем посрежденной конечности. Старайтесь чаще сидеть или лежать, подняв ногу выше уровня сердца.
При подозрении на стрессовый перелом следует обеспечить больной конечности отдых.
Диагностика
В первую очередь необходимо всегда обращать внимание на возникающие симптомы и болевые ощущения, которые, как кажется на первый взгляд, возникают спонтанно и внезапно. При этом достаточно большая часть пациентов не может вспомнить, была ли накануне перед появлением боли травма или нет
Это говорит о том, что не всегда для появления усталостного перелома должен быть явный удар или ушиб в место поражения.
В случае проявления симптомов необходимо обратиться к специалисту —, травматологу.
Помимо определения симптоматики врачи могут провести ряд диагностических исследований, например, рентгенографию.
Иногда с целью лучшего выявления всех особенностей повреждения необходимо дополнительно исследование.
Таким образом стресс перелом большеберцовой кости лучше всего определяется с помощью проведения МРТ, поскольку в подобном случае определение всегда достаточно затруднительно с помощью простого рентгена.
В любом случае, основной задачей пострадавшего является как можно раннее обращение к врачу после получения травмы, особенно если есть подозрение на перелом большой берцовой кости, а перелом шейки бедра после получения именно этой травмы развивается достаточно быстро.
Стоит знать, что наименее информативными являются любые диагностические меры при переломах в области тазобедренных костей.
Для точной диагностики врач может попросить пациента выполнить некоторые тесты на физическую активность и наблюдать при этом за реакцией:
- Резкие болевые ощущения при сжимании мышц таза говорят о переломе шейки бедра.
- Проявление болевого синдрома при сгибании ноги в суставе колена и тазобедренном свидетельствуют о переломе крестца.
- Болевые ощущения в области лобковой кости свидетельствуют о переломе этой самой кости.
Какой метод диагностики стрессового перелома выбрать: МРТ, КТ, рентген
Что покажут рентгеновские снимки при стрессовом переломе
- Низкая чувствительность (15%) в ранней стадии
- Увеличение рентгенопрозрачности, неразличимый кортикальный слой и пластинчатая реакция надкостницы с формированием костной мозоли может первоначально не определяться
- Наиболее ценный ранний рентгенологический признак – реакция надкостницы
- Выраженная солидная или пластинчатая реакция надкостницы, линия перелома и формирование костной мозоли часто появляются через несколько недель
- Линия перелома, исчезающая в последующем, является признаком выздоровления.
Что покажут снимки КТ костей при стрессовом переломе
- При стрессовом переломе кортикального слоя КТ может не демонстриро¬вать линию перелома или надкостничное/внутрикостное формирование новой кости через 2-3 нед.
- Стрессовый перелом, повреждающий трабекулы кости, подтверждается диффузным склерозом с грубым краем (над¬костничная мозоль, уплотнение трабекул)
- При более длительном существовании перелома крестца вследствие недостаточности костной ткани
- края перелома закруглены и склерозированы
- Отрицательные значения плотности – ключ к дифференциальной диагностике остеопоротических и посттравматических переломов
- Продольный стрессовый перелом большеберцовой кости (до 10%) может помочь в установлении диагноза.
Что дает сцинтиграфия при стрессовом переломе
- Очень высокая чувствительность
- Более низкая специфичность, чем при рентгенологическом исследовании (дифференциальная диагностика включает опухоли, инфекционный процесс, инфаркт кости, периостит)
- Интенсивное очаговое накопление контрастного вещества через 6-72 ч после травмы (линейное или веретеновидное)
- При нормальных рентгенологических признаках позволяет дифференцировать костные и вне- костные поражения
- В ранней стадии – незначительное усиление накопления контрастного вещества, которое заметно нарастает в поздней стадии
- При двустороннем переломе крестца – признак Хонда (Ноnda): Н-образное накопление контрастного вещества.
Что покажут снимки МРТ костей при стрессовом переломе
- Более высокая чувствительность в Т2-взвешенной последовательности с подавлением МР-сигнала от жировой ткани и последовательности STIR.
- Помощь в установлении диагноза при негативных результатах рентгенологического исследования.
- Стрессовая реакция: раннее повышение интенсивности сигнала (последовательность STIR, Т2-взвешенная последовательность ТSE)
- Интенсивность сигнала сходна с сигналом костного мозга.
- Стрессовый перелом: интенсивность сигнала сходна с сигналом костного мозга
- Во всех последовательностях: гипоинтенсивная линия перелома (обычно перпендикулярная костному мозгу, однако, в редких случаях, в большеберцовой кости может быть параллельна расположенному рядом кортикальному слою)
- Расширение линии перелома может вызывать центральное увеличение интенсивности сигнала
- Часто – выраженная реакция надкостницы с распространенным отеком и накоплением контрастного вещества
- В процессе выздоровления образуется костная мозоль и уменьшаются признаки вышеупомянутых изменений
- Типичное изображение отека в виде бабочки при двустороннем переломе крестца вследствие недостаточности костной ткани.
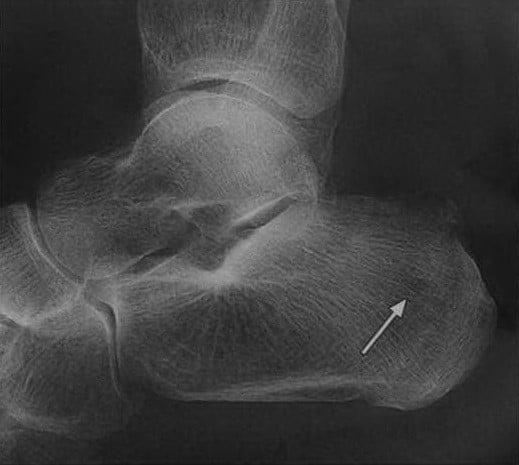
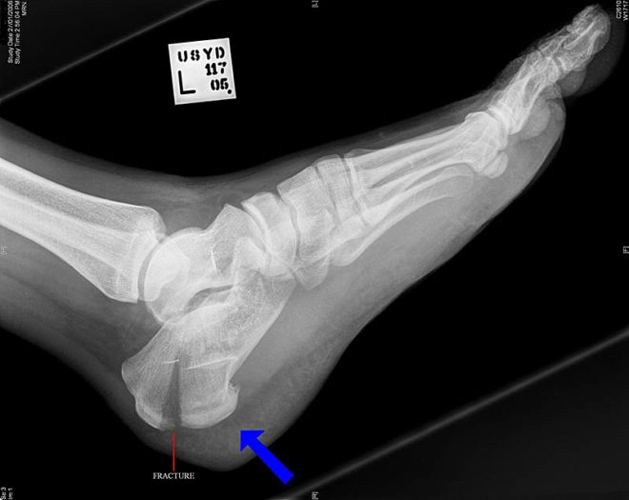
Перелом пяточной кости вследствие перегрузки. Перестав в последние годы участвовать в соревнованиях, пациент вновь ощутил боль при начале бега. Рентгенологическое исследование пяточной кости в боковой проекции демонстрирует линейный перпендикуляр (стрелка) к верхнезадней части пяточной кости, имеющий повышенную рентгенологическую плотность.
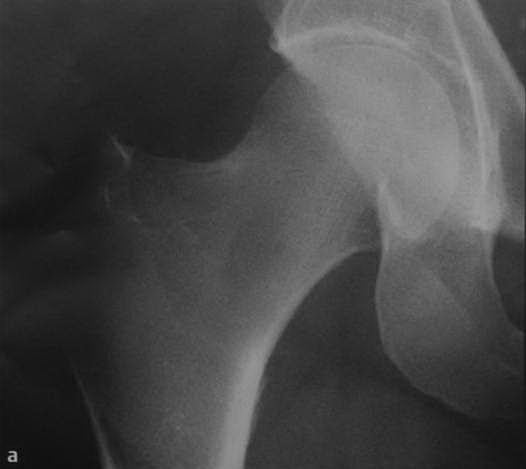
а-d Стрессовый перелом или усталостный перелом после быстрого увеличения интенсивности ходьбы. Боль в правом тазобедренном суставе, (а)Рентгенологическое исследование правого тазобедренного сустава в прямой проекции демонстрирует отсутствие признаков повреждения.
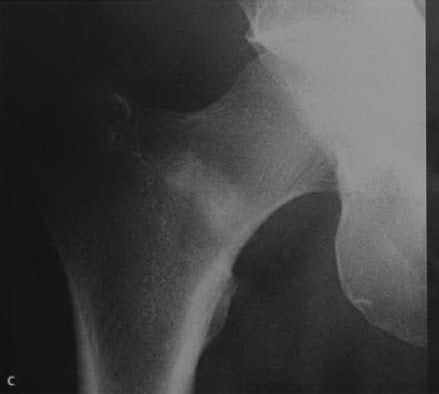
(с) Повторное рентгенологическое исследование через 1 мес. Склеротический участок, распространяющийся на кортикальный слой. Отсутствие признаков перелома кортикального слоя.
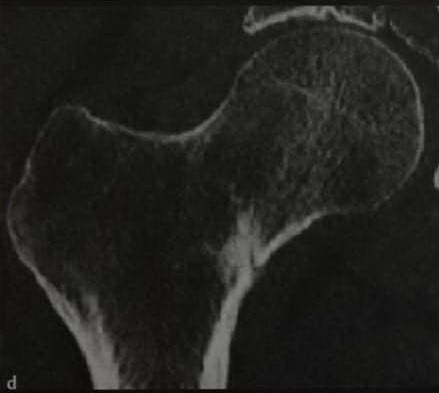
(d) Повторная КТ через 2 мес. Мелкий перелом кортикального слоя и реакция надкостницы.
Диагностика
Хоть болевой синдром и является одним из основных симптомов этого заболевания, медики проводят ряд дополнительных исследований, чтобы поставить больному точный диагноз. При переломе малоберцовой и большеберцовой кости, а также при наличии крестцовых болевых симптомов обычная пальпация малоэффективна. В этом случае врачи проводят так называемую пробу Патрика, во время которой больной лежит на кушетке, сгибая одну ногу в колене, а стопу второй размещая сверху. После чего врач прижимает верхнюю вниз. Если это действие вызывает у пациента сильную боль в пояснице, отдающую в ягодицы, проба положительная, и у пострадавшего перелом крестца, связанный со стрессом. Больным также в обязательном порядке назначают биохимический анализ крови.
Однако этот метод наиболее эффективен для выявления рассматриваемого перелома пяточной кости. А вот при трещине определить перелом плюсневой кости ступни помогает компьютерная томография.
В случае усталостного перелома шейки бедра крайне важно во время поставить правильный диагноз, т. к. такой перелом может иметь очень серьёзные последствия. Выздоровление длится долго (как правило, проблема решается хирургическим путём), а может и вовсе не наступить.
Что же это такое стрессовый перелом
Можно предположить, что все мы подвержены стрессу, нервничаем и рано или поздно делаем что-то такое, что приходит к перелому.
На самом деле нет. Стрессовый перелом — это повреждение в результате частой и длительной нагрузки. Оно происходит в тот момент, когда мышцы перегружены и устали настолько, что неспособны абсорбировать шоковую нагрузку. В результате, изнуренная мышца переносит избыточную нагрузку на кость, что приводит к трещине, называемой стрессовым переломом.
Что приводит к стрессовому перелому?
Чаще всего стрессовые переломы — результат увеличивающегося объема интенсивности и частоты нагрузки. Кроме того, они могут быть следствием вконтакта с непривычной поверхностью (например, при игре в теннис при смене корта с мягким на корт с более жестким покрытием). Также, причиной может стать неподходящее снаряжение (изношенная или недостаточно гибкая спортивная обувь) или неадекватно возросшая физическая нагрузка (значительное увеличение времени тренировок у баскетболистов)
Какие нагрузки повышают шанс стрессового перелома?
Исследования показывают, что шанс стрессового перелома выше у людей, занимающихся теннисом, бегом по треку или пересеченной местности, баскетболистов и гимнастов. Все эти виды спорта характеризуются повторяющейся ударной нагрузкой на стопу, приводящей к постоянной травматизации. Без достаточного отдыха между тренировками или соревнованиями риск стрессового перелома у атлета возрастает.
Женщины или мужчины?
Стрессовым переломам подвержены все люди вне зависимости от возраста, если они участвуют в регулярно повторяющихся спортивных мероприятиях, таких как бег. Однако у женщин такие переломы случаются чаще. Многие ортопеды называют это «женской атлетической триадой»: расстройства питания (булимии или анорексия), аменорея (нарушение менструального цикла) и остеопороз. При возросшей массе тела шанс заработать стрессовый перелом также возрастает.
Как ставится диагноз?
Очень важно, чтобы во время обследования врач оценил риск стрессового перелома. Из инструментальных методов исследования чаще всего применяется рентгенография. Иногда стрессовые переломы не видны на рентгеновских снимках и могут не визуализироваться даже через несколько недель с момента появления боли
В таком случае прибегают к компьютерной или магнито-резонансной томографии
Иногда стрессовые переломы не видны на рентгеновских снимках и могут не визуализироваться даже через несколько недель с момента появления боли. В таком случае прибегают к компьютерной или магнито-резонансной томографии.
Как лечить стрессовый перелом?
Самый важный и основной метод лечения — отдых. Пациент нуждается в отдыхе от того вида активности, который явился причиной перелома и вовлечении в безболезненные виды активности от шести до восьми недель — срок, необходимый для заживления перелома. Дополнительно к отдыху используются иммобилизирующие повязки или специальные вставки в обувь. При повторном повреждении процесс заживления происходит дольше. При переходе в хроническую стадию консервативного лечения может быть недостаточно — в данном случае должен решаться вопрос о хирургическом лечении.
Профилактика
Насколько советов от профессионалов для предотвращения возникновения стрессовых переломов:
- Занимаясь любым видом спорта, увеличивайте нагрузку постепенно. Не стоит начинать бегать сразу по 10 км в день. Вместо этого, постепенно, каждую неделю увеличивайте километраж.
- Кросс-тренинг. Альтернативные виды тренировок для достижения тех же результатов, но с другим типом нагрузки. Вместо бега каждый день для тренировки сердечно-сосудистой системы чередуйте, например, бег по чётным дням с велосипедом по нечётным. Добавьте силовые тренировки и упражнения на гибкость для большего эффекта.
- Придерживайтесь здорового питания. Убедитесь в том, что в вашей диете достаточно кальция и витамина D
- Используйте подходящее снаряжение. Не надевайте старую или чрезвычайно изношенную обувь.
- При развитии отёка или возникновении боли немедленно остановите занятия и отдохните несколько дней. Если боль прогрессирует — записывайтесь на консультацию к травматологу-ортопеду.
Очень важно помнить — чем раньше распознаешь симптомы и начнёшь лечение, тем быстрее вернёшься к привычной нагрузке и образу жизни.
Что такое стрессовый перелом?
Под термином стрессовый перелом (он же перелом усталостный) подразумевается разрушение кости из-за постоянной, пускай даже и не сильной, физической (механической) нагрузки. Нужно четко различать обычные переломы кости от стрессовых.
В последнем случае причиной повреждения является не удар или большое давление, а микротравмы, получаемые в течение длительного времени. Такие повреждения нередко возникают у бегунов, так как во время бега возникают микротравмы костной ткани ног.
Такая травма несет большую опасность для здоровья и трудоспособности больного, а ее лечение сопряжено со многими трудностями.
Чем опасен стрессовый перелом? Прежде всего осколками, которые могут повреждать внутренние структуры вокруг поврежденной кости. Если осколки заденут нервы, возможно развитие длительных (вплоть до пожизненных) неврологических нарушений.
При повреждении артерий возможны внутренние кровотечения (без оперативного вмешательства их часто не остановить). Учитывая то, что вдоль несущих костей проходят крупные сосуды, такие травмы могут представлять угрозу жизни.
Почему возникает стрессовый перелом – причины
Основная причина стрессового перелома – постоянные нагрузки на кости, приводящие к микротравмам с их последующим аккумулированием (накоплением). Болезнь может показаться парадоксальной, на что есть свои причины.
Дело в том, что кости становятся прочнее при повторяющихся микротравмах. Кость травмируется, травма зарастает, и этот нарост укрепляет костную ткань. Нередко такой механизм называют законом морфомеханики или законом Вольфа.
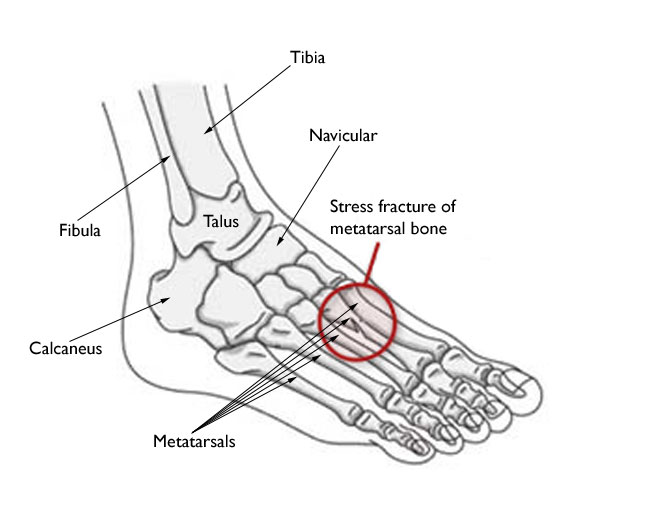
Стрессовый перелом стопы на рентгеновском снимке
Но если это нормальный механизм укрепления костной ткани, то откуда берутся переломы?
Всякая система может дать сбой, но в большинстве случаев проблема вовсе не в не идеальности системы. У одной категории пациентов предрасполагающим фактором являются возрастные дегенеративные изменения в костной ткани.
У других в роли предрасполагающих факторов становится остеопения или остеопороз – патологии, которые приводят к хрупкости костной ткани.
Группы риска: у кого чаще всего возникает усталостный перелом?
У большинства людей риск развития такого повреждения сравнительно низок, но существуют и группы риска, в которых шансы возрастают в несколько раз.
В группах риска находятся:
- Солдаты (из-за бега на длинные дистанции и прочих видов повышенных физнагрузок). Причем в военной медицине существует даже свой термин – маршевый перелом.
- Люди преклонного возраста, у которых наблюдаются возрастные дегенеративные и дистрофические изменения в костной ткани (лечению такое состояние не подлежит).
- Люди с остеопенией или остеопорозом, у которых костная ткань становится хрупкой и теряет свою упругость (возможна медикаментозная коррекция).
- Спортсмены: бегуны на длинные дистанции, тяжелоатлеты, бойцы различных единоборств.
- Люди с малоподвижным образом жизни. Их костный аппарат попросту не подготовлен к интенсивным нагрузкам, имеется гиподинамия и детренированность.
Какие кости чаще всего ломаются?
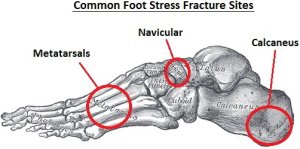
В большинстве случаев происходит повреждение несущих костей, что объясняется постоянной нагрузкой, приходящейся на них. Это берцовая, плюсневая и ладьевидная кость ноги (проще говоря, чаще всего страдают голени и стопы).
Перечисленные кости берут на себя самую большую нагрузку даже при минимальной физической активности. Представьте: небольшой прыжок (с высоты в 20-30 сантиметров) создает нагрузку на берцовые кости в пару сотен килограмм.
Реже наблюдаются повреждения бедра, крестца или костей таза. Что интересно, повреждения данных костей вызвано все теми же причинами – бег, марш-броски, изнурительный физический труд.
Дело в том, что во время любых движений, и уж тем более при беге или ходьбе, в процесс вовлечены не только ноги, но и костный аппарат туловища в целом. Нагрузка распределяется практически по всему скелету, поэтому при ходьбе энергия рассеивается даже по направлению к верхним конечностям.
Диагноз
В зависимости от расположения усталостного перелома больные жалуются на боль в пояснице, ягодицах, паху, бедре и даже в колене. Сначала она появляется после физической нагрузки, тренировок, а затем начинает возникать во время физической нагрузки и даже во время простого стояния и ходьбы. Пациенты никаких явных травм, непосредственно предшествовавших появлению боли, не припоминают.
Осмотр не слишком информативен. Больные часто щадят больную ногу при ходьбе. При переломах крестца и лобковой кости пальпация в области перелома болезненна; при переломах шейки бедренной кости точку наибольшей болезненности найти не удается. При переломах шейки бедренной кости объем движений в тазобедренном суставе (особенно объем внутреннего вращения) бывает снижен из-за боли. При переломах крестца бывает положительной проба Патрика (больной, лежа на спине, кладет стопу одной ноги на колено другой, а врач прижимает колено согнутой ноги к кушетке, что сопровождается болью в пояснице или ягодицах). При переломах лобковой кости может возникать боль во время сжатия таза.
Для подтверждения или исключения остеопении спортсменкам проводят биохимическое исследование крови и мочи.
Стресс-переломы бывают неполными (краевыми) и полными, проходящими через всю толщу кости. Изменения на рентгенограммах (склероз, просветления, кортикальная гипертрофия) могут не появляться долго, иногда до месяца. К сожалению, рентгенограмма часто позволяет увидеть только полные переломы, но при хорошем качестве снимков этот метод исследования позволяет заподозрить краевой стресс-перелом.
Для исследования седалищной кости необходимы рентгенограммы таза, как минимум, в прямой задней проекции и косой каудальной проекции («вход в таз»), а также рентгенограмма пояснично-крестцового отдела позвоночника в боковой проекции. Для исследования лобковой кости необходимы рентгенограммы таза в прямой задней проекции, косых каудальной («вход в таз») и краниальной («выход из таза») проекциях и задней косой проекции (по Judet). Для исследования шейки бедренной кости необходимы рентгенограмма таза в прямой задней проекции, рентгенограмма тазобедренного сустава в прямой задней проекции и рентгенограмма таза в задней двусторонней проекции при положении больного с согнутыми и разведенными на 45° ногами (в положении лягушки).
Большую ценность в диагностике усталостных переломов имеет компьютерная томография. На томограммах видны те же признаки усталостных переломов, что и на рентгенограммах: склероз, кортикальная гипертрофия и светлая линия перелома. При сцинтиграфии костей видны очаги накопления изотопа на месте усталостных переломов. Сцинтиграфия обладает высокой чувствительностью, но низкой специфичностью в отношении усталостных переломов — частота ложноположительных результатов достигает 30%.
Магнитно-резонансная томография в отличие от сцинтиграфии не только высокочувствительный, но и высокоспецифичный метод, позволяющий отличать усталостные переломы от физиологической реакции кости на высокую нагрузку.
Диагностика усталостных переломов (стресс-переломов) очень важна, и этот диагноз должен стоять первым среди подозреваемых при боли в области тазобедренного сустава у молодых активных людей. Особенно опасны усталостные переломы шейки бедренной кости. Дело в том, что если пропустить усталостный перелом (стресс-перелом) шейки бедренной кости, то последствия могут быть самыми тяжелыми. Без надлежащего лечения краевой перелом способен перейти в полный перелом шейки бедренной кости, который гораздо труднее лечить и который может потребовать операции.
Кроме того, полный перелом шейки бедренной кости может срастаться замедленно или даже вообще не срастаться. Еще одно осложнение усталостного перелома шейки бедренной кости — остеонекроз (асептический или аваскулярный некроз головки бедренной кости), для лечения которых могут понадобиться серьезные операции: остеотомия бедренной кости или эндопротезирование тазобедренного сустава.
Профилактика
Одним из способов профилактики усталостных переломов является увеличение нагрузки. Несмотря на кажущееся противоречие, умеренная нагрузка на кости при должном контроле укрепляет кости и предотвращает стрессовый перелом. Простым правилом может стать плавное увеличение нагрузки, например, для бегуна рекомендуется увеличивать дистанцию примерно на 10 % в неделю. Это позволяет костям своевременно адаптироваться к нагрузке.
Укрепляющие упражнения также помогают развить мышцы ног. Укрепление мышц защищает их от быстрого утомления и позволяет поглощать удары при беге в течение более продолжительных периодов. Ключевые мышцы при этом — икроножная и передняя большеберцовая мышцы. Бегуны часто получают перетренировочные травмы или травмы от повторяющейся нагрузки. К таким травмам относятся усталостный перелом, тендинит, разрыв мениска, синдром подвздошно-берцового тракта, и обострение существующего артрита. Усталостные переломы, при условии невыявления и недостаточного лечения, могут развиться в полный перелом кости.
В зависимости от сочетания факторов, в том числе веса бегуна, мягкости обуви, жесткости поверхности, бегуны должны заменять свою беговую обувь каждые 500-1000 км для полноценной амортизации ног. Смена беговых поверхностей также может помочь предотвратить усталостные переломы. Однако также существует мнение, что выбор слишком хорошо амортизирующей обуви может приводить к большему стрессу, из-за того, что при беге уменьшается использование естественной амортизации тела, что приводит к более частым беговым травмам.
Во время тренировочного периода для укрепления костей необходимо увеличивать потребление витамина D и кальция с учетом индивидуальных особенностей. Также необходимо следить за диетой в целом, для исключения развития остеопороза.
Дифференциальный диагноз
Различные диагнозы варьируются в зависимости от местонахождения боли. Другие возможные диагнозы включают инфекцию, опухоль, синдром сдавливания, артрит, компрессионное поражение нерва, медиальный тибиальный стресс-синдром, и другие травмы мягких тканей.
Компартмент-синдром развивается из-за давления внутри мышечных футляров (отсеков) голени, разделённых фасциальными слоями. Давление в футлярах может быть результатом возникновения повышенной потребности в кислороде и, как следствие, усиленного притока крови к напряженной мышце. У пациентов могут возникать судороги в икрах, мышечное напряжение, сильная боль, свисающая стопа и парестезия стопы. Острый приступ синдрома сдавливания является неотложным состоянием, и операционная фасциотомия является основным вариантом лечения.
Медиальный тибиальный стресс-синдром (МТСС) или синдром расколотой голени предполагает периостит на стыке середины и дистальной трети медиальной поверхности большеберцовой кости. Этот синдром может быть результатом тягового напряжения камбаловидной мышцы, длинного сгибателя пальцев или глубокой фасции голени. Остеосцинтиграфия используется для диагностики этого синдрома и в случае его наличия показывает повышенное накопление радиофармпрепарата в длинных сегментах кости по сравнению с очагами, проявляющимися при стрессовых переломах. Во время обследования пациенты с МТСС могут испытывать слабую болезненность вдоль внутренней поверхности большеберцовой кости.
Если после первичной оценки есть подозрения на стрессовый перелом, терапевту следует направлять пациента на диагностику для подтверждения или опровержения диагноза. Рентгеновские снимки обычно используются для диагностики стрессовых переломов, несмотря на плохую чувствительность. Стрессовые переломы обычно не проявляются на рентгенограмме в течение 2 – 6 недель после травмы; когда они становятся видимыми, появляются в виде полос просветления и могут иметь кортикальное уплотнение. Остеосцинтиграфия является наилучшей диагностической визуализацией стрессовых переломов (переломы заметны во 2-3 день после травмы).