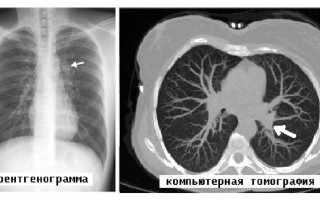
Очаговый туберкулёз легких
Очаговый туберкулез (или очаговая форма туберкулеза) является самой ранней и легко излечимой формой туберкулеза у взрослых. Он относится к малым формам туберкулеза. Развивается он при незначительном и кратковременном снижении иммунной защиты организма.
При этой форме туберкулеза на ограниченном участке легких обнаруживают небольшое количество туберкулезных очагов – округлых образований менее 1 см в диаметре, которые чаще всего локализуются в верхних отделах легких.
Клиническая картина очагового туберкулеза. У большинства больных очаговый туберкулез протекает инапперцептно (ниже порога сознания) или бессимптомно. Поэтому выявляется эта форма туберкулеза, в основном, при профилактических осмотрах. У части больных имеются умеренно выраженными симптомами интоксикации – слабость, утомляемость, потливость, снижение веса. Кашля и одышки обычно нет.
На рентгенограмме определяется небольшое количество .
Эта форма туберкулеза редко сопровождается . Диаскин–тест почти всегда положителен.
В некоторых случаях, когда бывает сложно установить правильный диагноз по результатам проведенного первичного обследования, пациентам назначается противотуберкулёзными препаратами на 1 месяц. При улучшении состояния и уменьшения очагов (или ) диагноз туберкулеза считается подтвержденным.
Большинство больных с очаговым туберкулезом полностью излечивается. При этом происходит либо полное рассасывание очагов, либо в лёгких формируются остаточные изменения в виде фиброза и/или плотных высокоинтенсивных (ярких) очаговых теней.
В случаях неэффективного лечения очаги туберкулёзного воспаления увеличиваются в размерах, сливаются в инфильтраты и очаговый туберкулез трансформируется в инфильтративный туберкулёз лёгких.
Тест на пиковую скорость потока
Тест на пиковую скорость потока – это простое измерение того, насколько быстро человек может выдохнуть воздух из легких. Его часто используют для диагностики и мониторинга астмы.
Трансплантация легкого
Трансплантация легкого – это операция по удалению и замене больного легкого здоровым легким от донора. Донором обычно является умерший человек, но в редких случаях часть легкого может быть взята у живого донора. Трансплантация легких проводится нечасто, в основном это связано с отсутствием доступных доноров, поскольку спрос на пересадку намного превышает доступное предложение пожертвованных легких. Это означает, что пересадка органа будет проведена только в том случае, если есть относительно высокие шансы на ее успех. Например, трансплантация легких не будет рекомендована онкологическим больным, потому что рак может вернуться в донорские легкие. Если пациент курит, его также не будут рассматривать для трансплантации легких.
Гранулематоз с полиангиитом (гранулематоз Вегенера)
Как диагностировать гранулематоз с полиангиитом: Гранулематоз с полиангиитом (гранулематоз Вегенера или ГПА) – редкое аутоиммунное заболевание, при котором кровеносные сосуды воспаляются. В основном оно поражает уши, нос, носовые пазухи, почки и легкие. Заболеть этим недугом может любой человек, в том числе ребенок, но чаще всего он встречается у пожилых людей. Точная причина возникновения гранулематоза Вегенера пока неизвестна.
Что покажет КТ легких с контрастом и без
Компьютерная томография лёгких – это неинвазивный метод обследования, который проводят в рамках КТ органов грудной клетки. Цель данного сканирования – максимально визуализировать лёгкие, бронхи, плевру, нижнюю часть трахеи, ткани средостения, нижнюю часть пищевода.
Какие симптомы указывают на туберкулез легких?
Туберкулез легких является одним из наиболее распространенных видов туберкулеза. Он вызывается бактерией Mycobacterium tuberculosis и может привести к серьезным последствиям, если не обнаружен и не лечится вовремя
Раннее распознавание туберкулеза легких крайне важно для успешного лечения
Симптомы туберкулеза легких могут быть разнообразными и зависят от стадии заболевания. Однако, некоторые общие симптомы могут указывать на наличие этого заболевания:
- Продолжительный кашель: постоянный кашель, который длится более 2-3 недель, может быть одним из первых признаков туберкулеза легких. Кашель может сопровождаться выделением мокроты, которая может быть кровянистой или содержать гнойные примеси.
- Утомляемость и слабость: туберкулез легких может вызывать чувство слабости, усталости и общей вялости. Это связано с тем, что бактерия туберкулеза атакует легкие и ослабляет организм.
- Повышенная температура тела: у многих людей с туберкулезом легких отмечается повышение температуры тела, особенно вечером. Это может быть сопровождено потливостью и ночными потами.
- Потеря аппетита и похудение: туберкулез легких может приводить к потере аппетита и непроизвольной потере веса. Это связано с нарушением пищеварения и поглощением питательных веществ из-за воспаления в легких.
- Боль в груди: при туберкулезе легких может возникать боль или дискомфорт в груди, особенно при глубоком вдохе или кашле. Это может быть связано с воспалительными процессами, вызванными бактерией туберкулеза.
Признаки туберкулеза на рентгене
Как выглядит туберкулез на КТ легких? Это может определить специалист. На полученном изображении отчетливо видны очаги поражения, каверзные полости, уплотнения, увеличенные лимфатические узлы в грудной клетке. При помощи томографии специалист сможет рассмотреть более детально легкие, его структурные ответвления.
Невероятно важно в случае туберкулеза: пораженная клетка способна дессиминировать, то есть инфекция распространится на другие органы и ткани. Томография способна предупредить дальнейшее развитие патологии
Современная диагностика благодаря расшифровке изображений легких выявляет разные виды туберкулеза. Процедура безболезненная, но может вызвать некоторую панику у детей и пациентов с чувствительной нервной системой и психическими отклонениями.
Главный признак тубзаболевания легких на КТ:
- увеличенные поперечно паратрахеальные и внутригрудные лимфатические узлы на один сантиметр и более;
- просматривается на снимке локализация диффузных очагов от одного до двух миллиметров;
- наличие на снимках узлов с уплотнениями, которые по размеру доходят до одного сантиметра и находятся по всем бронхам и на перегородках;
- в верхней части органа обнаруживаются уплотнения, что указывает на инфильтративную форму болезни;
- на кавернозную форму указывает каверна с гладкой стенкой, внутри нее может быть жидкость или пустота, а вокруг — уплотнение.
Туберкулез на КТ как выглядит? Опытный врач сразу сможет определить наличие и форму туберкулеза, благодаря исчерпывающему информационному методу диагностики. Очаги в виде темных пятен, пустот, уплотнений, кальцинат, мелких затемненных областей. Так, врач сможет с помощью исследования обнаружить милиарный туберкулез, плеврит, цирротическую форму заболевания, фиброзно-кавернозную, кавернозную, казеозную, инфильтративную.
Признаки туберкулеза на снимке
Рентгенологический снимок здорового человека в норме имеет своеобразный легочной рисунок, образованный разветвлением легочных сосудов: артерии и вен. Он называется сосудистым и зависит от патологического процесса в легких. Рисунок может меняться от усиленного до размытого. Попробуем разобраться, как выглядит туберкулез на снимке.
Рентген-тени при туберкулезном поражении легких бывают очаговые, инфильтративные, кольцевидные, фокусные и линейные. По размерам различают мелкие, средние и большие очаговые тени, а по плотности – слабой, средней и большой интенсивности. Основные рентгенологические признаки туберкулеза легких следующие:
- Симптом «патологического изменения легочного рисунка» проявляется в нескольких вариантах:
- повышенная интенсивность рисунка;
- деформация, ослабление, обеднение легочной ткани;
- появление необычных изменений.
- Симптом «патологии корней легкого», при котором структура легкого нарушается, приобретает больший размер, деформируется. Это связано с патологией сосудов, бронхов и лимфатических желез.
- Симптом «очагового затемнения» характеризуется наличием одного или нескольких образований округлой, неправильной формы до 1 см в диаметре. Очаги располагаются на ограниченном участке легкого и имеют различную структуру.
- Симптом «диссеминированного затемнения» — наличие множественных очаговых и сетчато-очаговых теней разной интенсивности до 1 см в диаметре, располагающихся на значительной площади легкого. Поражение носит двусторонний характер.
- Симптом «повышения прозрачности легочного поля» — просветление разной распространенности, не ограниченное полукруглой тенью и расположенное в легких или плевральной полости.
- Симптом «наличия свободной жидкости в грудной полости» характеризуется наличием участка затемнения разных размеров, с преимущественным расположением в нижних отделах легких, с косым верхним участком. Процесс может носить одно- или двусторонний характер. Участок затемнения имеет уникальное свойство изменять локализацию при разных положениях тела человека.

Также рентгенологическая картина зависит от клинической формы туберкулеза легких.
- Для первичного туберкулезного комплекса характерно стадийное изменение рентгенологической тени. Существует 4 стадии:
- при первой – участок поражения окружает зона воспаления;
- при второй стадии определяется небольшое рассасывание тени инфильтрата и появление двустороннего процесса;
- во время третьей – возникают уплотнения, которые носят генерализованный характер;
- при четвертой – соли кальция откладываются в области очага поражения легкого, в связи с чем возникает уплотнение в лимфатических узлах легочной ткани и средостенье. Закальцинированный первичный аффект носит название очаг Гона.
- Диссеминированный туберкулез характеризуется наличием специфических полостей – каверн, которые располагаются группами чаще всего в прикорневой области. В процесс течения этой клинической формы обязательно вовлекаются лимфатические узлы.
- При очаговом туберкулезе легких определяются ограниченные фиброзно-очаговые изменения, выраженность которых зависит от активности процесса. На первой стадии заболевания, как правило, видны очаговые тени, имеющие неровные края. С развитием болезни эти участки уплотняются. В фазе инфильтрации и распада уже происходит образование полостей.
- Инфильтративный туберкулез (самая распространенная форма болезни) на рентген-снимке представлен наличием инфильтратов округлой формы разного размера. От этих образований к корню легких направлена своеобразная воспалительная «дорожка». На фоне ее можно определить слабую тень легкого. Образовавшиеся инфильтраты могут распадаться, и тогда процесс начинает распространяться лимфогенным путем.
- При казеозной пневмонии патологические изменения занимают не менее двух долей легкого, часто определяется двустороннее поражение. Рентгенологически она сначала выглядит как неравномерное, а потом густо диффузное затемнение большого участка без существенного изменения объема.
Туберкулема легких может по-разному выглядеть на снимке и поэтому ее следует наблюдать в динамике. При значительной давности заболевания и больших размерах туберкулем изменяется их форма. Если вначале болезни на рентгенограмме они имеют правильную округлую форму, то со временем возникает неправильная с неоднородной структурой. Важным рентгенологическим признаком является особенность структуры ее тени. При распаде туберкулемы видна воспалительная «дорожка» к корню легкого.
Что такое туберкулез?
Возбудителем заболевания является палочка Коха – микроорганизм, очень устойчивый к влиянию внешней среды. Эта бактерия в подавляющем большинстве случаев передается воздушно-капельным путем, в связи с чем чаще всего туберкулез поражает именно легкие. Мало кто знает о том, что палочкой Коха инфицировано около 1/3 населения земного шара, однако они не больны. Вероятность того, что инфицированный туберкулезным возбудителем человек заболеет, ничтожно мала: возникновение и развитие заболевания имеет причины.
Причины развития заболевания
Туберкулез при нормальном состоянии здоровья не развивается, так как иммунная система подавляет размножение патогенных микроорганизмов. Развитие заболевания возможно из-за резкого снижения иммунитета или постоянного контакта с больным открытой формой туберкулеза. Дополнительными факторами, провоцирующими развитие заболевания, могут быть вредные привычки и хронические заболевания, которые снижают иммунитет.
Признаки болезни
Туберкулез очень коварен скрытой формой, поскольку поначалу не проявляет себя: в это время идет активное размножение патогенной флоры. Однако в скрытой стадии туберкулез может быть видно на рентгене, поэтому регулярная диагностика раз в год рекомендуется врачами. Следующая стадия туберкулеза – латентная – характеризуется рядом расплывчатых симптомов: повышенная потливость, упадок сил и хроническая усталость, потеря веса без причин и ухудшение общего самочувствия. Затем появляются такие признаки, как кашель, одышка и боль в груди: это свидетельствует о том, что болезнь уже запущена.
Осложнения
Туберкулез требует срочного лечения, в противном случае могут возникнуть серьезные осложнения, самым первым из которых является сердечно-легочная недостаточность, выражающаяся в проблемах с дыханием. О таких осложнениях, как кровотечение легкого и кровохаркание, знают все: это вызывается серьезными повреждениями легочной ткани. А при повреждении висцеральной плевры в плевральную полость попадает свободный воздух: это осложнение называется плевральным пневмотораксом. Любое осложнение туберкулеза может иметь летальный исход. Также туберкулез впоследствии может распространиться на другие органы. Регулярный рентген помогает определить туберкулез и избежать этих осложнений.
Туберкулез: причины и этиология заболевания
Туберкулез — инфекционное заболевание человека и животных, вызываемое различными микобактериями из группы Mycobacterium tuberculosis complex (палочки Коха). Инфицированность этими бактериями довольно широко распространена, особенно среди жителей мегаполисов: палочки Коха могут жить в уличной и домашней пыли до 1 года, а в тепле, при высокой влажности и без света — более 5 лет. Носителем микобактерий теоретически может быть практически каждый человек, однако в норме иммунитет человека в состоянии подавить инфекцию. Болезнь развивается при низком иммунном статусе. Люди являются основным носителем туберкулезных бактерий, а внутренние органы, и особенно легкие, — благоприятной средой.
Сегодня лишь 5-10% инфицированных заболевают туберкулезом в течение жизни. Риск возрастает в том случае, если у больного в анамнезе есть:
- Сахарный диабет;
- Язвенная болезнь желудка;
- ВИЧ-инфекция.
Туберкулезом чаще всего заболевают курящие и пьющие люди, дети и подростки. Также болезнь развивается в тяжелых социальных условиях, при переработках, стрессе, безработице.
Микроскопические капли жидкости с палочками Коха могут находиться и циркулировать с воздухом в помещении. В этой связи заболевание легко переносится воздушно-капельным путем. Особенно заразны больные с туберкулезными кавернами в легких, поскольку вирусная нагрузка на организм таких пациентов особенно велика. Но заразность туберкулеза также варьируется в зависимости от конкретного вида возбудителя (наиболее опасными считаются некоторые штаммы M. tuberculosis) и стадии инфекции.
Врачи выделяют три стадии туберкулеза:
- Первичная;
- Латентная;
- Активная.
Туберкулез не передается на первичной стадии. Палочки вида M. tuberculosis провоцируют развитие туберкулеза, протекающего преимущественно в латентной стадии — без острых и ярко выраженных симптомов. Иногда на второй стадии у больного возникают кашель, субфебрильная температура, лихорадка. Однако заразность туберкулеза быстро снижается в течение 14 дней с момента начала эффективного лечения.
Иммунная система организма человека только спустя 3 недели после инфицирования и активного размножения микобактерий начинает подавлять их рост. Происходит это прежде, чем проявляются клинические симптомы заболевания. Однако в это время в легких формируются гранулемы с казеозными и некротическими очагами. В такой форме туберкулез может жить в организме человека годами.
Согласно мнению экспертов ВОЗ, в среднем каждый невылеченный пациент может заразить от 10 до 15 человек в течение
Как проводится манту-тестирование для выявления туберкулеза легких?
Манту-тестирование является одним из методов диагностики туберкулеза легких. Этот тест позволяет оценить реакцию организма на введение внутримышечно специфического аллергена – туберкулина.
Процедура манту-тестирования проводится врачом следующим образом:
- На руку пациента делается небольшой поверхностный внутрикожный укол в предплечье, обычно на расстоянии 3-4 см от локтевого сгиба.
- Внутрикожно вводится небольшое количество туберкулина. При этом образуется местное покраснение и отек.
- После введения туберкулина на место укола накладывается специальная пластырь-барабанчик, который защищает укол от механического воздействия.
- Пациенту рекомендуется не мокнуть руку, не смачивать ее водой и не удалять пластырь в течение 48-72 часов.
Через 48-72 часа после проведения манту-теста врач оценивает результаты. По коже делаются замеры ширины покраснения и отека. После измерений результат сравнивается с нормативами реакции манту-теста. Если диаметр покраснения и отека превышает определенное значение, тест считается положительным, что может свидетельствовать о наличии инфекции туберкулезом.
Процесс диагностики туберкулеза легких
Диагностика туберкулеза легких является сложным и многоэтапным процессом, включающим в себя использование различных методов и технологий. Одним из основных методов диагностики является рентгенологическое исследование, основанное на использовании рентгеновских лучей.
Однако рентгенологическое исследование имеет свои ограничения, так как не всегда позволяет точно определить стадию и форму туберкулеза. В таких случаях дополнительно применяют компьютерную томографию (КТ), которая позволяет получить более детальное изображение легких и определить специфические признаки заболевания.
Компьютерная томография стала важным инструментом для диагностики туберкулеза легких, так как позволяет выявить мелкие туберкулезные очаги, лимфоузлы, каверны, а также оценить степень повреждения легочной ткани. КТ позволяет провести объемную оценку поражения легких и определить патологические изменения, которые могут быть пропущены при рентгенологическом исследовании.
Бронхоскопия: прямая визуализация трахеобронхиального дерева
Бронхоскопия является одним из основных методов диагностики туберкулеза легких на ранних стадиях. Это процедура, при которой врач с помощью специального инструмента, называемого бронхоскопом, осматривает трахеобронхиальное дерево пациента.
Основным преимуществом бронхоскопии является прямая визуализация дыхательных путей, что позволяет обнаружить изменения и патологические процессы на ранних стадиях развития туберкулеза. Врач может увидеть наличие гиперемии, отека, язв, новообразований и других изменений в структуре бронхиального дерева.
Бронхоскопия также позволяет взять биопсию тканей, что позволяет определить наличие Mycobacterium tuberculosis, возбудителя туберкулеза. Это позволяет установить точный диагноз и назначить соответствующее лечение.
Процедура бронхоскопии проводится под местным наркозом. Врач вводит бронхоскоп через рот или нос пациента и аккуратно продвигается по дыхательным путям до достижения целевого участка. Во время процедуры врач может использовать специальные инструменты для снятия образцов тканей или проведения лечебных манипуляций.
В целом, бронхоскопия является эффективным и безопасным методом диагностики туберкулеза легких на ранних стадиях. Она позволяет получить точную информацию о состоянии дыхательных путей пациента и установить диагноз. Это важный шаг в обнаружении и лечении туберкулеза, особенно на ранних стадиях, когда болезнь еще не проявляет явных симптомов.
Диссеминированный туберкулез легких. Милиарный туберкулез легких
Диссеминированный и милиарный туберкулез легких имеют общий механизм развития. Эти формы появляются при рассеивании МБТ по организму с током крови или лимфы. В результате в легких, а часто- и в других органах- появляется множество туберкулезных .
Основным источником туберкулезной инфекции в таком случае являются внутригрудных лимфоузлы, в которых сохраняются с периода . При ослаблении иммунитета (вследствие гиперинсоляции, переохлаждения, голодания, гиповитаминозов, стрессов, гормонотерапии, перенесённых заболеваний в системе органов дыхания, в эндокринной системе, при ВИЧ-инфнекции и др.) происходит активное размножению МБТ, сохраняющихся в внутригрудных лимфоузлов. Из внутригрудных лимфатических узлов МБТ поступают в грудной лимфатический проток, оттуда – в кровеносное русло и с током крови разносятся по различным органам.
Милиарный туберкулез развивается при значительном иммунодефиците (например, при ВИЧ-инфекции), когда в кровь попадает сразу большая порция МБТ. такой же, как при диссеминированном туберкулезе. В результате его реализации одномоментно в ряде органов образуются мелкие (размером до 2 мм, «просовидные») очажки.
Заболевание развивается в течение 3 – 5 дней, клиническая картина полностью разворачивается к 7 – 10 дню. Интоксикационный синдром выражен остро: температура тела поднимается до 38 – 39 град., отмечается высокая лихорадка, адинамия, нарушение сознания с бредом, учащенное сердцебиение. Отмечаются одышка, иногда появляется сухой надсадный кашель. Иногда появляется розовая сыпь на передней поверхности груди и живота, что обусловлено сосудистыми нарушениями.
Нередко присоединяются поражения других органов – оболочек головного мозга, гортани, костей и суставов, почек и др.
Рентгенологическая диагностика представляет определенные трудности, поскольку на раннем этапе течения милиарный туберкулез не отображается на обычной рентгенограмме. В этом случае информативна , которая покажет наличие по всем легким большого количества мелких очагов.
Вот так милиарный туберкулез изображается схематично:
Другие трудности в диагностике заключаются в том, что при милиарном туберкулезе может не быть. Диаскин-тест часто отрицательный. В общем анализе крови могут определяться изменения, аналогичные таковым при пневмонии: повышенное количество лейкоцитов, особенно палочкояждерных форм, увеличение скорости оседания эритроцитов. Достаточно информативен анализ мокроты на ДНК МБТ (метод ПЦР).
Механизм развития диссеминированного туберкулёза лёгких такой же, как при милиарном туберкулезе. Но развивается при менее выраженном иммунодефиците и меньшем количестве МБТ, поступающих в кровь. Процесс распространения МБТ по организму более медленный, чем при милиарном туберкулезе, очагов меньше и они более крупного размера (от 3 мм до 1 см). Некоторые очаги сливаются в инфильтраты и в них могут формироваться .
Заболевание развивается постепенно, в течение нескольких недель и не имеет выраженных проявлений. Состояние больных длительно остаётся удовлетворительным, и выражены незначительно: у больных определяется незначительная слабость, повышенная утомляемость, субфебрильная температура, психоэмоциональная лабильность, потливость, небольшая одышка, периодически возникающий продуктивный кашель.
В дальнейшем может появиться боль в грудной клетке (т.к. типично осложнение в виде плеврита) и осиплость голоса из-за поражения гортани; появление болей в костях, суставах или позвоночнике может свидетельствовать о костно-суставном туберкулёзе, бесплодие – о поражении гениталий, наличие лейкоцитов и белка в анализе мочи – о поражении почек, появление головных болей – о присоединении поражения головного мозга.
На рентгенограмме определяется – множественные очаговые тени, различные по размерам и интенсивности. Могут определяться – каверны.
Такие пациенты часто являются бактериовыделителями, Диаскин-тест у них обычно положительный.Если у Вас остались вопросы – Вы можете задать их здесь.
Противопоказания к рентгенодиагностике
Без явных причин проведение детям рентгенографии запрещено. Также категорически противопоказано проведение лучевой диагностики в первой половине беременности, поскольку в этот период закладываются все органы будущего ребенка, и существует большая вероятность неблагоприятного влияния излучения на плод.
Пациенты в тяжелом или терминальном состоянии не подлежат данному виду обследования. Наличие кровотечения также откладывает проведение рентгенографии.
Рентгенография играет очень важную роль во фтизиатрии. Раннее выявление и лечение туберкулеза у детей и взрослых является важным условием эффективной борьбы с ростом заболеваемости. Необходимость проведения рентгенологического исследования обусловлена предотвращением распространения инфекции. Принципиальным является то, что при своевременно выявленном воспалительном процессе туберкулез полностью излечивается.

Показания к КТ при туберкулезе
Компьютерная томография выполняется при обнаружении подозрительных изменений на рентгенограмме, которые нельзя трактовать однозначно.
- КТ используется для выявления туберкулеза лимфоузлов средостения, которые трудно оценить при традиционной рентгенографии.
- Поражение костей — еще одно показание.
Редко исследование выполняется по поводу микобактериальной инфекции другой локализации.
По сравнению с рентгенографией КТ позволяет получить целостную картину, одновременно оценивая очаги в легких, поражения скелета, и изменения лимфоузлов.
- Этот метод исследования обладает лучшим разрешением. На КТ выявляется намного больше очагов, чем при рентгенографии.
- Видны мелкие неплотные очаги, не достигающие даже миллиметра в диаметре. Улучшается точность диагностики.
КТ уступает рентгенографии (флюорографии) в быстроте и массовости. Хотя в последнее время и появляются идеи скрининговых КТ-исследований, все они далеки от воплощения. Инструментом массового обследования остается рентгенография (флюорография).
Внимание: ежегодно проходите флюорографию. Это исследование позволяет выявить грубые изменения и сориентироваться с дальнейшей тактикой
Большинство пациентов с туберкулезом легких не выполняли флюорографию несколько лет до обнаружения патологических изменений.
Можно ли по томограмме подтвердить или опровергнуть диагноз?
Диагностика туберкулеза легких и внелегочной локализации включает несколько этапов, окончательный диагноз ставится по совокупности результатов клинического обследования, лабораторный и инструментальных методов. Компьютерная томография, особенно МСКТ, позволяет с высокой вероятностью предположить наличие туберкулезного процесса, исходя из специфики выявляемых на снимках изменений. Однако этого недостаточно, чтобы установить окончательный диагноз.
Отсутствие изменений также не дает права исключить диагноз. Если на компьютерной томографии легких не обнаружено никаких изменений, но при этом результат пробы Манту или Диаскинтест положительный, возможно, имеются внелегочные очаги в активной фазе течения. Отрицательный показатель Диаскинтеста при наличии изменений на компьютерной томографии, вероятнее всего, указывает на нетуберкулезный характер процесса, так как этот тест обладает очень высокой диагностической точностью.
Помимо изменений на рентгенограмме или томограмме необходимо подтверждение в виде результатов лабораторных тестов:
- Общий клинический анализ крови с определением ядерного сдвига нейтрофильных лейкоцитов. В активной фазе туберкулезного процесса количество нейтрофилов в крови повышено, а также увеличено количество молодых форм этих клеток. При хронизации процесса количественный сдвиг может быть незначительным, но изменяется форма их ядер.
- Проба Манту или Диаскинтест – это аллергопроба, которая показывает присутствие в организме человека микобактерии туберкулезе и насколько активен вызванный ею патологический процесс. Диаскинтест обладает большей диагностической точностью, так как содержит исключительно антигены патогенных микобактерий и дает минимальное количество ложноположительных результатов.
Постановка пробы Манту
Посев мокроты на наличие кислотоустойчивых форм микобактерий проводится с целью определения активности туберкулезного процесса и подтверждения диагноза. Этот тест входит в обязательный протокол обследования при туберкулезе, но информативность результата во многом зависит от правильности забора материала для исследования. Если мокрота не выделяется обильно, пациенту зачастую не удается собрать ее и в пробирке оказывается чистая слюна. Результат посева может быть отрицательным даже при наличии явных изменений на снимках и положительном Диаскинтесте. В этом случае диагностируется закрытая форма туберкулеза.