Головокружения смешанного или неопределённого характера
Данная группа синдромов является клинически неоднородной и включает ряд заболеваний, которые трудно отнести к первой или второй группе болезней, упомянутых выше и сопровождающихся головокружением. Характер головокружений здесь также неоднозначен и не всегда чётко определён.
Головокружения при патологических процессах в области шеи
Помимо синдрома Унтерхарншайдта, о котором уже упоминалось выше, сюда относятся головокружения при врождённой костной патологии (платибазия, синдром Арнольда-Киари и другие), некоторые синдромы шейного остеохондроза и спондилоз (например, головокружение в картине так называемого «заднего шейного симпатического синдрома). Травмы по типу «хлыстовых», как правило, сопровождаются головокружением, иногда очень выраженным как, например, при гиперэкстензионной травме. Описаны нарушения равновесия, головокружения и некоторые вегетативные (локальные и генерализованные) осложнения миофасциальных синдромов, особенно при шейной локализации последних.
У некоторых людей, впервые одевших очки, осбенно при неудачно подобранных линзах, появляются жалобы на головокружения, причинная связь которых с состоянием органа зрения может не осознаваться самим пациентом. В качестве возможной причины головокружений описаны такие заболевания как астигматизм, катаракта и даже глазодвигательные нарушения.
Некоторые фармакологические препараты в качестве побочных эффектов могут иметь головокружения, генез которых в ряде случаев неясен. В практике врача-невролога такими препаратами являются апрессин, клофелин; тразикор, вискен; аминокапроновая кислота; литий, амитриптилин, сонапакс; дифенин, фенобарбитал, финлепсин; наком, мадопар, парлодел; бруфен, вольтарен; фенибут; инсулин; лазикс; эфедрин; тавегил; оральные контрацептивы; мидокалм; атропин; клоназепам; преднизолон.
Головокружения нередко встречаются у больных мигренью. Их генез не совсем ясен. При некоторых формах мигрени, например базилярной, головокружения входят в картину приступа и сопровождаются другими типичными проявлениями (атаксия, дизартрия, зрительные расстройства и т.д. вплоть до нарушения сознания). При других формах мигрени головокружения могут быть в ауре приступа, предшествовать приступу цефалгии, развиваться во время приступа мигрени (редко) или появляться независимо от приступа головной боли, что встречается гораздо чаще.
Нарушения равновесия и походки (дисбазия), связанные с паретическими, атактическими, гиперкинетическими, акинетическими, апрактическими или постуральными расстройствами, иногда воспринимаются и описываются больными как состояния, напоминающие головокружения (например, дисбазия при рассеянном склерозе, паркинсонизме, хорее Гентингтона, выраженном генерализованном эссенциальном треморе, нормотензивной гидроцефалии, торсионной дистонии и т.д.). Здесь нарушения устойчивости и равновесия больной иногда описывает, употребляя для их обозначения слово «головокружение». Однако анализ ощущений больного показывает в таких случаях, что головокружения в прямом смысле этого слова у пациента может и не быть, но есть снижение контроля над своим телом в процессе его ориентации в пространстве.
Последствия и возможные осложнения
При отсутствии лечения или его низкой эффективности СПА способен привести к тяжелым последствиям.
Первое, с чем может столкнуться пациент, — это обширное нарушение кровообращения в какой-либо области головного мозга. Из-за нехватки кислорода может наступить некроз определенного участка головного мозга.
Иными словами, одна из его структур перестает функционировать. Изначально функции данного участка берут на себя соседние зоны, но со временем нагрузка становится слишком большой, и определяется невозвратная утрата функционала мозговой структуры.
В зависимости от того, какая зона мозга перестала работать, человек может лишиться зрения, слуха, речи, может отмечаться снижение интеллектуальной деятельности, психоэмоциональные нарушения, психические расстройства. В некоторых случаях присутствует нарушение двигательной активности вплоть до онемения конечностей и паралича. Так, человек становится недееспособным.
Еще одно последствие — разрушение костной ткани из-за сужения кровеносных сосудов.
СПА способен привести к ишемическому инсульту. Нередко ему предшествуют ишемические атаки. Это самое тяжелое последствие заболевания, которое часто оканчивается смертью пациента.
Иногда при нарушении кровообращения организм компенсирует его путем повышения артериального давления. Гипертония сказывается на работе всего организма, ухудшает общее состояние, ускоряет процесс изнашивания сердечной мышцы и способна привести к инфаркту миокарда.
Наконец, при серьезных приступах головокружения и нарушения координации, когда болезнь достигает тяжелой стадии, человек может удариться, упасть, потерять сознание, что тоже может стать причиной летального исхода в случае отсутствия первой помощи.
Характерные симптомы
Симптоматика заболевания весьма разнообразна. При этом наиболее характерной особенностью болей при данном заболевании является их одностороннее расположение. Причина этого явления кроется в асимметрии кровотока.
Первые симптомы спазма позвоночной артерии – появление пульсирующей боли в затылочной области (также может локализоваться в районе висков или переносицы).
На начальной стадии у больного может наблюдаться вестибуло-атактический синдром, выражающийся в приступах тошноты, потемнении в глазах и головокружениях при повороте головы.
Впоследствии, добавляются:
- гул в ушах,
- сильные боли в шее,
- быстрая утомляемость и сонливость,
- проблемы со слухом и зрительные нарушения,
- снижение чувствительности кончиков пальцев,
- повышенное давление,
- гипоперфузия позвоночной артерии (нарушение кровоснабжения),
- потеря сознания, сопровождающаяся последующим проходящим параличом конечностей при резком повороте головы (синдром Унтерхарншайдта),
- другие болезненные состояния.
Симптоматика при шейном остеохондрозе
Одной из самых частых причин возникновения СПА считается остеохондроз – поражение межпозвонковых дисков и тканей позвонков. При этом симптомы и лечение синдрома позвоночной артерии при шейном остеохондрозе имеют свои особенности.
Наиболее распространенные признаки:
- частое головокружение,
- болевой синдром от затылочной до височной зоны и надбровья (бывает пульсирующей или жгучей),
- чувство сердцебиения,
- глазные боли.
Также при резких движениях могут возникать болевые ощущения в одной из верхних конечностей или плече.
Синдром позвоночной артерии – лечение
Терапия является комплексной, сочетает медикаментозные и физические способы воздействия на пораженную область. Лечение синдрома позвоночной артерии при шейном остеохондрозе при обострении болезни требует ношения ортопедического воротника Шанца. Его подбирает врач на основе этиологии болезни. Воротник компрессионного типа снижает нагрузку на задний шейный отдел позвоночника. Если вестибуло-кохлеарный синдром сопровождается нарушением кровотока мозга, больного госпитализируют.
Упражнения при синдроме позвоночной артерии
Лечебная гимнастика назначается пациентам после курса массажа. Первые занятия проходят с инструктором. Он объясняет пациентам технику упражнений. Во время занятий гимнастикой не должны возникать неприятные ощущения. Все упражнения делаются плавно и мягко, резкие рывки, повороты противопоказаны. Занятия следует временно прекратить, если началось обострение болезни. Упражнения при синдроме позвоночной артерии:
- повороты головы в стороны (до 10 раз);
- наклоны головы вперед-назад (до 10 раз);
- подъем плеч (5 раз);
- круговые движения головой (до 10 раз);
- смещение головы вперед-назад на одной плоскости (до 10 раз);
- умеренное противодавление рукой в разные стороны (до 10 раз).
Массаж при синдроме позвоночной артерии
Мануальную терапию используют для оздоровления всего организма человека, и сосуды не исключение. Массаж при синдроме позвоночной артерии проводится в стационаре специалистом, т.к. подразумевает вытяжение осевого скелета человека и прямое воздействие на шейные позвонки. Облегчение наступает после 5-6 процедур. Больным рекомендуется проходить курсы массажа 2-3 раза в год.
Препараты при синдроме позвоночной артерии
Врачи прописывают лекарства, повышающие скорость энергетических процессов внутри головного мозга. Они предотвращают гибель клеток, восстанавливают нервные окончания. Препараты при синдроме позвоночной артерии и схему их приема подбирает врач на основании клинической картины пациента. Самостоятельно назначать себе нейропротекторы и ноотропы запрещено. Помимо лекарств, ускоряющих нейронный обмен, тем, у кого обнаружен синдром ПА, назначают:
- уменьшающие отек анестетики;
- противовоспалительные медикаменты;
- препараты, усиливающие регенерацию клеток;
- лекарства, влияющие на весь метаболизм.
Блокада при синдроме позвоночной артерии
Процедура помогает мгновенно устранить боли в области шеи. В 70% случаев врачами назначается новокаиновая либо лидокаиновая блокада при синдроме позвоночной артерии. К смеси препаратов добавляют спазмолитики, глюкокортикоиды. Облегчение наступает из-за блокировки нервных окончаний. Импульс перестает поступать в клеточные рецепторы, благодаря чему неприятные ощущения пропадают. Блокада противопоказана, если у пациента:
- наблюдаются сильные деформации шейного отдела позвоночника;
- хронический остеохондроз;
- защемление дисков;
- аллергическая реакция на препараты.
Полностью устранить синдром шейной артерии с помощью блокады не получится: она является временной мерой в борьбе с недугом. Введение новокаина снимает отек и улучшает обменные процессы внутри хрящей, поэтому врачи сочетают эту процедуру с инъекциями хондропротекторов. Допустимо применять блокаду курсами при каждом обострении болезни. Если боль сильная и постоянная, пациента направляют на операцию.
Несистемное головокружение в картине липотимического состояния
Этот тип головокружения не имеет ничего общего с системным головокружением и проявляется внезапно наступающей общей слабостью, ощущением дурноты, «потемнения в глазах», звоном в ушах, чувством «уплывания почвы», предчувствием потери сознания, что нередко и происходит на самом деле (обморок). Но липотимическое состояние не обязательно переходит в обморок, это зависит от скорости и степени падения артериального давления. Липотимические состояния могут часто повторяться и тогда основной жалобой больного будут головокружения.
Причины и дифференциальный диагноз липотимических состояния и обмороков (вазодепрессорный синкоп, гипервентиляционный обморок, синдром ГКС, кашлевой синкоп, никтурический, гипогликемический, ортостатические обмороки разного происхождения и др.) смотри в разделе «Внезапная потеря сознания».
При падении артериального давления на фоне текущего цереброваскулярного заболевания часто развивается ишемия в области ствола головного мозга, проявляющаяся характерными стволовыми феноменами и головокружением несистемного характера. Помимо постуральной неустойчивости при ходьбе и стоянии могут иметь место:
- ощущение смещения окружающей обстановки при поворотах головы,
- липотимические состояния с ощущением дурноты без очаговой неврологической симптоматики,
- синдром Унтерхарншайдта (приступы липотимии с последующей потерей сознания, возникающие при поворотах головы или при определённом положении головы),
- «дроп-атаки» в виде приступов внезапной резкой слабости в конечностях (в ногах), которые не сопровождаются потерей сознания. В типичных случаях липотимии здесь также нет. Иногда эти приступы также провоцируются поворотами головы, особенно гиперэкстензией (переразгибанием), но могут развиваться спонтанно.
Приступы развиваются без предвестников, больной падает, не успев подготовиться к падению («подкосились ноги») и поэтому нередко получает повреждения при падении. Приступ продолжается несколько минут. В его основе лежит преходящий дефект постурального контроля. Такие больные нуждаются в тщательном обследовании для исключения кардиогенных обмороков (аритмии сердца), эпилепсии и других заболеваний.
Предрасполагают к головокружениям второго типа (то есть несистемным головокружениям) состояния, связанные со снижением объёма крови (анемия, острая потеря крови, гипопротеинемия и низкий объём плазмы, дегидратация, артериальная гипотония).
По чисто прагматическим соображениям полезно помнить, что частой физиологической причиной несистемных головокружений у женщин является беременность, а среди патологических причин – сахарный диабет.
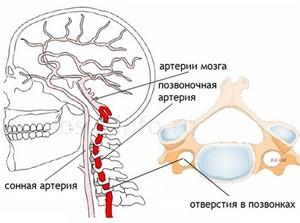
Что такое синдром позвоночной артерии
Симптомы заболевания известны многим, но при этом мало кто знает, что такое синдром позвоночной артерии (СПА), в чем причины его возникновения и можно ли избежать развития недуга.
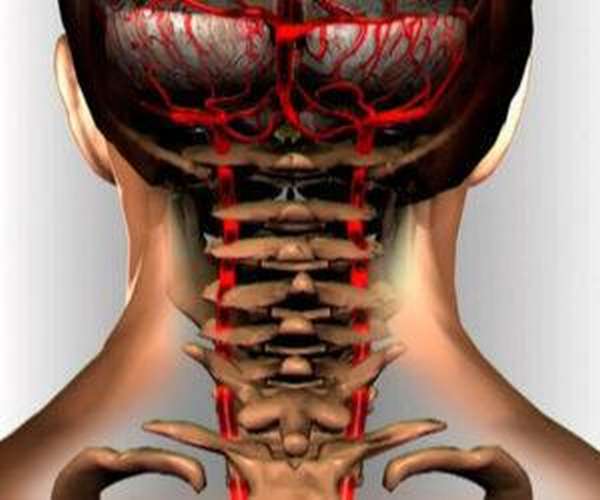
Специалисты определяют данный синдром, как комплекс симптомов, возникающих при нарушении кровоснабжения головного мозга из-за сдавливания позвоночных артерий.
Толчком к возникновению СПА становятся патологии в строении позвонков шейного отдела, отложения солей. К наиболее распространенным факторам относятся:
- остеохондроз,
- сколиоз,
- смещение межпозвонковых дисков в результате травмы или чрезмерной нагрузки на позвоночник.
Помимо этого, на развитие заболевания влияют причины, не зависящие от особенностей строения и состояния костных элементов. К ним относятся:
- окклюзирующие артериальные патологии (артриты, тромбозы и другие),
- сосудистые деформации,
- передавливание кровеносных сосудов под внешним воздействием (мышцами, неправильно развивающимися шейными ребрами, послеоперационными рубцами).
Результат этих патологий – непрямолинейность хода позвоночных артерий, сужение внутренних каналов, по которым проходит кровь и доставляется к мозгу.
Усугубить ситуацию могут даже неправильно подобранные принадлежности для сна.
Если не начать своевременное лечение, или провести неправильную терапию, то последствия болезни могут быть самыми негативными.
СПА нередко приводит к:
- нарушению кровообращения сегментов головного мозга (сегмент может быть как маленькими, так и весьма значительными),
- неврологическим состояниям от краткосрочной потери зрения до онемения конечностей,
- разрушению костных тканей из-за чрезмерно суженого позвонка,
Механизм становления
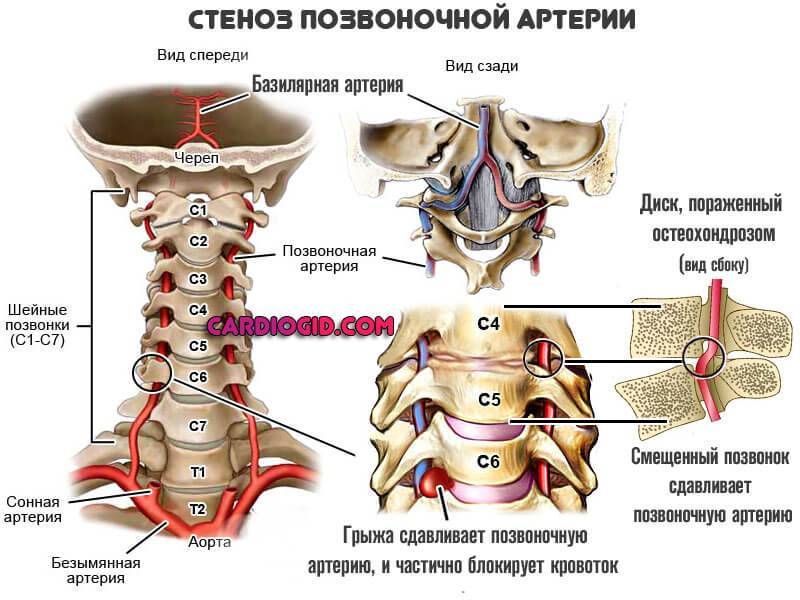
Основу расстройства составляет один из возможных вариантов, влияющих на проходимость позвоночных артерий. Выделяют два основных направления:
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.
Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.
При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом. Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Внимание:
Все три клинических варианта встречаются часто, но неодинаково. На первом месте сужение, на втором — атеросклероз, на третьем — тромбоэмболия.
Далее процесс развивается по сценарию ишемического расстройства головного мозга.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.
Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
Основные причины головокружения
Системное (вестибулярное) головокружение:
- Доброкачественное позиционное головокружение.
- Вестибулярный нейронит.
- Болезнь Меньера.
- Герпетическое поражение промежуточного нерва.
- Интоксикация.
- Инфаркт, аневризма или опухоль мозга разной локализации (мозжечок, ствол головного мозга, полушария большого мозга).
- Вертебрально-базилярная недостаточность.
- Черепно-мозговая травма и посткоммоционный синдром.
- Эпилепсия.
- Лабиринтит или инфаркт лабиринта.
- Рассеянный склероз.
- Дисгинезии (платибазия, Арнольда-Киари синдром и другие кранио-вертебральные аномалии).
- Сирингобульбия.
- Другие болезни ствола головного мозга.
- Конституционально обусловленная вестибулопатия.
- Артериальная гипертензия.
- Сахарный диабет.
Несистемное головокружение в картине липотимического состояния:
- Вазодепрессорный (вазовагальный) обморок.
- Гипервентиляционный обморок.
- Синдром гиперчувствительности каротидного синуса.
- Кашлевой обморок.
- Никтурический обморок.
- Гипогликемический обморок.
- Ортостатическая гипотензия нейрогенного (первичная периферическая вегетативная недостаточность) и соматогенного происхождения (вторичная периферическая вегетативная недостаточность).
- Ортостатические расстройства кровообращения при заболеваниях сердца и сосудов (аортальный стеноз, желудочковая аритмия, тахикардия, фибрилляция и др.).
- Симпатэктомия.
- Артериальная гипертензия.
- Сахарный диабет.
- Ишемия в области ствола головного мозга.
- Анемия, острая потеря крови, гипопротеинемия.
- Дегидратация.
- Беременность.
Головокружения смешанного или неопределённого характера:
- Головокружения при патологических процессах в области шеи (синдром Унтерхарншайдта, платибазия, синдром Арнольда-Киари, «задний шейный симпатический синдром», «хлыстовые» травмы, миофасциальные болевые синдромы шейной локализации).
- Головокружения при некоторых нарушениях зрения и глазодвигательных расстройствах (неправильно подобранные очки, астигматизм, катаракта, парезы глазодвигательных нервов и др.).
- Лекарственная интоксикация (апрессин, клофелин, тразикор, вискен, аминокапроновая кислота, литий, амитриптилин, сонапакс, дифенин, фенобарбитал, финлепсин, наком, мадопар, парлодел, мирапекс, бруфен, вольтарен, фенибут, инсулин, лазикс, эфедрин, тавегил, оральные контрпцептивы, мидокалм, атропин, клоназепам, преднизолон и другие).
- Головокружения у больных мигренью.
- Головокружения при нарушениях координации, стояния и походки (дисбазия разной природы).
Методы лечения
Наибольшим эффектом при СПА обладает комплексная терапия, обеспечивающая оптимальное сочетание медикаментов с внешним воздействием.
Массаж
Массаж при синдроме позвоночной артерии считается одним из эффективных методов физического воздействия. Проводить его должен профессиональный массажист. Кроме того, процедура проводится исключительно в условиях стационара, так как в процессе массажа оказывается прямое воздействие на позвонки шейного отдела.
При качественно проводимой процедуре, уже после 5-6 сеансов наступает улучшение. Во избежание рецидивов, курсы желательно проходить по 2-3 раза ежегодно.
Гимнастические упражнения
Лечебная гимнастика при синдроме позвоночной артерии назначается после окончания полного курса массажа. Первые занятия обязательно должны проводиться под наблюдением опытного инструктора.
Главное условие при выполнении упражнений – пациент не должен испытывать никакого дискомфорта или неприятных ощущений. Весь лечебно-физкультурный комплекс выполняется без резких рывков и поворотов. Его основу составляют следующие упражнения:
- неторопливые повороты головы,
- наклоны головы в направлении вперед-назад,
- работа плечами (вверх-вниз),
- вращение головой,
- умеренные движения руками.
Все упражнения выполняются по 5-10 раз.
Домашние методы терапии
Лечение синдрома позвоночной артерии в домашних условиях проводится только в сочетании с теми видами терапии, которые назначены доктором.
Самое лучшее, что можно сделать самостоятельно – это изменить образ жизни. Например, при повышенном содержании холестерина в крови, необходимо сократить потребление животных жиров.
Важным условием эффективности лечения является избавление от вредных привычек. Необходимо контролировать свой вес.
Кроме того, согласно рекомендации врачей, нужно:
- избегать стрессов,
- сократить потребление соли,
- организовать здоровый и полноценный отдых,
- привести в норму график работы.
В качестве дополнения ко всему перечисленному, многие также применяют различные средства народной медицины. Наиболее популярными и востребованными считаются настой из конского каштана и чесночный сок.
При шейном остеохондрозе
Говоря о том, как лечить синдром позвоночной артерии при шейном остеохондрозе, стоит упомянуть о ношении воротника Шанца – специального фиксирующего приспособления для шеи. Его использование позволяет уменьшить или вовсе устранить неприятные симптомы первичного заболевания.
Также для лечения назначают:
- средства, борющиеся с воспалительными процессами,
- нейропротективную терапию,
- препараты для улучшения оттока венозной крови,
- нейрометаболические стимуляторы,
- медикаменты, способствующие очищению и улучшению проходимости сосудов.
В некоторых случаях пациент может быть госпитализирован.
Причины нарушения функций позвоночных артерий
Синдром позвоночной артерии может быть вызван целым рядом проблем со здоровьем:
- врождённые отклонения в структуре данных артерий: их избыточная извитость, изогнутость, гипоплазия (уменьшенный диаметр сосуда);
- сужение артериального просвета из-за атеросклероза, тромбоза, эмболии, воспаления стенок сосудов (васкулит, артериит, артрит);
- механическое сдавливание артерий из-за опухолей в районе шеи, остеохондроза в шейном отеле, ненормального строения костей, спазмирования мышц.
Дегенеративно-дистрофические процессы в костно-суставных тканях шейного отдела позвоночника – распространённая причина пережатия позвоночной артерии. Это могут быть самые разные диагнозы – остеопороз, остеартроз, остеохондроз, спондилёз, спондилоартроз и их осложнения в виде протрузий, межпозвонковых грыж, остеофитов и мышечных зажимов. Травмы шейного отдела позвоночника (смещение позвонков, перелом тела позвонка и др.), ведущие к нарушению кровоснабжения мозга, также могут быть следствием слабости костно-суставных тканей и названных выше заболеваний.
Для точной диагностики патологий позвоночного столба желательно сделать МРТ позвоночника, а для выявления последствий нарушения мозгового кровообращения (гипоксии) – МРТ головного мозга.