Анализ костного мозга при лимфоме
Пункция или трепанобиопсия костного мозга проводится для подтверждения поражения ткани при лимфоме. Для исследования отбираются пробы из тазовых костей, отправляются на анализ патологоанатому, который под микроскопом подтверждает существование в пунктате аномальных лимфоцитов.
При наличии лимфомы (Ходжкина, неходжкинской) выполняется еще один интересный анализ – стернальная пункция. Процедура предполагает взятие спинномозговой жидкости для исследования. Суть манипуляции – это введение иглы в спинной мозг через определенный уровень между позвонками. После прокола с помощью шприца собирается нужное количество жидкости. Данный метод диагностики не является костномозговой аспирацией, пункцией, а тем более трепанобиопсией.
Для формирования диагноза при лимфоме требуется анализ не только биопсии, но и данных лучевых методов.
Существует несколько морфологических форм образования – необъемная, объемная. В первом случае очаг имеет небольшие размеры и может не сопровождаться существенными костномозговыми изменениями. Объемная опухоль занимает большие области, но не всегда при ней прогноз хуже, чем при образовании небольшого размера.
Неходжкинская лимфома по течению разделяется на следующие варианты:
- С медленным прогрессированием («ленивая»). Опухоль имеет малую степень злокачественного развития на момент обнаружения. Если провести рационально лечение, можно достичь длительной ремиссии;
- Промежуточный вариант лимфомы является агрессивным. Увеличение размеров органов лимфатической системы может быть достаточно быстрым. Формы часто неизлечимы;
- Быстрорастущая разновидность увеличивается в размерах за несколько месяцев. Практически неизлечима.
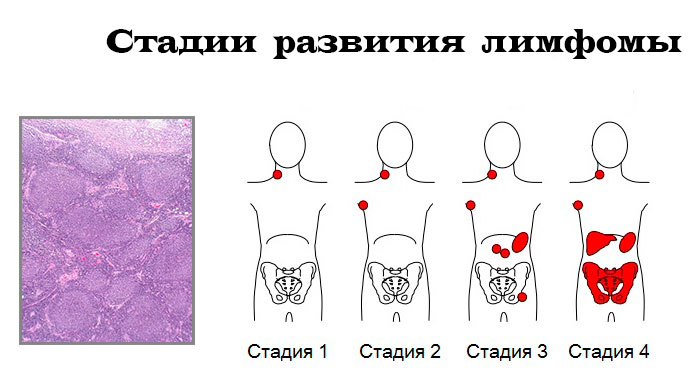
Для диагностики болезни требуется оценка лимфатических узлов. На первой стадии лимфаденит прослеживается только в одной области. При расположении увеличенных лимфоузлов в пределах одной ткани или стороны диафрагмы устанавливается диагноз лимфомы 2 степени. При третьей стадии образование распространяется за пределы двух областей, а при 4 степени – располагается в разных частях тела.
При описании следует указать на первоначальный источник возникновения опухоли – Т или В-лимфоциты. Соответственно при определенной разновидности в пунктате будут наблюдаться патологические варианты одной из разновидностей лимфатических клеток.
Трепанобиопсия при лимфомах – это более предпочтительный вариант перед пункцией, так как требуется получение полноценной информации не только об изменении лимфоцитов, но и состояния других кроветворных ростков.
Как проводится анализ костного мозга
В большинстве случаев образец берется из подвздошной кости (гребня).
Алгоритм анализа следующий:
- Человек ложится на бок, отвернувшись от врача, при этом нога, расположенная сверху, согнута в колене.
- Проводится дезинфекция кожи.
- Для обезболивания в область ткани над костью, вводится анестезирующее средство местного действия.
- Специалист вводит иглу в кость и извлекает из костного мозга образец.

Аспирация образца дает возможность получить достаточно информации, чтобы поставить точный диагноз. Во время процедуры возможно повреждение иглы, из-за чего определение локализации клеток будет затруднительно.
Когда важно определить точную анатомическую взаимосвязь между клетками и оценить, какую структуру имеют ткани, назначается пункционная биопсия. Во время ее проведения небольшой участок мозга удаляется с помощью специальной иглы для биопсии
Затем на образце делаются тонкие надрезы, которые исследуются под микроскопом.
Оба образца берутся из подвздошного гребня, часто для этого нужна только одна процедура. Иногда аспират берется из грудины. Анализ костного мозга ребенка самого младшего возраста получают из кости голени (большеберцовая кость). Требуется наркоз.
Во время процедуры пациент может ощущать только небольшую боль, после которой сохраняются незначительные неприятные ощущения. Длительность исследования – 2-4 минуты, долговременного поражения кости не происходит.

Трепанобиопсия костного мозга: описание, как выявить заболевание крови, как проходит, анализы, больно ли, осложнения
Трепанобиопсия костного мозга – процедура взятия образца костного мозга и отправки его в лабораторию для дальнейшего гистологического обследования. Проводится взятие костного мозга при наличии у пациента заболеваний крови. Трепанобиопсия имеет схожие черты с проведением такого анализа, как пункция, но результат биопсии является максимально информативным и расширенным.
Подготовка
Чтобы избежать возможных осложнений, за 2-3 дня перед проведением трепанобиопсии необходимо отказаться от приема лекарственных средств, которые влияют на степень свертываемости крови. Стоит воздержаться от использования антиперсперантов и косметических препаратов, в том числе ароматизированных гигиенических средств.
Утром перед назначенной трепанобиопсией можно легко позавтракать, но между приемом пищи и проведением процедуры должно пройти не менее 4 часов.
Воду пить можно, но в ограниченных количествах. За полчаса до проведения биопсии костного мозга пациенту дают препараты седативного действия.
 Методика выполнения трепанобиопсии костного мозга
Методика выполнения трепанобиопсии костного мозга
Подготовка к трепанобиопсии включает прохождение общего и развернутого анализа крови и ультразвукового исследования.
Как делают
Пациент размещается на кушетке на животе или на боку, допускается проведение процедуры сидя, но только если врач имеет большой опыт трепанобиопсии.
Место прокола кожи тщательно обрабатывается дезинфицирующими составами, вводится местный анестетик. Через несколько минут врач проверяет степень чувствительности кожного покрова, и если анестетик начал действовать, приступают непосредственно к проведению трепанобиопсии.
Через 1-2 часа после процедуры пациент не нуждается во врачебном наблюдении и отправляется домой. В течение 3 дней запрещено мочить место прокола.
Больно ли
Проходит трепанобиопсия с применением местной анестезии. Биопсия костного мозга — это не больно, а скорее неприятно.
Пациент будет испытывать давление в месте введения иглы, неприятные ощущения могут чувствоваться в области паха и бедер. Чтобы снизить интенсивность неприятных ощущений после биопсии, на место прокола накладывается компресс со льдом.
Какие болезни показывает
Трепанобиопсия костного мозга способствует выявлению следующих заболеваний: болезнь Ходжкина, лимфома, ретинобластома, нейробластома, саркома Юинга.
Трепанобиопсия применяется для диагностирования таких заболеваний, как лейкоз, наличие метастазов от онкологических новообразований, заболевание Гоше.
Способствует трепанобиопсия точному определению очагов скопления раковых клеток.
Расшифровка
При наличии отклонений в количестве определенных кровяных элементов в костном мозге, которые могут быть вызваны заболеваниями крови, в исследуемом образце будет значительно снижена концентрация миелокариоцитов.
Для постановки точного диагноза учитываются данные анализа крови и расшифровка гистологического обследования костного мозга, полученного в ходе трепанобиопсии.
Повышение элементов крови в костном мозге указывает на наличие заболеваний крови, если же их концентрация значительно снижена, это может указывать на аутоиммунные болезни, развитие тяжелой формы анемии.
Плюсы и минусы
Трепанобиопсия – высокоэффективная и максимально информативная диагностическая процедура для выявления различных заболеваний крови.
Преимущество метода в том, что он не требует серьезной и особенной подготовки, противопоказания к трепанобиопсии, в отличие от других методик, минимальные.
Вероятность осложнений, при отсутствии у пациента противопоказаний и работе квалифицированного, опытного врача, практически отсутствует.
Как таковой реабилитационный период после проведения трепанобиопсии костного мозга отсутствует, рекомендации касаются воздержания в течение нескольких дней от приема ванны, посещения солярия, бани и сауны.
К недостаткам трепанобиопсии можно отнести длительное время ожидания результатов гистологии, которое занимает от 1 до 2 недель.
Взятие образца костного мозга сопровождается достаточно неприятными ощущениями, и если у пациента высокий болевой порог, для проведения трепанобиопсии приходится использовать сильнодействующие анестетики местного спектра действия, после которых пациент может испытывать легкое недомогание.
К минусам трепанобиопсии костного мозга можно отнести и достаточно высокую стоимость процедуры, но цена полностью оправдана максимальной информативностью и возможностью быстро поставить диагноз.
Последствия и анализ результатов
Обычно и сама пункция, и восстановление после нее проходят быстро и практически безболезненно.
Процедура занимает около четверти часа, после чего еще минимум час обследуемый остается под пристальным вниманием врача, контролирующего уровень артериального давления, частоту пульса, температуру и общее состояние.. В этот же день разрешается покинуть клинику, однако вести автомобиль, выполнять травмоопасную работу, заниматься спортом или употреблять алкоголь врач настоятельно не порекомендует из-за риска обмороков и ухудшения самочувствия
В этот же день разрешается покинуть клинику, однако вести автомобиль, выполнять травмоопасную работу, заниматься спортом или употреблять алкоголь врач настоятельно не порекомендует из-за риска обмороков и ухудшения самочувствия.
Пункционное отверстие не требует специального ухода, но первые три дня после пункции следует отказаться от душа, ванны, походов в бассейн или сауну. Общий режим, работа, питание не меняются после пункции, а при ощутимой болезненности в первые сутки допускается прием обезболивающих средств.
Неблагоприятные последствия после пункции костного мозга встречаются крайне редко и маловероятны при соблюдении техники прокола, обработке кожи антисептиками, точном определении показаний и места пункции.
В некоторых случаях возможны:
- Сквозной прокол или перелом грудины;
- Кровотечения и инфицирование области пункции;
- Обмороки и даже шок у излишне чувствительных пациентов, при тяжелой сопутствующей патологии сердца и сосудов.
Пункция костного мозга считается вполне безопасной и безвредной манипуляцией, широко распространенной и отработанной большинством врачей, ее практикующих, поэтому бояться, впадать в панику или депрессию не нужно. Правильная психологическая подготовка и беседа с лечащим врачом во многом помогают устранить ненужные страхи и практически безболезненно перенести операцию.
Костный мозг, полученный посредством пункции костей, направляется для исследования в цитологическую или гистологическую лабораторию. В первом случае мазки изготавливаются тотчас же после извлечения ткани из кости, во втором — столбик костного мозга фиксируется в формалине и проходит все этапы получения гистологического препарата.
Цитологическое исследование производится быстро, уже в день исследования врач может получить заключение врача-цитолога о характере клеток, их числе и особенностях строения. Гистологический анализ требует больше времени — до 10 дней, но он дает информацию не только о клетках, но и о микроокружении (фиброзный каркас, сосудистый компонент и т. д.).
Исследование мазка или гистологического препарата костного мозга показывает морфологические особенности клеток кроветворной ткани, их число и соотношение, наличие патологических изменений, характерных для того или иного заболевания. В миелограмме врач оценивает характеристики белого ростка кроветворения (число миелокариоцитов, мегакариоцитов, бластных незрелых элементов и т. д.).
До процедуры
Задайте вопросы о принимаемых вами лекарствах
Обязательно сообщите вашему медицинскому сотруднику обо всех принимаемых вами лекарствах. К ним относятся рецептурные и безрецептурные лекарства, пластыри и кремы. Спросите, нужно ли вам прекратить прием каких-либо лекарств перед процедурой. Некоторые лекарства могут подавлять формирование клеток костного мозга (сокращать количество стволовых клеток в костном мозге). Если вы принимаете какое-либо из этих лекарств, вам будет нужно ненадолго прекратить его прием.
Некоторые лекарства могут вызывать кровотечения во время процедуры или после нее. Например, следующие:
- aspirin и лекарства, содержащие aspirin;
- нестероидные противовоспалительные препараты (НПВП), такие как ibuprofen (Motrin, Advil) и naproxen (Aleve);
- витамин E;
- лекарства, разжижающие кровь (антикоагулянты).
Сообщите вашему медицинскому сотруднику, если вы принимаете какое-либо из этих лекарств. Принимайте их только в том случае, если они одобрены вашим медицинским сотрудником. Вам предоставят информацию о лекарствах, которые вы можете принимать вместо них.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
У вас должен быть ответственный сопровождающий, который отвезет вас домой после процедуры. Ответственный сопровождающий — это человек, который поможет вам безопасно добраться домой. Этот человек должен иметь возможность связаться с вашей медицинской бригадой в случае возникновения каких-либо опасений. Договоритесь об этом заранее, до дня процедуры.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако в этом случае все равно потребуется, чтобы с вами был ответственный сопровождающий.
При необходимости сдайте кровь
Если вы сдаете стволовые клетки для другого человека (для проведения аллогенной трансплантации), у вас могут взять 1 дозу крови (около 1 пинты (470 мл)) перед процедурой. Это произойдет не менее чем за 1 неделю до процедуры.
Эту кровь введут вам после процедуры, если ваши медицинские сотрудники посчитают это необходимым. Это поможет вам восстановить состав крови (увеличить количество клеток в крови). Ваш медицинский сотрудник расскажет, чего стоит ожидать.
Особенности миелограммы при лейкозах
Лейкемический клон, активно делясь, нарушает нормальный гемопоэз (выработку и созревание клеток крови). Патологические клетки вырабатывают вещества, подавляющие размножение и дифференцировку других ростков кроветворения. Отягащяющим фактором является то, что эти клетки «захватывают» все ресурсы, и на нормальные форменные элементы резервов организма просто не хватает. Поэтому при любом лейкозе в костном мозге преобладают опухолевые клетки, какие именно – зависит от вида лейкоза, а клетки других ростков кроветворения будут присутствовать в количествах значительно меньших, чем нормальные. При остром лейкозе главный диагностический критерий – 25% и более бластных клеток. При хроническом лейкозе число бластов остается в пределах нормы или незначительно повышено, резко увеличено количество клеток пораженного ростка на разных стадиях созревания. Например, при хроническом лимфолейкозе увеличивается количество лимфоцитов, при миелолейкозе – промиелоцитов, миелоцитов и миелокариоцитов и так далее.
Как при остром, так и при хроническом лейкозе усиленный рост патологических клеток сопровождается уменьшением количества эритроцитов и тромбоцитов на всех стадиях созревания.
Если в миелограмме видны признаки лейкоза, пунктат костного мозга дополнительно проходит иммуногистохимическое, цитохимическое и генотипическое исследования – они нужны чтобы определить характерные особенности мутации опухолевого клона.
Показания к проведению
Стернальная пункция незаменима при диагностике заболеваний крови, а также является важным исследованием при выборе методики лечения. Назначается пункция грудины при следующих заболеваниях:
Подготовка к проведению
Специальной подготовки от пациента не требуется. Больной в день проведения пункции не придерживается никаких диет. Процедура проводится, когда мочевой пузырь и кишечник опорожнены. Для того чтобы результат диагностики костного мозга был более информативным, пациенту необходимо отказаться от приема некоторых лекарственных препаратов. Также в тот день, когда будет проведена процедура, нельзя делать хирургические оперативные вмешательства, а также диагностические мероприятия.
Проведение пункции
Пациент ложится на спину, предварительно освободив от одежды торс. Грудина пациента обрабатывается йодом, а также спиртом. Данная процедура проводится под местным обезболиванием, то есть путем введения необходимой дозы новокаина. После проведения антисептических процедур и введения местной анестезии врач начинает пункцию, используя специальную, короткую и толстую иглу Кассирского. Врач вводит ее вращательным движением в стенку грудины. При попадании в костный мозг врач ощущает некий провал. После введения иглы в костное пространство к ней прикрепляется шприц для сбора костного мозга. Далее иглу Кассирского извлекают из грудины, а на место прокола аккуратно накладывают стерильную повязку и наклеивают пластырь. Полученное костное вещество для получения данных о структуре клеток костного мозга подлежит тщательному изучению под микроскопом.
Осложнения после процедуры
Как и после любого другого вмешательства в организм, после стернальной пункции могут возникать осложнения. Одним из них является сквозной прокол, а также кровотечение на месте прокола. Чаще всего такое случается, когда процедуру проводят ребенку, у которого грудина намного эластичнее, чем у взрослого. Также при проведении пункции врач может слишком глубоко продвинуть иглу или, наоборот, не попасть в костномозговую полость. Для этого необходимо извлечь иглу и повторить процедуру.
Как видно, проведение пункции грудины является незаменимым при многих заболеваниях кровеносной системы, а также для диагностики и обследования клеток костного мозга.
Необходимость пункции
Необходимость проведения пункции у пациентов обосновывается диагностическими исследованиями, а донорский костный мозг берут для определения его качества, которое играет важную роль при трансплантации. Она проводится из различных костей. Это могут быть грудинные кости, подвздошные и пяточные кости, а также эпифиз большой берцовой кости. В большинстве случаев пункцию из подвздошных и грудинных костей берут у взрослых пациентов. В некоторых случаях для пункции используется остистый отросток позвонка поясничного отдела. Для детей прокол костей грудины является опасным из-за небольшой плотности и толщины костей. Для пункции у детей, в том числе и у новорожденных, используется верхняя треть большой берцовой кости.
Что представляет собой костный мозг?
Внутри всех костей есть содержимое, называемое костным мозгом. Структура костного мозга похожа на губку. Детские кости наполнены красным мозгом. По мере того, как ребенок растет и развивается, красный костный мозг сменяется жировой тканью, которая называется желтым костным мозгом. Но замещение происходит не во всех костях. Грудинные, черепные, трубчатые и позвонковые кости остаются до конца жизни наполненными красным мозгом
Техника проведения пункции
Процедура является серьезной для пациента, поэтому ее проведение можно доверить только опытному врачу. Получение костного мозга из губчатых костей проводится с использованием метода Аринкина. Пункция проводится прокалыванием стенок кости с помощью специальной иглы, которая перед процедурой тщательно высушивается и обезжиривается. На игле устанавливается специальный ограничитель. Расчет глубины погружения иглы производится на основе данных о толщине кожного покрова и подкожной клетчатки. Для проведения пункции используют шприц объемом 10-20 мл. Определяется место, где будет делаться прокол и тщательно обрабатывается спиртом.
Пункция костного мозга может выполняться с применением анестезии или без нее. Если в обезболивании нет необходимости, проводится обкалывание участков кожи и надкостницы вокруг прокола, для которого используют 2% раствор новокаина. Обкалывание новокаином может усложнить процесс морфологического исследования, из-за действия обезболивающих препаратов на костный мозг. Под их воздействием происходит лизирование и деформация костномозговых клеток. Причиной этого может быть попадание лекарственного препарата через кожный прокол.
Подготовка пункционной иглы
Перед началом процедуры ограничитель на игле фиксируется специальным диском, затем вставляется мандрен. Когда игла будет подготовлена к выполнению пункции, ее ставят в перпендикулярное положение на среднюю линию грудины. Прокол выполняется быстрым и точным движением в определенном для пункции месте. При этом одновременно происходит прокол кожи, подкожных тканей и одной стороны кости. О достижении иглой костного мозга говорит ощущение, что она вошла в пустоту. После этого она фиксируется в вертикальном положении, чтобы обеспечить ее неподвижность во время манипуляции по взятию костного мозга. При определенных заболеваниях наблюдается плохая фиксация иглы.
Лабораторные исследования костного мозга
Пункция – единственный информативный метод при необходимости узнать состояние стволовых клеток. сразу в нескольких участках организма – черепе, ребрах, костях таза и в грудине. Внешне он напоминает пористое губчатое вещество. На деле костный мозг – очень сложная структура.
Пункция заключается во введении через кожу полой иглы и служит диагностической процедурой для распознавания рака крови. После прокола осуществляют взятие образца ткани на обследование (биопсию), для выявления причин анемии, лейкоза, лейкемии, тромбоцитоза.
Обычно пункцию берут из средней мягкой части грудины. Полую иглу врачи предварительно обезжиривают. На ней не должно быть следов влаги, так как для процедуры нужна сухая и чистая игла. Место, где будет проводиться прокол, дезинфицируют.
К игле прикрепляется предохранитель, чтобы отслеживать глубину проникновения в тело.
Иглу Кассирского одним движением необходимо ввести перпендикулярно туловищу, так, чтобы она прошла подкожный слой и провалилась в пустое пространство. Врач прикрепляет к игле шприц и высасывает около 1 мл костного мозга. Процедура практически окончена, остается аккуратно вынуть инструмент и наложить пластырь на место прокола.
При проведении операции врачи используют анестезирующие лекарства.
Исследование костного мозга и системы крови
Кровь состоит из основных видов клеток: эритроциты, тромбоциты, лейкоциты и их подвиды, а также системы свертывания крови. Красный костный мозг является производителем всех клеток крови. Красный костный мозг – это важный орган кроветворной системы в организме человека. Его главная функция – кроветворение (гемопоэз) т.е. создание новых клеток крови на замену отработавшим свой срок. Кроме этого, костный мозг очень важен для корректной работы иммунной системы, т.к. он участвует в образовании иммунных клеток. Кровь и костный мозг являются незаменимыми элементами человеческого организма. Любая «поломка» в этой системе будет негативно сказываться на здоровье и отразится в данных исследований. Утилизация «старых» кровяных клеток происходит с участием селезенки, поэтому при обследовании системы крови может понадобиться исследование размеров и структуры селезенки.
Обследование системы крови, в зависимости от того, что с ней происходит, можно построить по нескольким вариантам: можно обследовать эритроцитарный росток, тромбоцитарный росток, лейкоцитарный росток и систему свертывания крови по отдельности или в комбинациях, в зависимости от того, что явилось поводом к обследованию и что видно в результатах ранее выполненных анализов (повышение или понижение каких-то видов клеток крови, билирубина, увеличение селезенки и т.д.). Как правило, обследование системы крови начинается с того, что при лабораторных исследованиях по какой-то причине, было выявлено либо чрезмерно большое, либо чрезмерно малое количество одного или нескольких видов клеток крови или нарушение строения этих клеток (слишком маленькие, слишком большие, неправильной формы и т.д.).
- Для заболевания эритроцитарного ростка характерна анемия либо, наоборот, повышение гемоглобина и эритроцитов в крови. Анемия может быть по разным причинам, например, при нехватке витаминов (например, витамин В-12 дефицитная анемия), нехватке железа, при хронической кровопотере (длительные и обильные менструации, кисты яичников, которые наполняются кровью и т.п.). Появление анемии также может быть связано с чрезмерным разрушением клеток крови, в этом случае образуется большое количество билирубина и может увеличиваться селезенка.
- Обследование тромбоцитарного ростка может понадобиться при увеличении или уменьшении числа тромбоцитов. При снижении уровня тромбоцитов целесообразно выполнить исследования на аутоиммунные заболевания (аутоиммунная тромбоцитопения). При избытке тромбоцитов возрастает риск тромбозов и увеличивается вязкость крови. В этом случае можно выполнить исследование свертывающей системы крови и выясняется причина тромбоцитоза (увеличения количества тромбоцитов).
- Обследование лейкоцитарного ростка рекомендуется, когда в анализе крови увеличивается или уменьшается количество лейкоцитов (лимфоциты, моноциты, эозинофилы, нейтрофилы, базофилы). Когда лейкоцитов мало (лейкопения) – возможна аутоиммунная агрессия против костного мозга, тяжелая хроническая инфекция, общее истощение организма, иммунодефицит. Когда лейкоцитов слишком много, это может говорить, например, о наличии какого-то воспалительного процесса, онкологическом заболевании системы крови.

Для чего берут пункцию
Люмбальную пункцию берут для исследования спинномозговой жидкости, что позволяет диагностировать некоторые заболевания головного и спинного мозга. Чаще всего такую манипуляцию назначают при подозрении на:
- инфекции центральной нервной системы (менингит, энцефалит, миелит, арахноидит) вирусной, бактериальной или грибковой природы;
- сифилитическое, туберкулезное поражение головного и спинного мозга;
- субарахноидальное кровотечение;
- абсцесс органов ЦНС;
- ишемический, геморрагический инсульт;
- черепно-мозговую травму;
- демиелинизирующие поражения нервной системы, например, рассеянный склероз;
- доброкачественные и злокачественные опухоли головного и спинного мозга, их оболочек;
- синдром Гиенна-Барре;
- др. неврологические заболевания.
Исследование спинномозговой жидкости дает возможность быстро диагностировать тяжелые заболевания головного и спинного мозга
Результаты исследования красного мозга
С результатами биопсии красной ткани из кости пациенты обычно знакомятся спустя несколько суток, необходимых для изучения биологического материала гематологом.
Специалист определяет, как много во взятом образце содержится форменных элементов. Если костная ткань не поражена, то в ней должно находиться 15 – 25 таких клеток.
При большем количестве форменных элементов гематолог диагностирует гиперклеточность, а при меньшем – гипоклеточность мазка.
Специалисту предстоит выяснить, какова степень созревания таких клеток, как эритрокариоциты и нейтрофилы.
Расшифровка этих показателей занимает много времени и может «рассказать» о гиперплазии костного мозга, если при исследовании красной ткани из кости обнаружат, что индекс созревания нейтрофилов не равен 0,5 – 0,9.
Другой важный показатель, определяемый гематологом, – это разница между лимфоидными, моноцитарными и гранулоцитарными форменными элементами, которая называется лейкоэритробластическим отношением.
Допустимые пределы этого показателя – 2,1 – 4,5. Кроме того, во время исследования костного мозга оценивается степень созревания эритрокариоцитов, которая должна колебаться между цифрами 0,8 и 0,9.
До того момента, когда врачом будет сделана интерпретация результатов, важно расспросить его об обезболивающих препаратах, применяемых после биопсии костного мозга. Участки тела, в которые погружали трепан, будут болеть не менее двух дней
Но для избавления от неприятных ощущений подойдут далеко не все лекарства против боли. После биопсии стволовых клеток из кости запрещается принимать «Аспирин», способный вызвать кровотечение
Участки тела, в которые погружали трепан, будут болеть не менее двух дней. Но для избавления от неприятных ощущений подойдут далеко не все лекарства против боли. После биопсии стволовых клеток из кости запрещается принимать «Аспирин», способный вызвать кровотечение.
Иногда после изъятия образца красного костного мозга у человека ухудшается самочувствие, то есть боль становится отчетливее, появляется лихорадка, а ранка в месте погружения иглы или трепана начинает сильно кровоточить.
Эти симптомы нельзя игнорировать, поскольку они свидетельствует об инфицировании раневой поверхности или возникновении осложнений.
Самое распространенное нежелательное последствие описываемой диагностической процедуры – синяки и непрекращающееся кровотечение из области проведения операции.
Итак, биопсия стволовых клеток из кости – это одна из самых сложных процедур, проводимых для диагностики состояния кроветворной системы.
Ранка, которая остается после взятия красной ткани, обычно заживает в течение нескольких суток.