Жжение кожи при неврозе. Почему возникает жжение кожи тела при неврозах?
Такое расстройство, как невроз кожи, можно легко спутать с аллергией или грибковым поражением, однако жжение кожи тела при неврозах имеет другие причины.
Поэтому необходимо в первую очередь проконсультироваться с дерматологом, чтобы исключить заболевания кожи. Невроз же лечится совместно дерматологом и психологом.
Кожный невроз является следствием расстройства нервной системы, при котором чешется все тело. Причины его появления — это психологические проблемы. Спровоцировать его могут:
- напряженная мозговая деятельность, умственное переутомление;
- постоянные конфликты и стресс;
- регулярный недосып;
- физическое переутомление;
- угнетающие хронические заболевания;
- истощение организма в результате диет и голоданий;
- сбои гормонального фона;
- травмы головного мозга.
Все эти факторы объединяет то, что они вызываются каким-то нервным потрясением или физической травмой головы. Организм включает защитную реакцию в ответ на истощение нервной системы, что и порождает различные неврозы.
Понять, что у человека невроз, а не другое заболевание, не имеющее никакого отношения к нервам, можно по ряду симптомов, таких как:
Отсутствие адекватной реакции кожи на раздражители. Эта болезнь приводит к изменению чувствительности эпидермиса. Кожный покров становится либо чрезмерно чувствительным даже к малейшим раздражителям, либо наблюдается сниженная чувствительность, в том числе к боли и другим воздействиям.
Чувство сухости и стянутости дермы. Ощущается покалывание во всем теле, возникает щекочущее раздражение, из-за которых больной расчесывает кожу.
Тактильные галлюцинации — будто по телу ползает насекомое или ощущение мурашек.
Мраморный цвет эпидермиса. Кожа становится бледной, а иной раз с синюшным оттенком.
Рассеянность и раздражительность. Больному сложно сконцентрировать внимание, постоянно ощущает бессилие и апатию.
Если замечены какие-то из вышеперечисленных симптомов, человеку нужно обратиться к дерматологу, чтобы определить, кожное ли это заболевание или же невроз. Если патологии кожи не выявлены, следует обратиться к неврологу.
Когда болезнь диагностирована, врачом назначается лечение. Применяются успокоительные препараты, назначаемые при расстройствах нервной системы. Для улучшения сна — снотворные лекарства и успокоительные — для снижения раздражения. Витаминные комплексы помогают поддержать иммунитет. В комплексе с препаратами используются мази, которые устраняют зуд и жжение кожи при неврозе. Все лекарственные средства должен назначать врач.
Также рекомендуется посещать психолога, чтобы стабилизировать общее состояние психики и снизить эмоциональное напряжение.
Человек, страдающий неврозом кожи, должен следить за своим питанием, употребляя в пищу больше овощей, фруктов, и других полезных продуктов, исключая жареную и копченую еду. Вредные привычки также пагубно влияют на общее состояние организма, поэтому от алкоголя, кофе и сигарет лучше отказаться.
Занятия спортом благотворно влияют на сосуды, вследствие чего клетки лучше насыщаются кислородом. Каждодневные прогулки тоже хорошо сказываются на организме, а лучше если это будет утренняя пробежка. Должен быть стабильный режим дня, без недосыпов. Чай и кофе лучше заменить на травяные сборы, а в ванну добавлять успокаивающие и расслабляющие эфирные масла.
Такое изменение образа жизни будет хорошей профилактикой не только неврозов, но и многих других заболеваний. Специалисты рекомендуют взять отпуск и отправиться к морю либо на природу. Такая смена обстановки стабилизирует психоэмоциональное состояние человека.
Если игнорировать проблему невроза, это может повлечь за собой ряд негативных последствий. Поскольку кожный невроз — это в первую очередь заболевание нервной системы, он имеет ряд последствий для психики и общего состояния организма, к ним относятся:
- обострение хронических патологий;
- сильная головная боль;
- сбои в работе сердечно-сосудистой системы;
- нарушение пищеварения;
- плохая память и быстрая утомляемость;
- апатия, депрессия, хроническая усталость;
- слабость в теле.
Чтобы предотвратить болезнь, необходимо время от времени отдыхать от дел и вести здоровый образ жизни, стараться не вступать в конфликты и уметь выходить из стрессовых ситуаций, избегая тем самым нервного перенапряжения.
Таблица: причины жжения в зависимости от дополнительных симптомов
| Характер жжения в поясницы, симптомы | Причина |
|---|---|
| Справа |
|
| Слева |
|
| Сильное жжение и боль |
|
| Острая боль |
|
| Резкая боль |
|
| Жжение и повышение температуры |
|
| Постоянное |
|
| Жгучая боль |
|
| Тянущая боль в пояснице со жжением |
|
| Жжение и покалывание |
|
| Зуд и жжение | |
| Жжение внизу поясницы |
|
| Жжение в ногах и пояснице |
|
| Жжение в пояснице и ягодицах |
|
| Жжение в животе и пояснице |
|
| Жжение в пояснице и боль в ноге (отдаёт в ногу) |
|
| Жжение в спине выше, над поясницей |
|
| Жжение в боку слева |
|
| Жжение в правом боку |
|
| Посередине поясницы |
|
| Внутри поясницы жжение | |
| Жжение кожи на пояснице | |
| Жжение и колики в пояснице |
|
| Жжение вокруг поясницы (по всей пояснице) |
|
| Жжение в боках поясницы | |
| При сидении |
|
| При наклонах |
|
| После еды |
|
| После тренировки (физической нагрузки) |
|
| Ночью | |
| При мочеиспускании |
|
| При ходьбе и движении |
|
Причины: почему горит спина?
Жжение в спине не является самостоятельным заболеванием. Это симптом, который может быть вызван рядом причин. Этиологические факторы разделяют на несколько групп: болезни позвоночного столба, механические повреждения спины, различные заболевания внутренних органов.
Развитие заболеваний
Жжение в области позвоночника может быть симптомом различных заболеваний. К ним относятся:
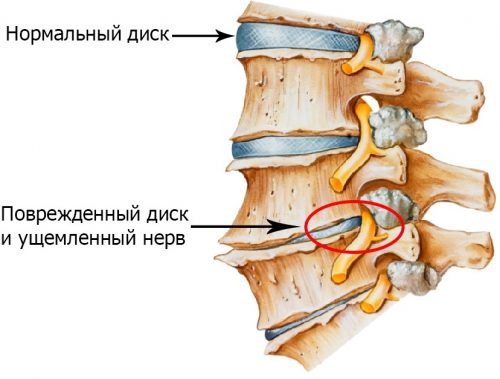
- протрузия или грыжа межпозвоночных дисков. Как правило, помимо покалываний возникает сильная боль во время различных движений корпусом (повороты или наклоны).
- Остеохондроз. При этом заболевании покалывание обычно сконцентрировано на грудном отделе позвоночного столба.
- Сколиоз. Появление жжения связано с воспалением мышц.
- Ишиас. Если печет спина, это может быть вызвано воспалением седалищного нерва.
- Опоясывающий герпес. Это вирусное заболевание, если оно является причиной покалываний в спине, то со временем на ней появятся сильные волдыри.
- Пояснично-крестцовый радикулит. В этом случае покалывание затрагивает область спины и распространяется на нижние конечности.
Механические повреждения
Бывают случаи, когда причина жжения позвоночника заключается в механических повреждениях. Любые травмы, трещины или ушибы спины способны привести к этому неприятному состоянию. Это связано с повреждением близко расположенных мышц. Если ощущается покалывание по бокам, то, скорее всего причина кроется в переломе ребра.
Сильные нагрузки на позвоночник могут сопровождаться повреждениями позвоночного столба, что приводит к появлению покалывания. Чаще всего они возникают у людей, чья трудовая деятельность связана с поднятием тяжестей (например, у грузчиков), или у профессиональных спортсменов, таких как пауэрлифтеры.
Болезни внутренних органов
Когда горит спина, причины могут крыться в различных заболеваниях внутренних органов. Чаще всего они затрагивают выделительную систему (мочекаменная болезнь, пиелонефрит) и желудочно-кишечный тракт (гастрит, язва желудка). При таких заболеваниях покалывание концентрируется в нижней части спины. Бывает, что покалывания спины возникают вследствие сахарного диабета, поскольку оно поражает нервную систему человека. Заболевания печени тоже провоцируют развитие покалывания (цирроз, гепатит).
Жжение позвоночника в грудном отделе диагностируют довольно редко, но оно может свидетельствовать о серьезных заболеваниях, например, об инфаркте миокарда.
Сопутствующие симптомы
Жгучая боль в спине сопровождается рядом признаков. Симптомы болезни зависят от места локализации жжения и причины, которая его вызвала. При наличии воспалительных заболеваний, покалывание спины может сопровождаться значительным повышением температуры тела, общим недомоганием и слабостью.
Если появление недуга связано с патологиями выделительной системы, у человека возникают различные расстройства, такие как зуд и резь во время мочеиспускания. Иногда моча меняет цвет, становится мутной, попадаются капли крови.
При заболеваниях дыхательной системы (пневмония, хронический бронхит, ХОБЛ) наряду с покалываниями спины появляются следующие симптомы: сильный кашель, одышка, мокрота. Возможны болезненные и дискомфортные ощущения в грудной клетке.
Жжение в спине может развиться вследствие болезней органов пищеварительной системы (панкреатите, колите), тогда возникнут следующие признаки: потеря аппетита, метеоризм, диарея, тошнота. При этом, иногда отмечают изменение цвета мочи и кожный зуд.
У женщин покалывания могут быть вызваны гинекологическими проблемами (воспалениями интимных органов), что отражается на сбоях менструального цикла, болью в нижней части спины и выделениях из влагалища. Бывает, что жжение вызвано выкидышем или внематочной беременностью.
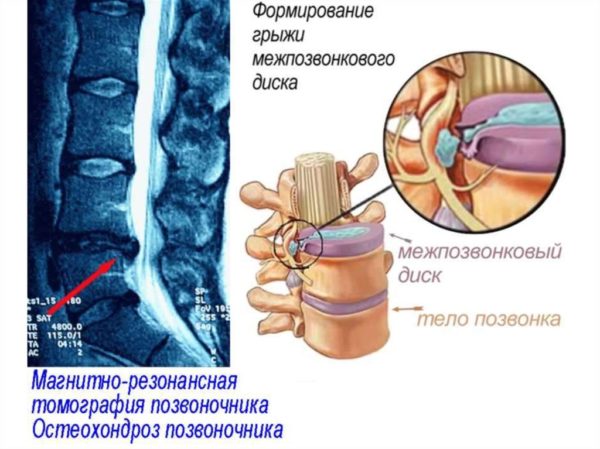
Остеохондроз как причина жжения в спине и на ребрах
Остеохондроз – это одна из наиболее распространенных причин жжения в спине и на ребрах. Это хроническое заболевание, которое влияет на межпозвоночные диски и суставы позвоночника. Отложение солей, прогрессирующее старение и нарушение обменных процессов в тканях могут приводить к дегенерации и изменению структуры позвоночных дисков.
При остеохондрозе происходит сжатие нервных окончаний и сосудов, что вызывает постоянный или периодически возникающий жжение в спине и на ребрах. Жжение можно ощущать как на определенном участке спины, так и распространяться по области ребер.
Чтобы справиться с жжением, связанным с остеохондрозом, важно обратиться к врачу и пройти диагностику. Лечение может включать различные методы, в том числе физиотерапию, применение обезболивающих препаратов, массаж, физическую терапию и специальные упражнения для укрепления спины
Регулярное выполнение упражнений направленных на растяжение и укрепление мышц спины и ребер помогает снизить жжение и улучшить общее состояние позвоночника
Также важно поддерживать правильную осанку во время сидения и ходьбы, а также избегать лишних физических нагрузок на позвоночник
Помимо физической терапии, пациентам с остеохондрозом рекомендуется вести здоровый образ жизни, отказаться от вредных привычек, поддерживать нормальный вес и правильно питаться, чтобы укрепить свой позвоночник и снизить риск рецидива остеохондроза.
Болезни почек
Гореть поясница может при пиелонефрите, гломерулонефрите, мочекаменной болезни. Кроме этого симптома, врач чувствует боли, частые позывы к мочеиспусканию. Моча меняет прозрачность, цвет, в ней возможно наличие крови. Количество мочи тоже меняется. Пациент нередко ощущает повышение температуры, его кожные покровы отекают, давление повышается. При движении камней в почках начинаются колики. Если вовремя не лечить, то болезнь переходит в хроническую почечную недостаточность с нарушением функциональности. Ткани пациента отекают, зудят, развивается анемия, функции других внутренних органов нарушаются.
Почему болит кожа на спине?
Боли в спине могут возникать по разным причинам. Они могут быть вызваны заболеванием или повреждением кожи, а также другими заболеваниями. В таких случаях боль может распространяться по нервным окончаниям в коже, которые очень чувствительны. Однако такие случаи встречаются редко.
Чаще всего причиной неприятных ощущений в коже является специфическое воспаление, грибковая инфекция или другие типы заболеваний. Лечение зависит от причины и типа заболевания.

Аллодиния
Аллодиния – это состояние, при котором возникает боль даже при незначительном прикосновении. Внешних повреждений нет, поэтому кажется, что кожа на спине болит без видимых причин. Это особый случай нейропатии – процесса повреждения нервных корешков, который может быть вызван различными факторами.
Нейропатия и аллодиния чаще всего развиваются в связи с такими заболеваниями, как:
- Сахарный диабет;
- Закрытая травма кожи;
- Авитаминоз.
Лечение этого состояния заключается в устранении его причины. При авитаминозе это достигается правильным питанием и приемом поливитаминных комплексов. При сахарном диабете врач назначает препараты, чтобы достичь устойчивой компенсации состояния.
Грибковые или вирусные инфекции
Грибковые и вирусные инфекции кожи передаются через контакт, такой как прикосновение, использование общих предметов, таких как постельное белье, одежда и полотенца. Одним из наиболее распространенных вирусных заболеваний является папилломавирус человека, который может развиваться как на коже, так и на слизистых оболочках и передаваться через контакт. Грибковые инфекции, с другой стороны, могут поселиться на коже, ногтях и слизистых оболочках, передаваясь через контакт кожа-кожа или через общие бытовые предметы и текстиль.
Наиболее вероятно заболеть грибком, так как его очень сложно уничтожить антисептической обработкой. Споры грибков не уничтожаются химическими средствами или кипячением. Папилломавирус менее распространен. На ранних стадиях развития инфекции может быть зуд, но обычно нет боли. Со временем кожа становится сухой, разрушается, появляются трещины, сопровождающиеся болевыми ощущениями.
Есть несколько симптомов, которые могут указывать на грибковую инфекцию:
- Сильный зуд, не связанный с внешними раздражителями.
- Шелушение кожи.
- Образование налета на коже.
- Изменение цвета кожи, пожелтение.
- Образование трещин и эрозий.
При папилломавирусе основным симптомом является образование папиллом на коже. Они могут появляться не только на спине, но и на других участках кожи. Плоские папилломы не выступают над поверхностью кожи и имеют цвет, схожий с цветом кожи, поэтому их можно увидеть только при ярком освещении.
Грибковые инфекции лечатся местными препаратами, такими как мази Тридерм и Микозолон, которые наносятся на пораженные участки 3-4 раза в день. Противогрибковые таблетки, такие как Флуконазол, также могут использоваться ежедневно или через день в течение года, в зависимости от степени поражения.
Папилломавирус лечится системными препаратами под наблюдением врача. Используются противоопухолевые средства, такие как Блеомицин, иммуностимуляторы, такие как Изопринозин, и лекарства, разрушающие патологические клетки, такие как Фторурацил и Подофиллин. Самые видимые образования показано удалять хирургическим путем.
Вирус герпеса, который распространяется по нервным окончаниям, вызывает сильные боли и специфические высыпания на коже, сопровождающиеся припухлостью и зудом. Лечение включает применение противовирусных препаратов внутрь, таких как таблетки Ацикловир, и наружно, таких как мази Зоверакс и Ацикловир.

К какому врачу обратиться?
Если появлению жжения предшествовали какие-либо травмы и повреждения позвоночника (ушибы, падения), необходимо обратиться к травматологу. Если травма произошла в ночное время суток, дежурный травматолог-ортопед должен принимать в травматологическом пункте, который работает круглосуточно.
Наиболее распространенные причины травм позвоночника
При отсутствии видимых причин начать обследование следует с посещения участкового терапевта, врача общей практики (семейного врача), хирурга или ортопеда. При необходимости врач даст направлению на консультацию профильных специалистов: невролога, уролога, андролога, гинеколога, пульмонолога или кардиолога. Стандартный комплекс первичной диагностики при жалобах на жжение в спине включает следующие исследования:
- рентгенография;
- МРТ или КТ;
- прощупывание позвоночника с его сгибанием (по определенным диагностическим методикам);
- анализы мочи и крови (позволяют выявить признаки эпидурита и других воспалительных процессов).
Снимок остеохондроза межпозвоночных дисков
Лечение больному будет назначено с учетом выявленных заболеваний и нарушений.
Почему жжение возникает при остеохондрозе?
Раздражение нервов происходит под влиянием таких факторов, как:
- сместившиеся позвонки,
- мышечное напряжение, связанное с нестабильностью,
- присутствие остеофитов,
- воспаление мягких тканей,
- грыжевые выпячивания межпозвоночных дисков,
- кистозные разрастания хрящей.
Жжение в спине при остеохондрозе связано с воздействием травмирующих факторов на нервные окончания. Это может быть травма, воспалительный процесс или нарушение трофики, поэтому очень важным является нормальное кровоснабжение нервных волокон. Ведь заболевания, что нарушают тонус сосудов и нормальную работу капилляров, приводят к развитию парестезий в виде жжения, локализующегося в области любого участка тела.
Кроме этого, вызвать неприятные ощущения может воспаление мышечно-связочного корсета спины. При шейном остеохондрозе жжение локализуется в руках и области лица. Когда очаг находится в грудном отделе, то у пациента печет и чешется спина. При обнаружении проблем с поясничным отделом неприятные ощущения локализуются в ногах или половых органах.
Методы диагностики
Для выявления первопричин боли и жжения в лопатках врачи применяют комплексный подход. Для начала специалист визуально осматривает пациента, узнает о характере дискомфорта и его локализации. Для постановки точного диагноза назначает:
- общий анализ крови и мочи,
- биохимический анализ крови,
- УЗИ,
- рентген,
- маркеры патологий почек и печени,
- магнитно-резонансную томографию.
Когда обращаться к врачу
Спина горит огнем, что это значит? С таким вопросом обращаются пациенты к специалистам для выяснения причин. При появлении жжения и боли между лопатками в первую очередь идут к терапевту, который, выслушав жалобы, назначает симптоматическое лечение либо дает направление к узкому специалисту.
Проблемами ОДА и внутренних органов занимаются:
- ревматолог,
- кардиолог,
- хирург,
- вертебролог,
- невропатолог,
- нефролог,
- травматолог,
- уролог.
Жжение в спине после массажа
Если больному назначен курс лечебного или профилактического массажа, выполнять его должен только специалист, имеющий соответствующие навыки и образование. Неправильные действия и несоблюдение техники могут привести к повреждению и смещению позвонков, что проявляется сильной жгучей болью в области спины. Причинами жжения в позвоночнике после массажа также могут быть:
- ошибки в выборе техники массажа (например, когда вместо расслабляющего массажа проводится стимулирующее точечное воздействие);
- проведение массажа в фазе мышечного обострения;
- наличие противопоказаний;
- активное скопление молочной кислоты в мышечной ткани (часто возникает у людей с ослабленным мышечным каркасом, ведущих малоподвижный образ жизни).
Проведение лечебного массажа
«Финалгон»
Беспокоит между лопатками? Как может болеть, что быть, как проявляться?
В межлопаточной области могут наблюдаться самые разнообразные симптомы, на которых мы и остановимся.
1. Болит между лопатками.
2. Боль в спине лежа, сидя, стоя, прямо, на левом или правом боку.
3. Боль в позвоночнике.
4. При вдохе болит спина.
5. Боль отдает между лопатками.
6. Жжение.
7. Ноет справа, слева, правее, левее.
8. Сильная, средняя, умеренная, слабая боль в мышцах.
9. Дискомфорт.
10. Чешется.
11. Защемило.
12. Ноющая, резкая боль.
13. Болевой синдром посередине.
14. Немеет, онемение.
15. Зуд.
16. Тянет.
17. Постоянные или эпизодические боли.
18. Шишка.
19. Горит.
20. Болит шея или грудь.
21. Хруст.
22. Тяжесть.
23. Колет кол.
24. Мерзнет.
25. Невралгия или радикулит.
26. Печет.
27. Ломит.
28. Вступило.
29. Температура (высокая, повышенная, субфебрильная, фебрильная).
30. Спазм.
31. Заклинило.
32. Ком.
33. Ломота.
34. Мурашки.
35. Прострел.
36. Хондроз.
37. Болит сустав.
38. Отрыжка.
39. Удар.
40. Покалывание.
41. Свисает жир.
42. Трудно дышать.
43. Боли в сердце.
44. Боли за грудиной.
45. Тату или татуировка, надпись.
46. Скованность.
47. Сдавливает.
48. Щелкает.
49. Боль в хребте.
50. Жар или холод.
51. Тяжесть.
52. Горит.
53. Соли.
54. Кашель сухой или влажный.
55. Мышечная боль.
56. Раздражение.
57. Пятна черные, коричневые, красные, белые.
58. Залысина в области спины.
59. Болит позвонок.
Другие заболевания
Под жжение и боль в пояснице могут маскироваться и другие патологии. Одной из таких является мужская болезнь под названием простатит.
Простатит
Воспаление предстательной железы встречается преимущественно у мужчин старшего возраста. Больные жалуются на:
- озноб, лихорадку;
- боль, охватывающая низ живота, пах, мошонку, поясницу, задний проход;
- резь и боль, частые ночные позывы к мочеиспусканию;
- головная и мышечная боль;
- чувство разбитости.
Для избавления от болезни назначают:
- Антибиотики:
- Амоксициллин;
- Левомицетин.
- НПВС:
- Кетопрофен;
- Индометацин.
- Спазмолитики:
- Альфа-адреноблокаторы:
- Тамсулозин;
- Празозин.
Кроме лекарственных средств эффективен массаж предстательной железы.
Факторы, приводящие к развитию недуга
Жжение в спине является последствием следующих заболеваний позвоночника:
- Остеохондроз на поясничном или грудном отделе позвоночного столба.
- Развитие этой болезни в шейном отделе.
- Появление симптомов радикулита.
- Развитие грыжи между позвонками.
Обычно причиной развития болезни является малоподвижный образ жизни, наличие больших физических нагрузок. Но не только остеохондроз может привести к жжению в области спины. Причины появления этого симптома могут крыться в травмах, проявлении признаков сколиоза. Во время этого недуга жжение проявляется на спинных мышцах из-за возникновения воспалительного процесса.
Так как жжение может возникнуть в любой части тела при болезнях внутренних органов, то врач должен дифференцировать во время обследования симптоматику таких недугов от признаков остеохондроза. Для этого применяются современные методы диагностики, например компьютерная томография, ультразвук, электрокардиограмма и т. д.
Что делать при жжении в спине: лечение с помощью методов мануальной терапии
Первое, что следует делать, если жжет спину, это обращаться к вертебрологу или неврологу. Эти специалисты при первичном осмотре смогут поставить точный диагноз и дадут рекомендации относительно будущего лечения. Мы предлагаем вам узнать о том, как проводится лечение жжения в спине с помощью методов мануальной терапии.
У нас есть разработанные методики, позволяющие избавить пациента от неприятных ощущений полностью за 1-2 сеанса. Но это не означает, что произойдет чудо и вы избавитесь от причины неприятных жгучих ощущений. Вовсе нет. Для полноценного лечения остеохондроза и его осложнений может потребоваться 10 – 12 сеансов.
Итак, лечение жжения в спине в нашей клинике мануальной терапии всегда начинается с полного обследования пациента. После того, как диагноз поставлен, врач разбирается с потенциальными причинами заболевания. И дает пациенту ряд индивидуальных рекомендаций относительно того, как можно избавиться от всех потенциальных факторов риска.
Затем разрабатывается индивидуальный курс терапии, и он может включать в себя:
- тракционное вытяжение применяется в том случае, если было установлено уменьшение промежутков между тела позвонков;
- остеопатия при нарушении микроциркуляции крови и лимфатической жидкости, обнаружении миофасциальных триггерных точек и защемления корешковых нервов;
- рефлексотерапия, в том числе и фармакопунктура, позволяют быстро купировать болевой синдром и запустить процесс естественной регенерации поврежденных тканей межпозвоночных дисков;
- массаж требуется для улучшения тонуса мышечной ткани, сухожилий и связок;
- лечебная гимнастика и кинезитерапия обеспечивают поэтапное и постепенное укрепление мышечного каркас спины, за счет этого нормализуется состояние диффузного обмена между хрящевой тканью и миоцитами.
В некоторых случаях используется лазерная терапия, электромиостимуляция, микроиглоукалывание и ряд других эффективных и безопасных методик.
Запишитесь на первичную бесплатную консультацию и узнайте о том, как можно лечить позвоночник в вашему случае.