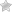Характерные признаки патологического процесса
Виллонодулярная форма синовита сопровождается признаками, которые характерны для многих заболеваний, поражающих суставы человека. К отличительным характеристикам относятся такие симптомы, как:
- Наличие подвижного новообразования под кожными покровами;
- Аллергические проявления на пораженном участке;
- Сильная режущая боль при сгибании сустава;
- Отечность тканей по периметру колена.
Основным отличием виллонодулярного синовита является наличие подвижных новообразований под кожными покровами. Они имеют круглую форму, упругие на ощупь. Если пациент отмечает появление нескольких шариков, необходимо посетить специалиста. Возможным осложнением является злокачественный процесс в организме.
Все формы синовитов сопровождаются аллергическими проявлениями на пораженном суставе. Это связано с активизацией аутоиммунной системы. При этом происходит накопление антител на участке, который организм посчитал опасностью. Данное скопление сопровождается появлением множества высыпаний на колене. Сыпь сильно чешется и имеет все признаки аллергической реакции.
Виллонодулярная форма синовита сопровождается резкой режущей болью в области пораженного сустава. Необходимо учитывать, что данная патология может развиться не только в коленной области, но и в голеностопе ноги. При этом человек теряет подвижность одной конечности. Если процесс вовремя не пролечивается, возможно получение инвалидности.
При этом заболевании происходит отекание коленного сустава по периметру. Отек не имеет четких границ. Кожные покровы горячие, красные. Данное явление характерно и для бурситов. При бурсите отек имеет четкие границы.
Диагностика патологического процесса
Виллонодулярная форма синовита требует от врача тщательной диагностики. Для определения характера заболевания производится забор таких жидкостей, как:
- Кровяная жидкость;
- Синовиальный секрет.
Основное внимание уделяется кровяной жидкости. В крови пациента необходимо исследовать количественный и качественный состав
При аутоиммунных изменениях в организме кровь имеет антитела. В некоторых случаях имеются соединения антитела с антигеном. Такое изменение влияет на онкологический характер патологии.
Дополнительным исследованием является взятие пробы синовиального раствора. При виллонодулярном синовите он имеет красно-коричневую окраску. Это происходит из-за скопления эритроцитов в полости синовиального мешка. Также пункция необходима для обнаружения дополнительных примесей в синовиальном растворе.
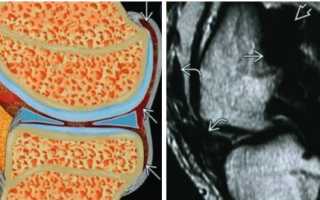
Виллонодулярная форма синовита хорошо выявляется при ультразвуковом исследовании. На современных аппаратах, имеющих цветовое разрешение, хорошо видно изменение окраски оболочки синовиального мешка. Его стенки увеличены, форма изменена. На поверхности оболочки просматриваются ворсинистые образования. На изображении можно рассмотреть и свободные ворсины, заполненные жидкостью.
Для определения характера синовита необходимо провести биопсию синовиального мешка. Ткани, полеченные при биопсии, направляются в лабораторию. Медики изучают полученный материал на появление многоядерных клеток. Данные клетки указывают на наличие онкологического процесса в суставе.
Диагностика пигментного виллонодулярного синовита
Для постановки диагноза пигментного виллонодулярного синовита ревматолог проводит комплексное обследование пациента с оценкой лабораторных показателей крови, рентгенологических и артроскопических данных, результатов исследования синовиальной жидкости и тканевого строения образца синовиальной оболочки.
Для пигментного виллонодулярного синовита не характерны воспалительные изменения в клиническом анализе крови, наличие С-реактивного белка , АНФ или ревматоидного фактора . При проведении рентгенографии сустава в некоторых случаях можно наблюдать остеопороз суставных поверхностей и некоторое сужение суставной щели. Иногда выявляются краевые эрозии костных суставных поверхностей и кистовидные образования эпифизов. Пневмоартрография зачастую обнаруживает дефекты наполнения в синовиальной оболочке сустава, имеющие округлую форму и множественный характер. Они соответствую месту образования гигантских узлов или ворсин разрастающейся синовиальной оболочки.
Сочетание противовоспалительных, болеутоляющих и жаропонижающих свойств практически у всех Н.п.п. нельзя считать случайным. Установлено, что некоторые медиаторы воспаления (брадикинин, простагландины) вызывают также ощущение боли и лихорадку. Поэтому, угнетающе влияя на эти медиаторы, рассматриваемые антивоспалительные средства дают анальгетический и жаропонижающий эффект. Возможно, что некоторую роль при этом играет также блокада данными средствами периферических болевых рецепторов. В то же время влиянию на нервные центры терморегуляции и болевого восприятия, вопреки прежним взглядам, не придается большого значения. Однако несмотря на возможную связь этих эффектов, необходимо иметь в виду, что даже в случае их действительного сочетания они могут резко различаться по степени выраженности.
Важно клинически дифференцировать болеутоляющее и собственно противовоспалительное действие лекарств. У некоторых пациентов болевой синдром может быть самым ярким клиническим проявлением воспалительного процесса.
Поэтому любое уменьшение боли иногда рассматривается как проявление противовоспалительного влияния, хотя в принципе такой подход неправилен (морфин в подобных случаях также уменьшает боль, не обладая антивоспалительными свойствами).
Н.п.п. не обладают доказанным непосредственным влиянием на иммунную систему, однако у некоторых больных они проявляют, по видимому, некоторое “вторичное” иммунодепрессивное действие, поскольку снижение капиллярной проницаемости в части случаев способно несколько затруднять контакт иммунокомпетентных клеток с антигеном, а антител – с субстратом; стабилизация лизосомных мембран в макрофагах ограничивает расщепление плохо растворимых антигенов, необходимое для развития последующих этапов иммунной реакции. Поэтому при длительном применении Н.п.п. в части случаев достигается лечебный эффект, сопоставимый с назначением “базисных” препаратов.
Среди побочных эффектов, свойственных группе Н.п.п. в целом (хотя степень их выраженности бывает различной), можно отметить следующее: “раздражение” желудочно-кишечного тракта (включая образование петехий, эрозий и язв), головокружение, головная боль, аллергические кожные сыпи, повышение АД, задержка жидкости. Тем не менее у большинства пациентов переносимость Н.п.п. оказывается хорошей, и побочных эффектов не возникает.
Диагностика пигментного виллонодулярного синовита коленного сустава методом магнитно-резонансной томографии
Пигментный виллонодулярный синовит (ПВНС) является редким заболеванием, поражающим синовиальные оболочки суставов, слизистых сумок, сухожильных влагалищ, сочетающим черты как воспалительного, так и опухолевого процесса. ПВНС коленного сустава не имеет специфической клинической симптоматики, результаты рентгеновского исследования, УЗИ и КТ либо не выявляют изменений синовии, либо не достаточны для дифференциальной диагностики различных синовиальных поражений. В связи с этим проходит несколько месяцев от появления первых симптомов до постановки окончательного диагноза. МРТ позволяет не только обнаружить и детально охарактеризовать изменения в суставе, дифференцировать их от других заболеваний благодаря способности выявлять типичный для ПВНС гемосидероз, но и оценить протяженность поражения, в том числе и экстраартикулярную, способствуя выбору оптимальной тактики лечения.
Об авторе
ООО Научно-производственное предприятие “Аз”; Негосударственное образовательное учреждение “Учебный центр повышения квалификации “Аз” Россия
Список литературы
1. Махсон А.Н., Кузьмин И.В., Максимчук Ю.В. Пигментный виллезонодулярный синовит позвоночника. Вестник травматологии и ортопедии. 1999; 3: 52-57.
2. MRI of the Musculoskeletal System. Eds Valensieck M., Genant H.R., Reiser M. Stuttgart; New York: Thieme, 2000. 394 р.
3. Clinical Magnetic Resonance Imaging. 3rd ed. Eds Edelman R.R., Hesselink J., Zlatkin M. Vol. 2. Saunders Elsevier, 2006. 1275 р.
4. Брюханов А.В., Васильев А.Ю. Магнитно-резонансная томография в остеологии. М.: Медицина, 2006. 200 с.
5. Maheshwari A.V., Muro-Cacho C.A., Pitcher J.D. Jr. Pigmented villonodular bursitis/diffuse giant cell tumor of the pes anserine bursa: a report of two cases and review of literature. Knee. 2007; 14 (5): 402-407.
6. Семенова Л.А., Раденска-Лоповок С.Г. Пигментный виллонодулярный синовит. Архив патологии. 2010: 5: 52-56.
7. Lucas D.R. Tenosynovial Giant Cell Tumor. Case Report and Review. Arch. Pathol. Lab. Med. 2012; 136 (8): 901-906.
8. Ma X., Shi G., Xia C. et al. Pigmented villonodular synovitis: a retrospective study of seventy five cases (eighty one joints). Int. Orthop. 2013; 37 (6): 1165-1170.
9. van der Heijden L., Gibbons C.L., Dijkstra P.D. et al. The management of diffuse-type giant cell tumour (pigmented villonodular synovitis) and giant cell tumour of tendon sheath (nodular tenosynovitis). J. Bone Jt Surg. Br. 2012; 94 (7): 882-888.
10. Jaffe H.L., Lichtenstein L., Suro C.J. Pigmented villonodular synovitis, bursitis and tenosynovitis. Arch. Pathol. 1941; 31: 731-765.
11. Cupp J.S., Miller M.A., Montgomery K.D. et al. Translocation and expression of CSF1 in pigmented villonodular synovitis, tenosynovial giant cell tumor, rheumatoid arthritis and other reactive synovitides. Am. J. Surg. Pathol. 2007; 31 (6): 970-976.
12. Coutinho M., Laranjo A., Casanova J. Pigmented Villonodular Synovitis: a diagnostic challenge. Review of 28 cases. Acta Reumatol. Port. 2012; 37 (4): 335-341.
13. Barile A., Sabatini M., Iannessi F. et al. Pigmented villonodular synovitis (PVNS) of the knee joint: magnetic resonance imaging (MRI) using standard and dynamic paramagnetic contrast media. Report of 52 cases surgically and histologically controlled. Radiol. Med. 2004; 107 (4): 356-366.
14. Boegard T., Johansson A., Rudling O. et al. Gadolinium-DTPA-enhanced MR imaging in asymptomatic knees. Acta Radiol. 1996; 37: 877-882.
15. Magnetic Resonance Imaging in Orthopaedics and Sports Medicine. 3rd ed. by Stoller D. W. Vol. 1. Lippincott Williams&Wilkins, 2006. 2336 p.
16. Dhanda S., Quek S.T., Bathla G., Jagmohan P. Intra-articular and Peri-articular Tumours and Tumour Mimics – What a Clinician and Onco-imaging Radiologist Should Know. Malays J. Med. Sci. 2014; 21 (2): 4-19.
17. Murphey M.D., Rhee J.H., Lewis R.B. et al. Pigmented villonodular synovitis: radiologic-pathologic correlation. Radiographics. 2008; 28 (5): 1493-1518.
18. Chin K.R., Barr S.J., Winalski C. et al. Treatment of advanced primary and recurrent diffuse pigmented villonodular synovitis of the knee. J. Bone Jt Surg. Am. 2002; 84-A (12): 2192-2202.
19. Ohnuma M., Sugita T., Kawamata T. et al. Pigmented villonodular synovitis of the knee with lesions of the bursa. Clin. Orthop. 2003; 414: 212-218.
Что покажет КТ височно-нижнечелюстных суставов
Качественное обследование челюстно-лицевой области помогает выявить ряд нарушений, которые являются признаками серьезных заболеваний. Метод КТ особенно эффективен в диагностике новообразований, показывая незначительные изменения в строении, структуре тканей исследуемой зоны.
Благодаря сканированию в аксиальной проекции, КТ височно-нижнечелюстных суставов позволяет воссоздать форму костных суставных поверхностей, оценить состояние сочленения и прилегающих тканей.
патологические изменения в структуре костной ткани суставных головок нижней челюсти;
состояние суставной щели (форма, ширина);
аномалии суставного диска;
толщину и структуру жевательных мышц;
кровоизлияния в область суставной капсулы, гематомы в районе сустава;
новообразования костей и окружающих мягких тканей;
смещение суставных головок нижней челюсти в расслабленном состоянии;
изменения формы и размера суставных поверхностей ВНЧС.
Патологические состояния височно-нижнечелюстного сустава сопровождаются специфическими рентгенологическими симптомами, которые отчетливо видны при КТ:
анкилоз – суставной отросток челюсти соединяется с височной костью посредством соединительной ткани, в этом случае на снимке отсутствует участок пониженной плотности, соответствующий суставной щели;
уплощение – потеря конгруэнтности (соответствия) суставных поверхностей, свидетельствует о наличии дегенеративных патологических процессов;
остеофиты – разрастания костной ткани вследствие деструктивных изменений суставного хряща;
субхондральная киста – полость, образуемая вследствие растворения костной ткани суставной головки, округлая, с четкими границами.
КТ височно-нижнечелюстных суставов в трех взаимно перпендикулярных проекциях дает возможность воссоздать достоверную 3D-модель, где будут отражены малейшие изменения суставных элементов, свидетельствующие о развивающихся патологических процессах.
Как распознать болезнь: характерные признаки
Скопление выпота провоцирует избыток синовиальной жидкости в суставе.
Синовит начинается бессимптомно и медленно прогрессирует, клиническая картина своеобразна, симптомы типичны. Пациент замечает припухлость, связанную с выпотом геморрагического экссудата. При выполнении движений, нагрузок происходит ущемление выростов, что сопровождается болевыми приступами. Симптомы, сначала возникающие периодически, становятся постоянными. Нарастает тугоподвижность и ограничение объема движений. Возникают приступы полной блокады сочленений из-за образования суставной мыши. Наиболее часто встречается виллонодулярное поражение коленного сустава, что составляет 65—80% всех случаев болезни. Оставшиеся 20% – это поражения голеностопного, тазобедренного, плечевого и пяточного суставов. Главным отличием виллонодулярного синовита является наличие подвижных образований под кожей, имеющих круглую форму, они упругие на ощупь.
Нередко в процесс вовлекается кисть, болезнь протекает, как тендовагинит. Виллонодулярное воспаление синовиальных сумок сопровождается клиническими проявлениями бурсита, что характерно для голеностопа. Общее состояние больных не ухудшается. Симптомы воспаления, интоксикации и гипертермии отсутствуют. Основные признаки виллонодулярного синовита:
- припухлость;
- артралгия;
- суставная мышь;
- тугоподвижность;
- ограниченность движений;
- блокады суставов;
- узелки, ворсинчатые выросты в параартикулярных тканях.
Симптомы
У синовита имеются симптомы, которые присущи каждому виду заболевания. Среди них выделяют:
- боли;
- накопление жидкости (выпота) в полости сустава;
- отеки колена;
- ограничение двигательной функции сустава.
Помимо этого практически у каждого вида поражения синовиальной оболочки имеются свои отличительные проявления, которые хорошо заметны на снимке МРТ или рентгенограмме.
Острой формы
Острая форма синовита существенно ухудшает общее состояние человека. Все основные симптомы дают о себе знать в более выраженной форме. Помимо этого, появляются новые отличительные проявления:
- недомогание;
- высокая температура;
- сильные боли;
- невозможность передвигаться.
На раннем этапе лечения всегда требуется использовать обезболивающие. Подойдут местные нестероидные противовоспалительные средства. Также потребуется скорректировать свой образ жизни.
Хронической
Все симптомы при хроническом синовите слабо выражены. Лишь когда наступают патологические изменения в ткани оболочки, болезнь начинает сильно беспокоить пациента. Хроническое протекание заболевания характеризуется:
- ноющими болями;
- небольшим повышением температуры;
- потерей трудоспособности.
В некоторых случаях хронический синовит может протекать бессимптомно, но рано или поздно он дает о себе знать. Для полного излечения потребуется затратить больше времени. После того как все симптомы исчезнут, необходимо пройти реабилитацию и повторное обследование.
Синовит
Синовит — это воспаление в синовиальной оболочке. Чаще всего болезнь поражает коленный сустав. Также могут воспаляться голеностопный и плечевой сустав. Особенность данного заболевания заключается в воспалении только одного сустава. В редких случаях происходит поражение нескольких суставов.
Виды синовита
Болезнь классифицируют с учетом её течения. Выделяют следующие виды синовита:
- хронический. Данная форма характеризуется наличием фиброзных изменений. Иногда фиброзные наложения свисают с полости суставов. Со временем они могут отделяться, и тогда, перемещаясь по суставной жидкости, они травмируют синовиальную оболочку;
- острый. Характеризуется уплотнением и отечностью синовиальной оболочки.
Также различают по характеру воспаления следующие виды синовита: геморрагический, гнойный, серозно-фибринозный и серозный.
В зависимости от факторов, спровоцировавших болезнь, выделяют следующие виды синовита: асептический, инфекционный и аллергический.
Для диагностики этой болезни нужно знать симптомы синовита. Каждый вид имеет свою симптоматику. Серозная острая форма характеризуется увеличением суставов. Иногда пациенты отмечают, что ощущают распирание в месте пораженного сустава. Также наблюдается сглаживание контуров сустава и болевой синдром. Пациенты могут чувствовать легкое недомогание, и у них может повышаться местная и общая температура. Пальпация в месте поражения вызывает боль.
Самая яркая симптоматика у острого гнойного синовита. Появляется сильная боль и резко ухудшается состояние пациента, появляются признаки интоксикации организма. Иногда у пациентов наблюдается бред и контрактура сустава. В области поражения кожа гиперемирована, а сам сустав отечен и увеличен в объеме. Каждое движение вызывает резкую боль.
Хроническая форма имеет слабую клиническую картину. Проявляется она слабой ноющей болью и быстрой утомляемостью.
Диагностика
Проводиться диагностика синовита может только в специализированной клинике.
Во время обследования важно не только диагностировать саму болезнь, но и установить причины её возникновения. Это является достаточно сложной задачей, которая потребует проведения целого ряда исследований.
Часто с целью уточнения диагноза пациентам назначают артропневмографию и артроскопию.
При подозрении на онкологию пациенту может быть проведена биопсия по взятию материала для цитологического исследования. Наличие подозрений на аллергическое происхождение заболевания является показанием для взятия аллергопроб. На сегодняшний день наиболее информативным исследованием этого заболевания является пунктата, во время которой анализируется жидкость, взятая из сустава. При гнойной форме бактериологическим методом исследуют гной.
Лечение
После установления диагноза и при незначительном количестве жидкости в суставе лечение синовита осуществляется амбулаторно. Если проблема возникла после травмы, то пациента отправляют в травмпункт, где ему оказывают первую медицинскую помощь. Пациентов с острой формой заболевания немедленно госпитализируют и уже в стационаре проводят лечение.
Для лечения асептического синовита применяют тугое бинтование, УВЧ или УФ-облучение. При стремительном развитии болезни проводят электрофорез и фонофорез . Лечение гнойных форм предусматривает обязательное удаление гноя. Практически во всех случаях пациентам назначают нестероидные противовоспалительные средства.
Прогнозы на выздоровление при аллергической и острой форме заболевания благоприятные. После проведенного лечения симптоматика исчезает, а подвижность сустава сохраняется. Гнойная форма сложнее поддается лечению и часто переходит в опасные заболевания. Хроническая форма часто заканчивается малоподвижностью пациента.
Ранняя диагностика позволит предотвратить серьезные последствия и сохранить хорошее здоровье суставов.
Симптомы пигментного виллезанодулярного синовита (синовита геморрагического):
Заболевание характеризуется ростом ворсин или узлов различной величины и формы, в которых содержатся кристаллы гемосидерина и холестерола, а также многоядерные гигантские клетки, локализующиеся в строме соединительной ткани капсульносумочносвязочного аппарата. Несомненен гранулематозный характер воспалительной реакции при ПВНС, ПВНБ, ПВНТ, что резко отличает их от истинных неоплазм. Эти поражения характеризуются склонностью к рецидивированию, например после хирургического иссечения патологически измененных тканей, тем не менее они никогда не дают метастазов. Поэтому их относят к доброкачественным опухолям соединительной ткани суставов, сухожилий и синовиальных сумок.
ПВНС чаще всего выявляется у молодых женщин. Преимущественная локализация процесса – коленный сустав. Клинически отмечаются слабая или умеренно выраженная боль, припухлость за счет экссудативнопролиферативных реакций, незначительное нарушение функции сустава. Эти симптомы могут наблюдаться в течение ряда лет, и больные обращаются за медицинской помощью в том случае, если в суставе нарастает выпот и ограничиваются движения в нем.