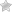Типы хирургических вмешательств
Оперировать можно любые отделы опорно-двигательной системы.
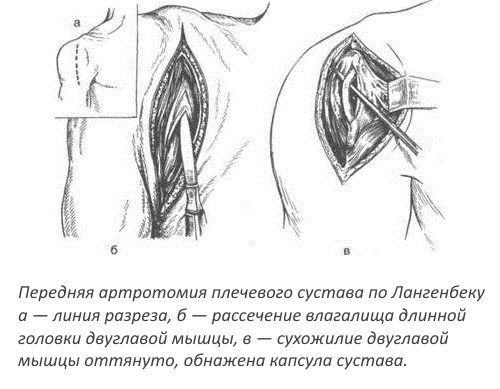
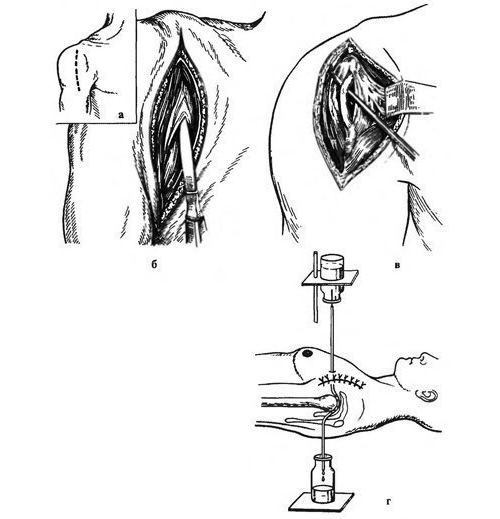
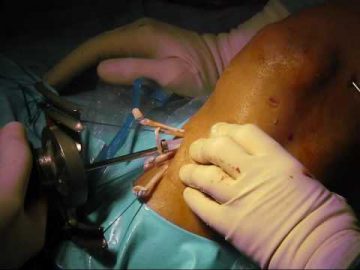
Артротомия плечевого сустава выполняется методом Лангенбека. Под сустав подкладывают валик, после чего делает разрез длиной 8 см. Он начинается в области акромиального отростка, охватывает дельтовидную мышцу и достигает лопатки. Мышцы разводят в стороны, выделяют суставную сумку, после чего вскрывают ее.
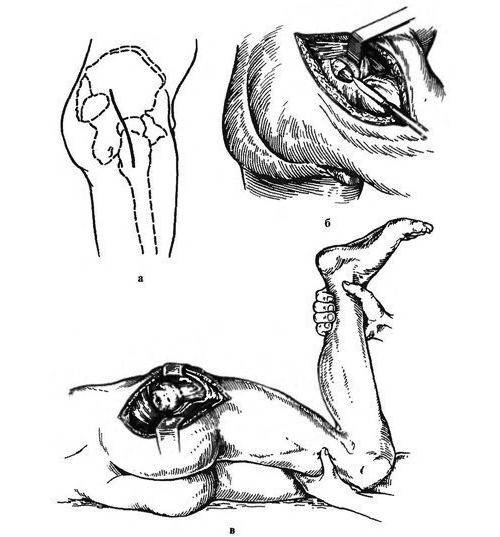
Артротомию локтевого сустава проводят по следующей схеме. Локоть должен быть согнут под тупым углом, внутренняя сторона предплечья — касаться операционного стола. После обезболивания делается S-образный разрез, начинающийся с латерального надмыщелка, спускающийся вдоль лучевой кости и заканчивающийся в области локтевой. После этого мышечные ткани отодвигают, синовиальную полость вскрывают. При необходимости обработки лучезапястного сустава разрез начинается от середины локтевой части пястной кости и продолжается до предплечья.
Артротомия тазобедренного сустава выполняется так: в области подвздошной кости делается надрез, который проходит вдоль широкой бедренной фасции. Ткани послойно разрезают и раздвигают. Ягодичная мышца отводится назад, портняжная — вперед. Это облегчает процесс выделения суставной сумки.
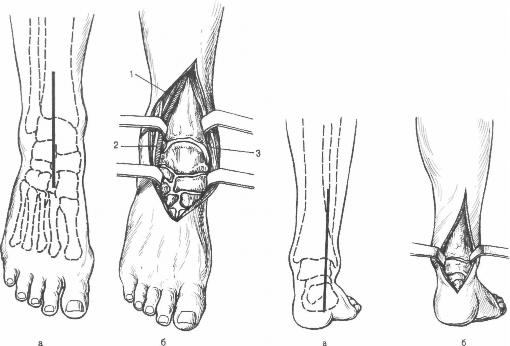
Артротомия коленного сустава подразумевает сгибание ноги под углом 135°. Разрез может делаться как с одной, так и двух сторон. При вскрытии полости голеностопного сустава ткани рассекают на уровне щиколотки и берцовой кости. Мягкие ткани раздвигают, сухожилия смещают в сторону. Это позволяет добраться до суставной щели.
Артротомия для ревизий с удалением части тканей проводится под общей или местной анестезией. Тип наркоза подбирается в зависимости от общего состояния организма, наличия сопутствующих патологий и подготовленности пациента к операции. При постановке местной анестезии обезболивающее средство вводится в место разреза. Это устраняет чувствительность к боли, однако неприятные ощущения от прикосновения к тканям сохраняются. Поэтому такие операции переносятся тяжелее.
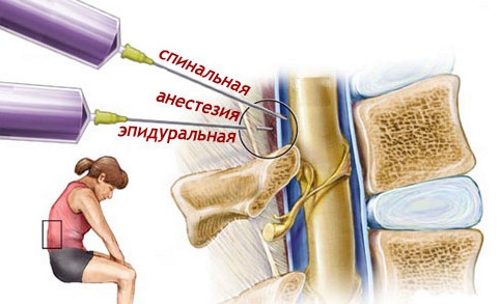
Эпидуральная анестезия подразумевает введение препарата в костномозговой канал. Пациент пребывает в сознании, однако боли и иных неприятных ощущений не чувствует. Такая анестезия идеальна при проведении операций на тазобедренном, коленном или голеностопном суставе. Общий наркоз подразумевает введение больного в состояние сна, что чаще всего используют при выполнении длительных операций.
Суть хирургического вмешательства состоит во вскрытии синовиальной полости с целью удалений из сустава пораженных тканей. Разрезы чаще всего имеют типичное направление. Несколько иным способом выполняются первичные хирургические вмешательства. В таком случае ткани раздвигают, суставную сумку вскрывают и очищают от инородных предметов, гнойного содержимого и отмерших тканей.
Если воспалительный процесс имеет асептическое происхождение, синовиальную полость обрабатывают антисептиком, оболочку сшивают.
Суставную полость оставляют открытой, в рану устанавливают трубки для введения антибиотика. Данная операция может оказаться неэффективной при наличии участков некроза, в таком случае ее заменяют резекцией. Такая техника используется при травмах, ранениях и других повреждениях.
Диагностическая артротомия проводится по той же схеме, однако имеет свои особенности. Делается длинный разрез, обеспечивающий доступ к суставной сумке.
Способы
Существует несколько методов выполнения хирургического вмешательства. Это позволяет быстро и качественно решить поставленные задачи.
Передний
Этот метод применяется довольно редко, поскольку связан с высокими рисками повреждения нервных структур.
При проведении хирургического вмешательства на колене кожный разрез выполняют над коленной чашечкой – приблизительно в 8 см от этой области. Врач рассекает кожу вниз, продвигаясь по наружной области надколенника. Завершается разрез в 20 мм от большеберцовой бугристости.
После рассечения гиподермы и фасции осуществляется вскрытие синовиальной капсулы. Это позволяет хирургу провести требуемые манипуляции.
Поперечный
Во время применения этой методики осуществляется пересечение собственной связки колена и рассечение связок с боковых сторон сочленения.
Двусторонний разрез выполняют на полусогнутом колене. Его делают на 6 см выше надколенника и ведут вниз. После достижения нижней части надколенника продолжают разрезать кожу по округлому выступу до зоны фиксации коллатеральных связок.
С помощью U-образного разреза выполняют рассечение кожи и фиброзного элемента сустава. Это производится до синовиальной мембраны, которую рассекают парапателлярным способом. После чего проводят вскрытие верхнего края.
Рассечение капсулы осуществляется вниз и кзади с учетом задних заворотов. После этого можно приступать к терапевтическим манипуляциями. Они заключаются в масштабной резекции пораженного сустава.
На фото передняя и задняя артротомия
Задне-боковой
Этот вид операции чаще всего проводят при гнойных повреждениях – эмпиемах, гонитах. Соединение хрящей и костных структур вскрывают посредством выполнения 4 разрезов.
Вначале выполняют 2 парапателлярных разреза спереди – они осуществляются с каждой стороны надколенника. После этого вскрывают задние завороты. Для этого выполняют продольно-боковые разрезы.
Между мыщелками бедра и внутренней поверхностью икроножной мышцы попадают в заднемедиальный заворот.
Благодаря разрезу над сухожилием бедренного бицепса получают доступ в заднелатеральную область. Затем врач откачивает гнойное содержимое, вводит и устанавливает дренаж.
На фото варианты разреза при артротомии

Паракондилярная
Этом способ совмещает достоинства остальных методов. Паракондилярная операция по Корневу дает возможность широко обнажить свод верхнего заворота, обе заднебоковые камеры. Это дает доступ к суставу по всей протяженности щели.
С помощью такой операции можно получить доступ в опасные области, в которых нередко при аномальных изменениях скапливается гной, кровь, выпот.
Методика проведения артротомии колена
Как мы уже сказали, артротомия ориентируется на нескольких тактиках обнажения сочленения. Поэтому попробуем изложить вкратце суть каждой методики.
- Передняя парапателлярная капсулотомия . Начало кожного разреза – над коленной чашечкой, примерно на расстоянии 8 см от нее, в месте соединения наружной мышцы бедра и сухожилия квадрицепса. С этой точки кожу рассекают вниз, следуя скальпелем по внешней линии надколенника. Заканчивается разрез на 20 мм ниже большеберцовой бугристости. После того, как хирург рассечет гиподерму и фасции по заданной траектории, производится вскрытие фиброзного слоя и синовиальной капсулы. Далее осуществляются необходимые манипуляции. Такая техника нечасто используются, поскольку сопряжена высокими рисками травмирования общего малоберцового нерва.
- Поперечный способ по Текстору . Осуществляется более широкий разрез в виде подковы, охватывающий обе стороны сустава. В ходе его реализации пересекают собственную связку коленной чашечки и рассекают связки по боковым поверхностям сочленения. Из положения полусогнутого колена на 6 см выше надколенника выполняется двухсторонний разрез. Его ведут вниз по концевым структурам сухожилия прямой бедренной мышцы и сбоку от коленной чашечки. Достигнув нижнего полюса надколенника, разрез продолжают по округлому выступу мыщелка до места прикрепления коллатеральных связок. U-образным разрезом рассекаются кожные покровы и фиброзная суставная оболочка до синовиальной мембраны. Синовиальная мембрана подвергается рассечению парапателлярно, после чего верхний заворот вскрывается. Ретрокондилярно (вниз и кзади) рассекается капсула в совокупности с задними заворотами. Дальше приступают к основным лечебным действиям, обычно они предполагают масштабную резекцию сустава.
- Заднебоковая артротомия . Используется чаще при гнойных поражениях (гонитах, эпиемах) сустава. Костно-хрящевое соединение вскрывается при помощи 4-х разрезов. Сначала делаются два передних парапателлярных разреза, параллельно с двух сторон надколенника. Затем совершают вскрытие задних заворотов двумя продольно-боковыми разрезами. В заднемедиальный заворот проникают между мыщелком бедра и внутренней головкой икроножной мышцы, в заднелатеральный – через разрез над сухожилием бицепса бедра. Соблюдая строго схему процесса оперирования, специалист производит откачивание гноя, введение и установку дренажных систем.
Оперативные вмешательства завершают тщательным гемостазом. Рассеченные участки синовиальной оболочки, мягких структур послойно ушиваются кетгутовыми нитями. Кожные края сшиваются шовным материалом из шелка. В конце ногу в правильной позиции иммобилизируют гипсовой повязкой. В наложенном гипсе прорезается «окно», через него будет происходить обработка и перевязка операционной раны.
Показания к операции
В подобном радикальном вмешательстве часто возникает необходимость при наличии:
- внутрисуставного нагноения при локальном туберкулезе, артрите;
- сильного воспаления с объемным скоплением жидкости;
- тяжелых посттравматических гемартрозов;
- суставной мыши (осколков хряща, кости, плотного фибринового сгустка);
- полного отрыва или раздробленности мениска;
- серьезных ранений с проникновением в сустав;
- врожденных пороков сочленения;
- костных вывихов, требующих внутреннего вправления;
- переломов костей, образующих сустав;
- аваскулярных остеонекрозов;
- различной этиологии прогрессирующих новообразований;
- гонартрозов и анкилозов запущенных форм (после артротомии выполняют артропластику или артролиз).
Вопрос о надобности проведения травматической операции решается индивидуально. Иногда, но только если клиническая картина позволяет, сначала пробуют лечить пораженный сегмент консервативно. Например, производят пункции при скопившейся жидкости, уколы нужных лекарств внутрь сустава асептического или метаболического действия и так далее. Неэффективность безоперационной терапии, невозможность выполнить артроскопию служат поводом для назначения артротомии коленного сустава.
Остеотомия
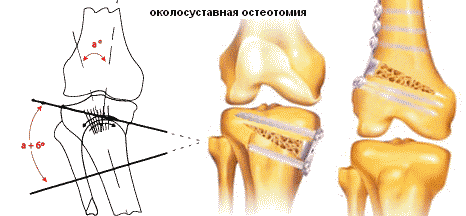
Остеотомия коленного сустава – единственный вид оперативного вмешательства, суть которого состоит не в терапевтическом воздействии, а в уменьшении симптоматики путем перераспределения нагрузки с больной части колена на здоровую. Эта операция в некоторых случаях заменяет сбой эндопротезирование.
Классическая остеотомия колена позволяет
Остеотомия – удаление части костных структур сустава с последующим скреплением костных клиньев скобами, винтами или штифтами. Корригирующая повязка на прооперированное колено накладывается не всегда. Восстановление после такого типа вмешательства составляет порядка 6 месяцев.
Как проводится трансплантация мениска?
Трансплантация предполагает замену поврежденной части или всего мениска на синтетический вариант или донорскую форму. В качестве донорского могут быть замороженные и обработанные ткани трупа. Поиск подходящего трансплантата занимает много времени.
Требования к трансплантату
Материал, заменяющий ткань мениска, должен:
- иметь пористую структуру, чтобы внутрь проникали кровеносные сосуды;
- полностью соответствовать необходимым размерам.
Особенностью синтетических аналогов мениска является способность самостоятельно рассасываться после формирования здоровых тканей. Они больше используются при разрывах мениска с боковой и внутренней сторон.
Показания
Хирурги предлагают трансплантацию мениска в следующих случаях:
- при полном раздроблении и отсутствии другой возможности по восстановлению собственных тканей;
- в возрасте пациента до 40 лет.
Противопоказана замена:
- у пожилых людей;
- при наличии стойких дегенеративных изменений в суставе;
- если имеются хронические сопутствующие заболевания (сахарный диабет, полиартриты, выраженный атеросклероз, ишемия сердца и мозговых сосудов).
Подготовка к операции
Операция требует обезболивания, поэтому основной вид наркоза – общий. Если по состоянию здоровья общий наркоз противопоказан, рассматривается вопрос о проведении манипуляций под регионарной спинномозговой или эпидуральной анестезией. После предоперационного осмотра ортопеда и консультации анестезиолога пациент направляется на прохождение таких обязательных лабораторных анализов, как:
- биохимическое исследование крови;
- клиническое обследование мочи;
- анализ на сифилис (RW);
- тест на гепатит;
- анализ на ВИЧ и СПИД;
- коагулограмма.
Плановой процедуре всегда предшествует своеобразная подготовка операционного поля и всей ноги в течение 5 суток, которая подразумевает:
- многократное мытье конечности мылом;
- обмывание разбавленным нашатырным спиртом;
- местное наложение асептического повязочного материала на ночь.
При внутрисуставных гнойных затеках артротомию должны осуществлять на фоне уже начатого курса антибиотикотерапии. Его рекомендует исключительно специалист с учетом выполненной пробы на сопротивляемость патогенной среды к антибактериальному составу.
За несколько дней больной обходит некоторых узкопрофильных специалистов (терапевта, кардиолога, фтизиатра и пр.). Обязательно прохождение врачей, специализирующихся на сопутствующих хронических заболеваниях: эндокринолога посещают диабетики, нефролога люди с болезнями почек и т. д.
Показания к операции
Операция артротомия коленного сустава назначается в следующих случаях:
- посттравматические гемартрозы;
- внутрисуставное нагноение при артрите, локальном туберкулезе;
- пороки развития сочленения;
- переломы суставных костей;
- проникающие в сустав раны;
- новообразования;
- анкилоз, гонартроз.
Хирургическое вмешательство назначается при отрыве, раздробленности мениска, травмах колена.
Для каждого пациента вопрос о необходимости проведения операции артротомии коленного сустава решается индивидуально. В некоторых случаях пробуют провести консервативное лечение сустава. Например, при скоплении жидкости выполняют пункцию, затем в сустав вводят лекарственные препараты метаболического, асептического действия. Если безоперационный метод оказывается неэффективным, а выполнить артроскопию невозможно, назначают артротомию.
Подготовка к операции
Операция требует обезболивания, поэтому основной вид наркоза – общий. Если по состоянию здоровья общий наркоз противопоказан, рассматривается вопрос о проведении манипуляций под регионарной спинномозговой или эпидуральной анестезией. После предоперационного осмотра ортопеда и консультации анестезиолога пациент направляется на прохождение таких обязательных лабораторных анализов, как:
- биохимическое исследование крови;
- клиническое обследование мочи;
- анализ на сифилис (RW);
- тест на гепатит;
- анализ на ВИЧ и СПИД;
- коагулограмма.
Плановой процедуре всегда предшествует своеобразная подготовка операционного поля и всей ноги в течение 5 суток, которая подразумевает:
- многократное мытье конечности мылом;
- обмывание разбавленным нашатырным спиртом;
- местное наложение асептического повязочного материала на ночь.
При внутрисуставных гнойных затеках артротомию должны осуществлять на фоне уже начатого курса антибиотикотерапии. Его рекомендует исключительно специалист с учетом выполненной пробы на сопротивляемость патогенной среды к антибактериальному составу.
За несколько дней больной обходит некоторых узкопрофильных специалистов (терапевта, кардиолога, фтизиатра и пр.). Обязательно прохождение врачей, специализирующихся на сопутствующих хронических заболеваниях: эндокринолога посещают диабетики, нефролога люди с болезнями почек и т. д.
Особенности проведения операции
Хирург выбирает оптимальную тактику для каждого пациента, чтобы процедура прошла успешно. Чтобы обеспечить оперативные доступы к коленному суставу, врач обнажает колено. Сначала работает с внутренним надколенником, потом с наружным. Затем разрезает фасцию.
Впервые доступы для вскрытия коленного сустава делают по-особенному: рану иссекают, суставную полость разрезают. Это требуется для очищения от крови и гноя, посторонних предметов, ненужных тканей.
Если первичная артротомия проводилась до инфекционного заражения раны, синовиальную оболочку зашивают и полость колена обрабатывают антибактериальными средствами. Специальные швы не накладывают, но прикладывают надежную гипсовую повязку для восстановления колена и защиты от внешних факторов.
Вторичная операция требуется при гнойном воспалении коленного сустава. В этом случае полость широко раскрывают для постановки дренажей и последующего введения антибиотиков.
В каких случаях нужна артротомия?
Это делают тогда, когда нет возможности помочь сочленению более щадящим способом – пункцией или артроскопией. При углубленном исследовании в синовиальной сумке могут быть обнаружены:
- инородное тело;
- кровь;
- смещенный мениск;
- суставная мышь – костный или хрящевой отломок, свободно «плавающий» в полости и приводящий к внезапной блокаде;
- врожденный или застарелый вывих;
- опухоль;
- туберкулезный процесс;
- гной;
- омертвение тканей.
Полная ревизия или осмотр и «чистка» необходимы при ранениях и травмах, когда внутрь полости попадает «с улицы» грязь, осколки, пули, щепки или другие предметы.
Исключения составляет первичная хирургическая обработка, когда в процессе травмы или ранения связки уже и так повреждены или у хирурга нет возможности войти через щадящий доступ.
Особенности хирургической тактики
После разреза хирург тщательно осматривает полость и удаляет все, что может помешать заживлению – костные и хрящевые отломки, инородные тела, гной или кровь, а также отмершие или сильно размозженные участки тканей. В этом случае артротомия только начало большой операции, в ходе которой выполняется ревизия и резекция.
Хирургу нельзя ошибиться в оценке жизнеспособности тканей, потому что после иссечения всего омертвевшего синовиальную сумку зашивают наглухо, никаких дренажей не оставляют. Иначе поступить нельзя – там постоянно вырабатывается синовиальная жидкость, ее необходимо сохранить для того, чтобы сустав получил подвижность
Это важно и при лечении небольших суставов – голеностопного, локтевого, лучезапястного.
Мышцы и кожу сшивают не до конца, там можно устанавливать отводящие воспалительную жидкость дренажи.
Огромный опыт лечения гнойных воспалений крупных суставов был накоплен советскими хирургами в период Великой Отечественной войны. Наработки академика Сергея Ивановича Спасокукоцкого и Сергея Сергеевича Юдина актуальны до сих пор.
При вторичном нагноении коленного, плечевого и тазобедренного суставов там оставляли тонкие дренажи, через которые не только удалялись продукты воспаления, но и постоянно вводился пенициллин, других антибиотиков тогда не было. Край синовиальной сумки пришивался к коже швом, который придумал Спасокукоцкий – 8-образным съемным. Такая тактика позволила сохранить конечности тысячам военнослужащих в условиях фронтовых госпиталей.
Однако в мирное время хирурги предпочитают удалять погибшие участки кости и хряща. Современные средства протезирования позволяют восстановить подвижность практически во всех случаях.
Оперативные доступы и ход операций
Коленный и тазобедренный суставы – крупнейшие в человеческом теле, от них зависит возможность передвижения, плавность походки и общая физическая активность. Поэтому артротомия в них выполняется по строгим показаниям только опытными хирургами.
Разрез выполняется так, чтобы ни одна связка не была пересечена. Центр разреза должен точно совпадать с центром коленного сустава. Вскрываются поверхностная и глубокая парапателлярная фасции. Открывается как фиброзная капсула, так и синовиальная сумка. Иногда сочленение вскрывается с двух сторон, реже всего – из заднего доступа, со стороны подколенной ямки. При двустороннем и особенно заднем разрезе повреждения связок избежать не удается.
Далее выполняется то, ради чего все и затевалось: удаляются отломки, вымывается гной или кровь, протезируются недостающие части. Заканчивается операция тем, что синовиальная сумка промывается, в нее вводится мощный антибиотик, и ушивается наглухо.
Дальше следует наложение обездвиживающей повязки, уход и постепенная разработка с последовательным расширением объема движений.
Хирургами разработаны 2 передних доступа, 3 боковых и 5 задних. Разрез бывает как продолговатым, так и овальным и Z-образным. Артротомия тазобедренного сустава в подавляющем большинстве случаев сочетается с резекцией его части, а также одновременным протезированием. Эта операция относится к крайне сложным и не может выполняться по единому образцу, объем вмешательства во многом зависит от опыта хирурга.
Артротомия на крупных суставах – всегда попытка остановить либо тяжелый гнойно-септический процесс, либо сохранить человеку подвижность при ранениях и травмах. Количество осложнений велико, а прогноз не всегда благоприятный.
Для чего проводят
Артротомия проводится с целью обеспечения хирургического доступа к суставу и его внутренним структурам. Эта хирургическая процедура часто применяется в случаях различных суставных заболеваний, таких как артриты и артрозы, травматические повреждения суставов, аномалии и деформации суставной анатомии. Она может быть также необходима для диагностики и лечения других патологий, требующих хирургического вмешательства внутри самого сустава.
Проведение артротомии предоставляет хирургу возможность визуальной оценки состояния суставных поверхностей, удаления поврежденных тканей, реконструкции структур, а также выполнения других хирургических манипуляций, направленных на восстановление функции сустава. Процедура может быть выполнена в различных частях тела, в зависимости от места поражения и характера заболевания.
Основной целью артротомии является улучшение состояния сустава, облегчение боли, восстановление подвижности и предотвращение дальнейшего развития патологий. Помимо терапевтических целей, проведение артротомии может также служить диагностическим методом, позволяя врачу более подробно изучить структуры сустава и выявить возможные изменения.
Противопоказания
Чаще всего хирургическим вмешательствам подвергаются крупные суставы опорно-двигательной системы.
- Показаниями к проведению артротомии считаются:
- поврежденные мениски и суставные «мыши»;
- врожденные вывихи;
- патологическое сращение костных поверхностей;
- хирургическая обработка ран;
- наличие гнойного содержимого в синовиальной полости;
- воспалительные заболевания;
- закрытые переломы;
- злокачественные опухоли;
- туберкулезные поражения;
- деформирующий артроз;
- неинфекционный некроз.
В определенных случаях решение о необходимости операции принимается при неэффективности консервативных методик.
Артротомия тазобедренного сустава, а также прочих сочленений, проводится в следующих случаях:
- избавление от инородных тел;
- вправление суставных патологий врожденного характера;
- обработка увечий, ранений;
- устранение сочленения, которое поразило раковое заболевание или туберкулез;
- удаление гноя и крови из суставной полости;
- воспалительные процессы, затрагивающие сустав;
- внутрисуставные переломы и травматические повреждения головки плечевой кости;
- артроз деформирующего характера;
- асептический некроз.
В исключительных ситуациях показаниями к проведению артротомии являются и другие заболевания костно-суставной системы, в процессе лечения которых консервативная терапия не приносит требуемого эффекта.
Если у человека поражен коленный, тазобедренный или локтевой сустав и требуется артротомия, в проведении ее откажут, когда наблюдаются следующие состояния:
- расстройства психического характера;
- чрезмерная масса тела;
- раковые болезни;
- незрелость тканей;
- заболевания инфекционного характера;
- недуги дыхательной и сердечно-сосудистой системы;
- острый тромбофлебит;
- воспалительные болезни.
Если у человека наблюдаются временные отклонения, то операцию откладывают до того момента, пока состояние больного не нормализуется.
Основными показаниями к проведению вмешательства являются:
- накопление патологической жидкости;
- эндопротезирование;
- устранение инородных тел;
- устранение последствий артрита или артроза;
- вправление устаревших вывихов.
Не рекомендуется проводить артротомию плечевого сустава в таких случаях:
- нарушения свертываемости крови;
- беременность и лактация;
- инфекционные заболевания;
- иммунодефицитные состояния;
- злокачественные опухоли.
Осложнения
- жар, озноб, лихорадка;
- хронические боли;
- повреждение nervus axillaris;
- кровотечение и инфицирование раны;
- нарушения подвижности в конечности;
- контрактуры.
Как проводится операция?
Универсального метода проведения остеотомии нет: для каждого случая (болезни) используется своя методика.
Например, при корригирующей операции на костях таза рассекают подвздошную кость в области над вертлужной впадиной. Далее производят смещение тазового сустава с созданием искусственного «щитка» над суставной головкой. Процедура проводится под эндотрахеальным наркозом (наиболее безопасный вариант в данном случае).
Оперирование коленных суставов обычно проводят для лечения деформирующего артроза. Производят пересечение большеберцовой кости, что приводит к улучшению обмена веществ в суставной ткани за счет устранения застоя венозного кровообращения.
Ступни обычно лечат от вальгусной деформации. Для этого врачом проводится надрез на конце кости, прилегающей к большому пальцу, с последующим помещением его ближе к внутренней части стопы. В итоге удается устранить смещение, но иногда требуется удалить часть разросшейся костной ткани.
Иногда врачи идут на какие-то хитрости при оперировании неспецифических случаев заболеваний. То есть прямо по ходу операции может меняться стандартная тактика действий. Как правило, это только лучшим образом сказывается на выздоровлении пациента.
Где проводят и сколько стоит?
Столь сложные хирургические процедуры проводят только в крупных государственных стационарах или частных клиниках. Желательно обращаться в профильные медицинские центры, занимающиеся исключительно заболеваниями опорно-двигательного аппарата.
Стоимость зависит от типа операции. Например, корригирующая остеотомия стоит в районе 50000 рублей. Средняя стоимость процедуры, независимо от ее вида, составляет от 60-65 тысяч рублей.
Реабилитация после остеотомии
Восстановление функции прооперированной кости – минимум 50% успеха всего лечения.
Важно понимать, что в большинстве случаев кость уже не будет функционально такой, какой была до заболевания и операции. Однако возможно такое восстановление функционала, что особой разницы уже заметно не будет (по ощущениям). Как именно должна проводиться реабилитация после остеотомии – зависит от того, какой именно метод операции проводился и на какой области.
Как именно должна проводиться реабилитация после остеотомии – зависит от того, какой именно метод операции проводился и на какой области.
Существуют общие правила:
- В первое время после процедуры требуется полный покой области, которая оперировалась. Никакой нагрузки, даже минимальной, быть не должно.
- Позже пациенту предписывают минимальную физическую активность для восстановления функционала кости. Дозированная нагрузка запускает ускорение регенерации прооперированных тканей. Решение о том, когда и как можно нагружать прооперированную часть тела, должен принимать только лечащий врач.
- Могут применяться медицинские корсеты, ортопедические стельки и прочие инструменты для снижения нагрузки с костей.
- Обязательно назначаются медикаменты (противовоспалительные, регенеративные). По необходимости могут использоваться болеутоляющие и миорелаксанты.
Восстановление после остеотомии может занять несколько месяцев.
Очень важно соблюдать все предписания врача: неправильная реабилитация не просто может загубить эффект лечения, но и сделать хуже, чем было до операции.
Основы реабилитации
Реабилитация после коленной артротомии – достаточно долгий процесс, так как операция относится к вмешательству средней сложности. На полное восстановление уходит от 2 техникамесяцев до полугода. На ранних этапах каждый пациент получает интенсивное лечение антибиотиками против инфицирования раны, сильными противовоспалительными средствами от боли и отеков. Назначается терапия сосудистыми препаратами для профилактики тромбозов.
На сроки иммобилизации конечности влияет тип заболевания, при котором потребовалось подобное вмешательство. Наиболее продолжительный срок отмечается, если процедуру задействовали в целях устранения гноеродной микрофлоры в колене. Самой короткой иммобилизация конечности будет после резекции мениска, ликвидации контрактуры, вывиха и прочих патологий, не сопряженных гнойными явлениями.
Чтобы восстановить функции прооперированной области и предотвратить мышечную атрофию как можно раньше включаются занятия ЛФК. Поначалу тренировки базируются на примитивных пассивных упражнениях (сокращение мышц ягодиц, бедер, вращение стопами и т. д.), которые выполняют в постели. По мере восстановления переходят к более активной разработке ноги с упражнениями на сгибание-разгибание колена. Постепенно к лечебной физкультуре добавляют механотерапию, физиотерапию (магнитотерапия, ультразвук и пр.), лечебно-минеральные ванны, парафино-озокеритовые аппликации, массаж.
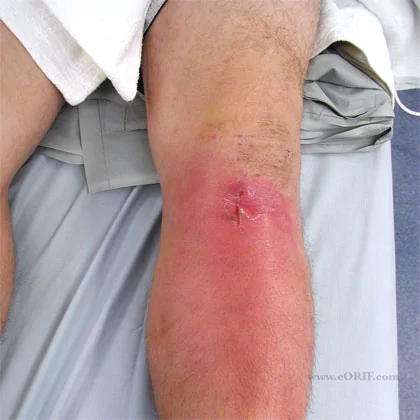
Артротомия коленного сустава представляет собой оперативное вмешательство, при котором выполняется обнажение сустава. В ходе операции врач получает доступ к суставу с возможностью удалить внутрисуставное содержимое. Это может быть кровь, инородное тело, гнойное содержимое, проведение резекции окружающих тканей, введение медикаментов и т. д.
Артротомию коленного сустава проводят редко и только в экстренных случаях. Это связано с агрессией операции. К тому же с большинством хирургических задач отлично справляются малоинвазивные современные методы лечения в виде артроскопии. При необходимости провести удаление сустава, установке протеза назначают артротомию.
Основы реабилитации
Реабилитация после коленной артротомии – достаточно долгий процесс, так как операция относится к вмешательству средней сложности. На полное восстановление уходит от 2 техникамесяцев до полугода. На ранних этапах каждый пациент получает интенсивное лечение антибиотиками против инфицирования раны, сильными противовоспалительными средствами от боли и отеков. Назначается терапия сосудистыми препаратами для профилактики тромбозов.

На сроки иммобилизации конечности влияет тип заболевания, при котором потребовалось подобное вмешательство. Наиболее продолжительный срок отмечается, если процедуру задействовали в целях устранения гноеродной микрофлоры в колене. Самой короткой иммобилизация конечности будет после резекции мениска, ликвидации контрактуры, вывиха и прочих патологий, не сопряженных гнойными явлениями.
Чтобы восстановить функции прооперированной области и предотвратить мышечную атрофию как можно раньше включаются занятия ЛФК. Поначалу тренировки базируются на примитивных пассивных упражнениях (сокращение мышц ягодиц, бедер, вращение стопами и т. д.), которые выполняют в постели. По мере восстановления переходят к более активной разработке ноги с упражнениями на сгибание-разгибание колена. Постепенно к лечебной физкультуре добавляют механотерапию, физиотерапию (магнитотерапия, ультразвук и пр.), лечебно-минеральные ванны, парафино-озокеритовые аппликации, массаж.
Методика проведения артротомии колена
Как мы уже сказали, артротомия ориентируется на нескольких тактиках обнажения сочленения. Поэтому попробуем изложить вкратце суть каждой методики.
- Передняя парапателлярная капсулотомия . Начало кожного разреза – над коленной чашечкой, примерно на расстоянии 8 см от нее, в месте соединения наружной мышцы бедра и сухожилия квадрицепса. С этой точки кожу рассекают вниз, следуя скальпелем по внешней линии надколенника. Заканчивается разрез на 20 мм ниже большеберцовой бугристости. После того, как хирург рассечет гиподерму и фасции по заданной траектории, производится вскрытие фиброзного слоя и синовиальной капсулы. Далее осуществляются необходимые манипуляции. Такая техника нечасто используются, поскольку сопряжена высокими рисками травмирования общего малоберцового нерва.
- Поперечный способ по Текстору . Осуществляется более широкий разрез в виде подковы, охватывающий обе стороны сустава. В ходе его реализации пересекают собственную связку коленной чашечки и рассекают связки по боковым поверхностям сочленения. Из положения полусогнутого колена на 6 см выше надколенника выполняется двухсторонний разрез. Его ведут вниз по концевым структурам сухожилия прямой бедренной мышцы и сбоку от коленной чашечки. Достигнув нижнего полюса надколенника, разрез продолжают по округлому выступу мыщелка до места прикрепления коллатеральных связок. U-образным разрезом рассекаются кожные покровы и фиброзная суставная оболочка до синовиальной мембраны. Синовиальная мембрана подвергается рассечению парапателлярно, после чего верхний заворот вскрывается. Ретрокондилярно (вниз и кзади) рассекается капсула в совокупности с задними заворотами. Дальше приступают к основным лечебным действиям, обычно они предполагают масштабную резекцию сустава.
- Заднебоковая артротомия . Используется чаще при гнойных поражениях (гонитах, эпиемах) сустава. Костно-хрящевое соединение вскрывается при помощи 4-х разрезов. Сначала делаются два передних парапателлярных разреза, параллельно с двух сторон надколенника. Затем совершают вскрытие задних заворотов двумя продольно-боковыми разрезами. В заднемедиальный заворот проникают между мыщелком бедра и внутренней головкой икроножной мышцы, в заднелатеральный – через разрез над сухожилием бицепса бедра. Соблюдая строго схему процесса оперирования, специалист производит откачивание гноя, введение и установку дренажных систем.
Оперативные вмешательства завершают тщательным гемостазом. Рассеченные участки синовиальной оболочки, мягких структур послойно ушиваются кетгутовыми нитями. Кожные края сшиваются шовным материалом из шелка. В конце ногу в правильной позиции иммобилизируют гипсовой повязкой. В наложенном гипсе прорезается «окно», через него будет происходить обработка и перевязка операционной раны.