Лечение утренней скованности в суставах
Лечение утренней скованности в суставах зависит от причины её возникновения и может включать различные методы.
Ниже приведены основные подходы к лечению:
Медикаментозное лечение:
-Противовоспалительные препараты: Например, нестероидные противовоспалительные препараты (НПВП), могут помочь снизить воспаление и облегчить боль.
-Противоревматические препараты: Для заболеваний, таких как ревматоидный артрит, врач может назначить противоревматические препараты.
-Мышечно-расслабляющие средства: Для уменьшения мышечной скованности могут быть назначены миорелаксанты.
Физиотерапия и упражнения:
-Регулярные упражнения для сохранения подвижности суставов и укрепления мышц.
-Физиотерапия, включая массаж, ультразвуковую терапию, лазерную терапию и электростимуляцию.
Изменения образа жизни:
-Умеренные физические нагрузки и регулярные упражнения, такие как плавание, йога или ходьба, могут помочь улучшить подвижность суставов.
-Контроль веса: Избыточный вес может увеличить нагрузку на суставы, что может усугубить утреннюю скованность.
-Избегание сидячего образа жизни и частых периодов покоя.
Помощь и поддержка:
-Использование ходунков или других вспомогательных устройств, если это необходимо.
-Обучение методам самомассажа и самостоятельного растяжения для улучшения подвижности суставов.
Хирургическое лечение:
В некоторых случаях, особенно при продвинутых стадиях заболеваний, может потребоваться хирургическое вмешательство для восстановления поврежденных суставов или хрящей.
Лечение утренней скованности в суставах должно быть направлено на устранение причины и облегчение симптомов, что обычно требует индивидуального подхода под руководством врача.
Что представляет собой утренняя скованность суставов
Каждый сустав имеет определённую амплитуду движения, и если происходит её уменьшение, то это может быть вызвано одной из причин:
- Воспаление или нарушение целостности синовиальной оболочки, которая производит смазочную жидкость для сустава. При недостаточном количестве синовиальной жидкости кости медленно, с усилием скользят по хрящевой ткани.
- Снижение плотности хрящевой ткани, из-за которой головки костей начинают контактировать. Это приводит к снижению амплитуды движения и часто вызывает сильные болевые ощущения.
- Воспаление в окружающих тканях, вызванное инфекцией, травмой или хроническим заболеванием.
Скованность суставов всего организма или одной его части не является самостоятельным заболеванием. Это симптоматическое проявление болезней, влияющих на соединительные, хрящевые или костные ткани. Поэтому при постоянно возникающей по утрам стеснённости движений нужно узнать, какие могут быть причины.
Утренняя скованность и ограничение движений
Утренняя скованность и ограничение движений в суставах рук – это распространенные симптомы, которые могут указывать на различные заболевания и состояния. Данные симптомы часто проявляются по утрам после пробуждения и могут существенно ограничивать возможности в повседневной жизни.
При утренней скованности и ограничении движений в суставах рук, пациент может ощущать тяжесть, боль, ощущение жжения или неприятные ощущения при попытке совершить движение. Эти симптомы могут быть возможными признаками различных состояний, включая:
- Ревматоидный артрит;
- Остеоартроз;
- Воспалительные заболевания суставов;
- Травматические повреждения, такие как переломы или растяжения;
- Нейропатические состояния;
- Другие хронические заболевания.
Для определения причины утренней скованности и ограничения движений в суставах рук необходимо провести обследование врачом, включающее физический осмотр, анализы, рентгенографию или другие диагностические процедуры. В некоторых случаях может потребоваться консультация специалиста, такого как ревматолог или ортопед.
Лечение утренней скованности и ограничения движений в суставах рук зависит от причины симптомов и может включать нефармакологические методы (физиотерапию, упражнения, снятие нагрузки с суставов) и фармакотерапию (противовоспалительные препараты, обезболивающие средства, хондропротекторы).
Важно обращаться к врачу при появлении утренней скованности и ограничения движений в суставах рук, особенно если эти симптомы не исчезают со временем или сопровождаются другими проявлениями. Только точное определение причины позволит подобрать эффективное лечение и предотвратить возможные осложнения
Утреннее ограничение движений в суставах рук
Тугоподвижность пальцев часто является ведущим симптомом туннельного синдрома, или компрессионно-ишемического поражения серединного нерва в запястном (карпальном) канале. Признаками патологии становятся боль, снижение чувствительности и парестезии на участке ладонной поверхности I–IV пальцев. При попытке совершить захватывающее движение большим пальцем возникает слабость и неловкость. Это происходит из-за сочетания следующих патологических состояний:
- нервные волокна, расположенные в карпальном канале, сдавливаются в результате уменьшения его объема;
- большая ладонная связка не иннервируется должным образом, так как импульсы правильно не проходят по пучкам нервных волокон;
- мышцы полноценно не сокращаются.
Одним из признаков туннельного синдрома является быстрое исчезновение утренней скованности. Заболевание поддается консервативным методам лечения и прогноз на полное выздоровление благоприятный.
Скованность мелких и крупных сочленений верхних конечностей становится тревожным сигналом, особенно для стариков и пожилых людей. Она может указывать на развитие полиартроза — медленно прогрессирующего заболевания дистрофического характера, поражающего мелкие суставы фаланг. Для подобного состояния характерно снижение выработки синовиальной жидкости. Потеря амортизационной смазки костных поверхностей приводит к разрушению хрящевых тканей и образованию мелких трещин в костных структурах. В них начинают откладываться соли кальция, стимулируя формирование костных шипов и наростов, сужение суставной щели.
Лечение и терапия
В случае утренней скованности лечение всегда основывается на выявленной причине. При остеоартрозе обычно недостаточно просто обсудить план лечения, назначенный врачом. Часто приходится менять и жизненные привычки. Сюда входят, например, виды упражнений, щадящих суставы, или другое питание.
С утренней скованностью можно бороться с помощью физиотерапевтических мероприятий, но их следует проводить под руководством профессионала. В противном случае симптомы могут ухудшиться. Кроме того, часто используются лекарственные препараты, чтобы минимизировать воспаление в суставе и, таким образом, остановить или, по крайней мере, замедлить дальнейшее или более тяжелое течение болезни.
Противовоспалительные препараты – это так называемые НПВП, такие как ибупрофен и диклофенак. Они представляют собой базовые лекарства от таких заболеваний, как ревматизм и остеоартрит, которые очень часто являются причиной утренней скованности. Если есть аутоиммунное заболевание, особенно ревматоидный артрит, часто помогают препараты, подавляющие иммунную систему. Кортизол – очень важная часть лечения ревматизма.
Диагностика нарушений
В случае, когда болят суставы преимущественно после пробуждения, необходимо обратиться к специалисту. Только врач после осмотра заболевшего сможет определить причины развития заболевания и подобрать эффективное лечение.
- Определение причины утренней скованности требует проведения диагностики, которая может включать в себя следующие шаги:
- Сбор анамнеза. Врач проводит беседу о симптомах, истории болезни, принимаемых препаратах и прошлых травмах. Это помогает ему получить полное представление о состоянии и возможных причинах утренней скованности.
- Физикальное обследование. Врач может произвести пальпацию суставов, чтобы проверить их подвижность, выявить признаки воспаления и оценить общее состояние окружающих тканей. Также на первичном приема врач может провести специальные пробы для того, чтобы точнее определить диагноз.
- Лабораторные исследования. Возможно, врач направит на анализы крови для выявления степени воспаления, наличия антител или определенных маркеров, связанных с конкретными заболеваниями суставов.
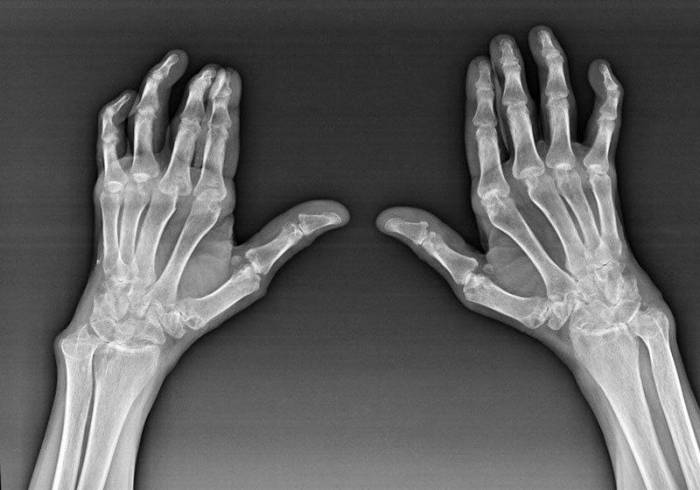
- Инструментальная диагностика. В некоторых случаях, если результаты физического обследования и лабораторных тестов не дают ясного представления о диагнозе, может потребоваться рентгенография или МРТ, чтобы визуализировать структуры суставов и окружающих тканей более подробно.
- Консультация узких специалистов. В некоторых случаях может потребоваться консультация ревматолога, алголога, невролога или другого специалиста для дальнейшей оценки и лечения.
Получив результаты диагностики, врач сможет поставить диагноз и рекомендовать соответствующие лечебные процедуры.
Что представляет собой утренняя скованность суставов
Каждый сустав имеет определённую амплитуду движения, и если происходит её уменьшение, то это может быть вызвано одной из причин:
- Воспаление или нарушение целостности синовиальной оболочки, которая производит смазочную жидкость для сустава. При недостаточном количестве синовиальной жидкости кости медленно, с усилием скользят по хрящевой ткани.
- Снижение плотности хрящевой ткани, из-за которой головки костей начинают контактировать. Это приводит к снижению амплитуды движения и часто вызывает сильные болевые ощущения.
- Воспаление в окружающих тканях, вызванное инфекцией, травмой или хроническим заболеванием.
Скованность суставов всего организма или одной его части не является самостоятельным заболеванием. Это симптоматическое проявление болезней, влияющих на соединительные, хрящевые или костные ткани. Поэтому при постоянно возникающей по утрам стеснённости движений нужно узнать, какие могут быть причины.
Скованность в суставах
Чаще всего скованность в суставах, особенно утренняя скованность, говорит о суставном воспалительном процессе. Наша основная задачи – устранить причину скованности суставов, т.е. воспаление.
Пациенту с воспалением в суставах требуется «разойтись» после сна. Характерно постоянное или периодическое повторение скованности. Скованность суставов и/или позвоночника по утрам или после долгого пребывания в одном положении – однозначный признак воспалительного процесса. Такая «ревматическая скованность» проходит самопроизвольно (от минут до часов) или в результате разминки.
При воспалении суставов позвоночника характерна боль в пояснице при подъеме и утреннем умывании
Обычно причина скованности – утрата способности сустава к скольжению.
Наиболее распространенные заболевания, сопровождающиеся скованностью суставов:
- Скованность суставов кистей рук, суставов стоп, локтевых, коленных суставов – ревматодный артрит, псориатический артрит, системная красная волчанка;
- Скованность позвоночника, особенно поясницы – болезнь Бехтерева (анкилозирующий спондилоартрит);
- Скованность мышц всего тела – фибромалгия, системная красная волчанка, миозиты, боррелиоз;
- Скованность тазобедренных суставов – коксартроз (остеоартроз тазобедренных суставов), асептический некроз головки бедренной кости, болезнь Бехтерева;
- Скованность плечевых суставов – адгезивный капсулит плеча или «замороженное плечо».
Почему возникает скованность в движениях по утрам
Характер у утренней скованности в движениях может быть периодическим или постоянным. В первом случае это говорит об обострении болезни опорно-двигательного аппарата, в другом – данный симптом может указывать на системную патологию (ревматоидный полиартрит, подагра, болезнь Бехтерева и т.д.).
Причиной скованности могут быть:
- болезни суставов;
- нарушение минерального обмена;
- деформация суставов;
- заболевания позвоночника и их последствия, к примеру, протрузия;
- большое количество солей в организме;
- появление рубцов в связках или сухожилиях;
- атеросклеротическое поражение конечностей;
- инфекционные болезни;
- у пациентов молодого возраста скованность движений может возникать из-за недостаточной физической нагрузки на мышцы, из-за чего развивается их дистрофия;
- переохлаждение;
- онкологические болезни;
- туннельный синдром;
- частые стрессы;
- злоупотребление алкоголем;
- болезни позвоночника;
- долгое нахождение в одном положении.
Скованность движений нижних конечностей по утрам может быть результатом травмирования. К примеру, если связки голеностопного сустава регулярно растягиваются, происходит формирование рубцов на соединительной ткани. Вследствие этого сустав становится менее подвижным. Больше это заметно именно после сна или длительного отдыха. Чаще всего при таком состоянии необходимо пройти реабилитационную программу после травмы. Если не принять соответствующие меры, то результатом будет образование в ближайшем времени контрактуры. Кроме того, при интенсивном травматическом воздействии голеностопные связки могут разорваться.
Тугоподвижность суставов челюсти после вывиха
Височно-челюстнолицевой сустав подвержен вывихам вследствие грубых механических воздействий на нижнюю челюсть. В ряде случаев к неприятным последствиям приводят:
- зевота;
- крик;
- рвота;
- смех;
- удаление зубов;
- снятие стоматологических слепков;
- гастроскопия;
- бронхоскопия;
- интубация;
- вредные привычки разгрызать зубами твердую пищу, разрывать упаковку или открывать бутылки
- падение на подбородок;
- прямые удары по нижней челюсти или в височный сустав.
Тугоподвижность суставов челюсти наблюдается при остеомиелите, артрите, неправильном прикусе. Состояние сопровождается повышенным слюноотделением, нарушением глотания, изменением симметрии лица, напряжением жевательной мускулатуры.
Механизм развития скованности
Главная задача любого сустава заключается в обеспечении полного объема движений, предусмотренных физиологией. Чтобы ее выполнить, все суставные компоненты работают одновременно и слаженно. Костные структуры скользят относительно друг друга благодаря гладкости и упругости гиалинового хряща, синовиальная оболочка продуцирует смазочную жидкость и доставляет хрящевой ткани кислород и необходимое питание.
Все компоненты сустава работают вместе, чтобы обеспечить его функциональность
Если в этом механизме нормальных движений происходит какой-либо сбой, то в первую очередь страдает их амплитуда, которая становится намного меньше. Субъективно данное явление ощущается человеком именно как тугоподвижность и скованность, или невозможность полностью согнуть или разогнуть конечность, пальцы, реже позвоночник.
Скованность суставов по утрам не является самостоятельным диагнозом, это всегда симптом какой-либо патологии. Если поражается синовиальная оболочка, то происходит ее утолщение и снижение эластичности, уменьшается количество смазочной жидкости. Это обязательно отражается на возможности совершать полный объем движений в суставе. При разрушении слоя хрящевой ткани костные структуры начинают не скользить, а постоянно задевать друг друга, что также уменьшает амплитуду. В каждом случае ограничение движений сочетается и с другими симптомами; наиболее часто – это развитие болевого синдрома и признаков воспалительного процесса.
Поэтому все механизмы формирования утренней скованности можно разделить на три группы:
- Дегенеративно-дистрофические процессы в хрящевой ткани, которые постепенно приводят к деструкции гиалинового хряща, образованию остеофитов (костных разрастаний) и фиброзному перерождению синовиальной оболочки.
- Воспалительные процессы в суставе, которые могут быть различного происхождения (асептического, инфекционного, аллергического, аутоиммунного) и затрагивают все суставные структуры.
- Опухолевые процессы, встречающиеся реже и нарушающие функциональность суставов механическим образом (новообразование сдавливает ткани и мешает им выполнять свои функции).
Чем тяжелее протекает заболевание, тем больше выражены все его проявления, в том числе и суставная скованность. Но существуют также патологии, при которых утренняя тугоподвижность в суставах длится всегда недолго, независимо от степени выраженности. Такая характеристика симптома, а также его сочетание с иными признаками, очень помогает в дифференциальной диагностике практически всех патологий суставов.
Ощущение скованности часто сочетается с болью
Припухлость и отек суставов
Отёк и припухлость суставов – признак воспаления, травмы или кровоизлияния.
Наша задача – не только снять отёк и восстановить подвижность сустава, но и выявить причину отёка (припухлости). Знание причины необходимо для предотвращения отёка суставов. Мы рекомендуем Вам обратиться к врачу-ревматологу, как только Вы заметили отёк того или иного сустава. Мы располагаем современным оборудованием (Корея, США, Германия) и солидной лабораторной базой для точного определения причины отёка суставов.
Припухлость сустава может не сопровождаться болью. Но любая припухлость сустава может быть симптомом воспаления в суставе. Причину припухлости (отёка) в области сустава лучше выяснить как можно быстрее, пока воспаление не разрушило хрящ сустава.
Отёк или припухлость сустава с повышением температуры кожи в районе сустава – это признак воспаления (артрита). Артрит – серьезное заболевание, поэтому при появлении подобных симптомов сустав нужно спасать: выяснять причину воспаления (инфекция, иммунная агрессия, нарушение обмена) и лечить его.
Припухлость после удара или растяжения, особенно с появлением «синяка» под кожей свидетельствует о кровоизлиянии в результате перелома костей, разрыва или надрыва связки, мышцы, хряща, сухожилия, сосуда. Чаще всего возникает отёк коленного сустава, при бытовых травмах пациенты часто замечают, что опух сустав пальца. Здесь может понадобиться рентген или томография.
Припухлость мест прикрепления связок, сухожилий мышц часто наблюдается при реактивном артрите.
Причины возникновения дискомфорта
За упругость и эластичность соединительных тканей отвечает белок коллаген. Если этого компонента вырабатывается недостаточно, то причиной дискомфорта может являться потеря скольжения в суставном узле. Но если коллаген имеет измененный состав (более растяжимый), то суставы становятся настолько подвижными, что происходит растяжение связок.
Причины хруста:
- недостаточное количество смазки, выделяемой в околосуставную сумку;
- лопающиеся пузырьки, образующиеся в суставной жидкости;
- в период взросления организма происходит рост костей, сухожилий и связок с разной скоростью — это тоже может стать причиной потрескивания.
Причины скованности движений:
- к тугоподвижности приводит обезвоживание хрящей, покрывающих поверхность кости (этим страдают спортсмены или люди, испытывающие большие профессиональные перегрузки);
- по утрам многие сталкивались со скованностью ног после сна, затрудненностью движений после покоя (но все это проходит при выполнении физических упражнений);
- спазмы мышц могут испытывать люди, ведущие сидячий образ жизни;
- вечером «гудят» ноги у тех, чья работа связана с постоянным нахождением в вертикальном положении (продавцы, хирурги, монтажники, учителя).
Болевые ощущения могут вызывать:
- патологические изменения кости;
- поражения суставов (особенно это видно при увеличении суставов пальцев рук, коленной чашечки);
- воспаления суставов.
Болят суставы и на нервной почве. Стрессы, перенапряжения, нагрузки на работе — все это вызывает боль, имеющую меняющийся ритм (усиление при всплеске эмоций и отсутствие в состоянии покоя и сна). Суставные боли, основанные на нервной симптоматике, не проходят при использовании обезболивающих, но могут исчезнуть после применения успокоительных препаратов или при изменении условий труда.
Хруст в суставах
Хруст в суставах обычно говорит об избыточной подвижности суставов и/или повышенном трении в суставах. В нашей клинике есть соответствующие специалисты, оборудование (производство Японии, Кореи, США) и лабораторная база, позволяющие точно установить причину и провести эффективное лечение. Суставы и позвоночник хрустят всегда по какой-то конкретной причине и наша задача – максимально точно её установить. Мы рекомендуем обратиться к специалисту, если у Вас щёлкают и хрустят суставы или позвоночник.
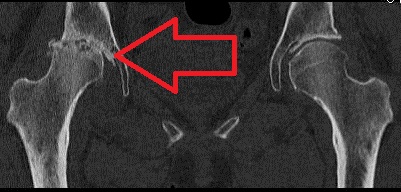
Причиной болезненного хруста в тазобедренном суставе пожилой женщины было полное разрушения хряща сустава (обозначен красной стрелкой). Тазобедренный сустав противоположной стороны сохранен.
Возможные причины хруста в суставах:
- Разрушение хряща сустава; хрящ перестает быть скользким и появляется трение (артроз, артрит, травма);
- Нестабильность в суставе, т.е. слабость (разрыв) связок и чрезмерное перемещение (люфт) суставных концов костей, растягивающее и разрушающее сустав при движении (артроз, артрит, дисплазия, травма);
- Неконгруэнтность, т.е. несовпадение по форме суставных поверхностей; движение в таком суставе также приводит к травматизации(артроз, артрит, дисплазия, травма);
- Неправильное развитие сустава (дисплазия);
- Свободный хрящевой или костный фрагмент, «болтающийся» в суставе (суставная мышь).
Безболезненные щелчки в позвоночнике при движении и потягивании говорят о нарушении подвижности позвонков, застревании их в положении наклона или разгибания. Опасность состоит в том, что вместо обездвиженных межпозвонковых суставов работают сохранившие подвижность суставы, где от повышенной нагрузки с годами появляется остеохондроз. Здесь эффективны мануальная терапия и гимнастика.
Если позвоночник хрустит болезненно. Это может быть признаком смещения и нестабильности позвонков. В подобных случаях мы срочно выполняем рентгеновское исследование или томографию позвоночника.
Безболезненные щелчки в мелких суставах кистей рук, не сопровождающиеся припухлостью и болью, свидетельствуют обычно лишь о врожденной гипермобильности (избыточная подвижность) суставов. Эта избыточная подвижность связана с врожденной чрезмерной эластичностью соединительной ткани во всем организме. У гипермобильных людей имеется склонность к подвывихам позвонков и повышенному износу суставов, пролапсам клапанов сердца. Хороший эффект дают мануальная терапия, гимнастика и хондропротекторы.
Хруст суставов при движении можно услышать при слабости связок и чрезмерной поджвижностью суставных концов костей.
Мы установим точную причину хруста в суставах и предложим Вам помощь специалистов.
Особенности скованности в разных суставах
Колено.
Поскольку коленный сустав представляет собой сложную конструкцию из трех костей, хряща, связок и менисков, определить причину скованности в колене может только врач. Чаще всего так бывает при гонартрозе, особенно при лишнем весе, после травмы в профессиональном спорте и на фоне возрастных изменений в суставах. В возрасте до 40 лет скованность иногда наступает при артрите: по ночам сустав болит, а утром отекает.
Любые повреждения мениска, вплоть до частичного отрыва, могут также спровоцировать скованность движений и боль. Также в колене бывает киста Бейкера – скопление лишней синовиальной жидкости. Эта болезнь сопровождается покалыванием, повышением температуры, судорогами, при пальпации врач обнаруживает сзади колена опухоль.
Локоть.
Локтевой сустав часто травмируют, поскольку он очень подвижный. Поэтому причиной тревожного симптома бывает посттравматический артроз локтя, вывих, подвывих, разрыв сухожилия и даже перелом. Иногда скованность возникает на фоне неврологических проблем, например из-за патологической деформации локтевого нерва.
Во время диагностики врач исключает «локоть теннисиста», бурсит, а также рассекающий остеохондроз и другие заболевания, при которых также может присутствовать скованность.
Плечо.
Плечевой сустав приспособлен для вращения по разным осям. Из-за сильной нагруженности он часто перенапрягается и повреждается, поэтому причиной скованности бывают самые разные патологии. Среди них – артрит, бурсит, артроз плеча, остеохондроз, травматический разрыв вращательной манжеты, тендинит, характерный для спортсменов «синдром замороженного плеча», травмы спинного мозга.
Иногда проблемы в плече указывают на заболевания сердца или легких, а вовсе не связаны с плечевым суставом. Поэтому заниматься самодиагностикой не стоит: это слишком рискованно.
Кисти.
Скованность в мелких суставах чаще всего возникает при псориатическом и ревматоидном артрите, при подагре, при полиостеоартрозе суставов кисти. По утрам этот симптом доставляет колоссальные неудобства, поскольку человеку трудно почистить зубы, одеться, выполнить гигиенические процедуры.
Причины патологии
Спровоцировать развития полиартрита пальцев рук могут разнообразные причины.
Выяснить природу происхождения болезни очень важно для ее успешного лечения. Причиной болезни могут быть внутренние процессы в организме, травмы, аутоиммунные нарушения и системные заболевания.
В зависимости от причины, вызвавшей болезнь, полиартрит классифицируется на такие виды:
- псориатический,
- обменный,
- инфекционный,
- посттравматический,
- ревматоидный.
Полиартрит инфекционного происхождения развивается на фоне поражения организма инфекцией. Полиартрит может быть осложнением таких инфекционных болезней, как туберкулез, гепатит, дизентерия, сифилис, гонорея, грипп и ОРВИ и т.д. В некоторых случаях болезнь может быть вызвана аллергической реакцией.
Вызвать ревматоидный полиартрит пальцев рук могут самые разнообразные причины:
- нарушение гормонального фона в период беременности;
- переохлаждение или сильный перегрев;
- отравление организма;
- стресс.
Ревматоидный артрит — это заболевание аутоиммунного характера, поэтому от него вполне может страдать весь организм. Это системное заболевание поражает не только суставы, но и сердечно-сосудистую систему, почки и другие внутренние органы.
При нарушении метаболизма в организме возникает обменный полиартрит пальцев рук. В результате сбоя в обмене веществ на поверхности суставов образуются отложения солей, которые действуют раздражающе на суставные и околосуставные ткани.
Псориатический полиартрит — это поражение суставов в результате развития псориаза в организме.
Псориаз — это нарушение в работе иммунной системы человека, которое прежде всего проявляется образованием бляшек на кожных покровах, но может поражать и суставы.
После получения травмы суставов пальцев рук может развиться посттравматический полиартрит. Чаще вызывают такие последствия вывихи или трещины, переломы – реже. Полиартрит в этом случае часто протекает в осложненной форме, сопровождающейся воспалением суставной сумки, слизистой оболочки поверхности сустава, попадание суставной жидкости в кровь. Постоянные нагрузки, связанные с ежедневной деятельностью, могут быть причиной развития полиартрита. Также полиартрит пальцев рук может быть вторичным проявлением некоторых патологий — болезни Бехтерева, болезни Рейтера.
Диагностика
Чтобы устранить такую утреннюю проблему, необходимо, прежде всего, установить первопричину. Это возможно только путем проведения дифференциальной диагностики. После внешнего обследования пациента врач направляет его на комплексное обследование, которое включает в себя:
- анализ крови;
- ревмопробы (тесты);
- рентгенографию (рентген сустава);
- УЗИ.
В зависимости от результатов обследования врач может назначить дополнительную консультацию у других специалистов. Так, если есть потребность в проведении операции, то без осмотра хирурга не обойтись. При назначении лечения учитывается возраст больного. Для ребенка и пожилого человека терапия будет несколько отличаться.
Профилактика и выводы
При лечении большое значение имеет питание больного. Из рациона следует убрать соль, сладости, копчености, лимонады, чай, кофе и экзотические фрукты.
Питание должен включать:
- вареную курицу и рыбу;
- каши на воде;
- яйца;
- овощи и зелень;
- фрукты и ягоды;
- семечки и орехи;
- салаты с луком, чесноком, хреном.
Чтобы упредить полиартрит рук, нельзя их переохлаждать или травмировать.
Спровоцировать нарушение может излишек веса и сильный стресс. При болях помогают прохладные компрессы, ванночки из воска и парафина.
Люди, которые постоянно плавают, этим отклонением страдают реже. Кроме плавания, показаны упражнения для кистей — вращение по часовой стрелке и против.
Ранняя диагностика помогает не только избежать осложнений, но и полностью излечить расстройство.
Поэтому так важно обратиться за помощью к ревматологу уже при первых проявлениях отклонения.